EMA症例120:4月症例解説
2021年4月症例の解説です。皆さん、たくさんのご回答ありがとうございました。
なんと254名の方にご回答いただき、20.1%が初期研修医、37.4%が専攻医、18.5%が救急専門医、残りは各科専門医(小児科、集中治療科、脳外科、外科、泌尿器科、精神科、健診医など)、看護師(NP含む)、薬剤師、ME、救急救命士、医学生と様々な方々でした。
今月の症例編は、いかがだったでしょうか。
疾患自体は救急医だけではなく、医療従事者であれば必ず知っている“アノ”疾患だったので、途中までの回答は容易ではなかったでしょうか?ただ、今回は我々の救急外来での治療の後が非常に大切になってくる症例でした。
↓ 症例編を見ていない方はこちらから!「子供がクッキー食べたら…」↓
https://www.emalliance.org/education/case/120
●小児でも症状から早期にアナフィラキシーの診断を!
マカダミアナッツ入りのクッキー摂取直後からの口唇や眼瞼の腫脹、犬吠様咳嗽からアナフィラキシーの想起は容易だったと思います。アナフィラキシーは、「アレルゲン等の侵入により、複数臓器に全身性にアレルギー症状が惹起され、生命に危機を与えうる過敏反応」と定義され1)、今回はクッキーに含まれる“何か”がアレルゲンであったと考え診療を開始するかと思います。では、どんな点に優先度をおきながら診療を開始するでしょうか?設問1では、皆さんの多くの方に「パッと診察(PAT)」とご回答いただきました!これはアナフィラキシーの診断とアドレナリン投与までを早期にする事を意識されての回答かと思います。
Point①. 小児も症状から早期にアナフィラキシーの診断を!
●アナフィラキシーにはアドレナリン!
本症例では第一印象(PAT)で犬吠様咳嗽と多呼吸があり、その後の診察で皮膚症状(口唇や眼瞼腫脹、体幹部の膨疹)があり、グレード3の呼吸器症状(図1)としての犬吠様咳嗽をメインとしたアナフィラキシーと診断できます。アナフィラキシーと診断した後に、治療として優先すべきはご存知の通りアドレナリン投与で、早期の投与が死亡率や入院率を下げることが知られています2-3)。重症度がグレード3の症状(図1)はアドレナリン投与の適応です1)。ただ、グレード2〜3でアドレナリンの適応で迷うこともあるかと思いますが、それならアドレナリン投与をしましょう!
アドレナリンがα1・β1作用の血管収縮や心収縮、β2作用の気管支拡張による効果も大きいところですが、アナフィラキシーの根源である肥満細胞からの脱顆粒(主にヒスタミン)と炎症誘発物質(ロイコトリエン、サイトカインなど)の産生を止めることが治療に直結するので、特に重要とされています4)。
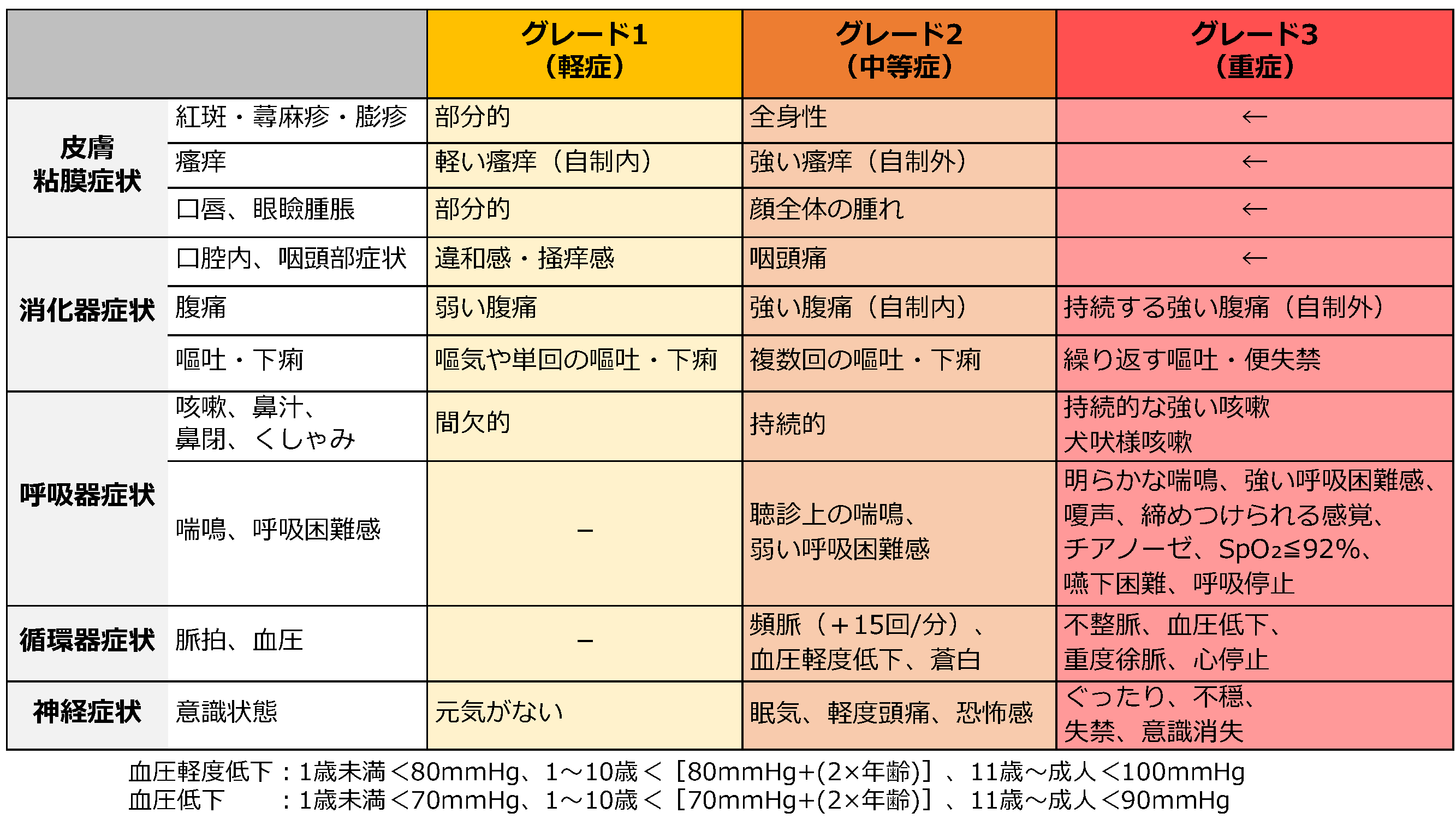
図1 臨床所見による重症度分類(文献5より引用改変)
本症例は、呼吸器症状をメインとしているのでアドレナリンの「吸入」を選択したくなるところですが、アナフィラキシーは肥満細胞からの脱顆粒と炎症誘発物質の産生による全身の反応であり、アドレナリンの全身投与としてのアドレナリン筋注(0.01mg/kg、小児は最大0.3mg、成人は最大0.5mg)を早期に行いましょう!呼吸器症状がメインで“アナフィラキシーショック”でなくても、アナフィラキシーならアドレナリン筋注です!
Point②. 呼吸不全のアナフィラキシー治療もアドレナリン筋注!
(0.01mg/kg、小児は最大0.3mg、成人は最大0.5mg)
●二相性のために経過観察が必要
二相性反応はアナフィラキシーのよく知られた合併症であり、初回のアナフィラキシー症状の完全な改善後に、再発するアナフィラキシーとして定義されています。多くは、初回のアナフィラキシー改善後から1〜78時間の間に発生すると報告されています6)。ただ、頻度は文献により1%以下から20%と報告は様々です。
リスク因子としては、初回のアナフィラキシー症状が重症な呼吸不全や循環不全であること(OR 2.11)、初回のアナフィラキシー治療に複数回のアドレナリン投与を行ったこと(OR 4.82)が挙げられており、脈圧の増大(OR 2.11)やアレルゲンが不明(OR 1.63)、皮膚症状(OR 2.54)、小児の薬剤による誘発(OR 2.35)も挙げられています6)。また、文献によってはアナフィラキシーの発症とアドレナリン投与までの遅延(60〜190分)が二相性反応のリスク因子となるという報告もあります7)。また、この二相性反応の経過観察時間としては、上記のリスク因子が少なく初回の症状が軽症で早期に単回アドレナリン投与で改善したなら1時間、重症なら6時間程度の経過観察が提唱されています6-7)。
確かに二相性反応は有名ですが、実臨床であまり経験したことがない医師も多いと思います。発生率が低く死亡率がまれであることを考えると、発症早期の単回アドレナリン投与で改善したならERで短時間の経過観察で帰宅できるかもしれません。本症例では、複数回のアドレナリン投与であったことなどもあり、小児科での経過観察入院を行いました。
アナフィラキシーのガイドラインや二相性反応については、文献班でも紹介されておりますのでご参照ください。
https://www.emalliance.org/education/dissertation/4
https://www.emalliance.org/education/dissertation/20180717-journal
●ERのその後・・・
これまでのアナフィラキシーの早期診断・治療を終え、ようやく根本であるアナフィラキシーを引き起こした即時型食物アレルギーの診断・管理・治療へとつながっていきます。ただ、特に患児とその家族が大変で不安になるのはここからです。そんな患児・家族の不安に答えられるのも救急外来では大切なことですよね。よくアナフィラキシーの治療を終えて、経過観察入院になる前に聞かれる質問の一例を設問にしてみました。
設問4:親から「2歳でアレルギー出たってことはもう一生ナッツ類は避けた方がいいですか?」という質問が来ました。どう答えますか?(自由回答)
家族としてはアナフィラキシーの治療を終えて一安心だけど、これから先どうなるのという不安がありますよね。以下、皆さんからの回答を抜粋させていただきました。
・ アレルギーの精査をしましょう。
・ ナッツが原因とは限りません。開封から時間があいた食品ではダニが紛れ込んでいてダニのアレルギーであることもあります。
・ 仮にナッツ類へのアレルギーが確認されたとしても、治療によって摂取が可能になることもあり得ます。
・ まずは本当にマカダミアナッツが原因かどうかを病歴で再確認します。その後に皮膚テストや採血で評価し、マカダミアナッツが原因抗原ならほかのナッツの交差性も確認します。確かにナッツ類は経年的な自然耐性は獲得しにくいですが、経過をフォローしましょう。
・ 当面は避けましょう。
・ どの種類のナッツを避けるか、アレルギーの血液検査をするかどうか、負荷試験といってごく少量から食べてみる検査をするかどうかなどを含めて、アレルギー専門の小児科医と相談するのがよいと思います。
ズバリな回答の方も多くいらっしゃいましたが、普段その後にどんなアレルギー検査をしているのがあまり知らないという方もいらっしゃると思います。ERで勤務していたとしても、その後の精査や治療内容について簡単にでも理解しておくことは非常に重要です。
小児の即時型食物アレルギーの原則は、正しい診断に基づいた必要最⼩限の原因⾷物の除去です。大まかな小児の即時型食物アレルギーの疫学・診断・管理について、以下にお示しします。
●小児の即時型食物アレルギー
<疫学8)>
鶏卵や牛乳、小麦が3大原因食物ですが、最新の調査では過去と比較して木の実類(ナッツ類)の増加が著しく、2017年は8.2%(2014年3.3%)を占め、小麦に次いで第4位(2014年8位)となりました。また、乳児・幼児早期の即時型⾷物アレルギーの主な原因である鶏卵、⽜乳、⼩⻨は加齢とともに多くは耐性獲得をしますが、学童から成⼈で新規発症する即時型の原因⾷物は甲殻類、⿂類、⼩⻨、果物類、⽊の実類が多く、耐性獲得の可能性は乳児発症に⽐べて低いです。
<即時型食物アレルギー診断>
即時型食物アレルギーの診断は、図2のように詳細な問診に加えて特異的IgE抗体検査や皮膚プリックテストを経て行われます。ただ、特異的IgE抗体検査は診断補助としてはとても有用ですが、これだけで診断することもできません。多抗原に感作がみられた場合は安易に除去を指導してしまうと栄養バランスの問題なども起こるため、後述する食物経口負荷試験などで現在の摂取可能量を正しく把握するとともに、その後の続く適切な栄養指導が重要になります。
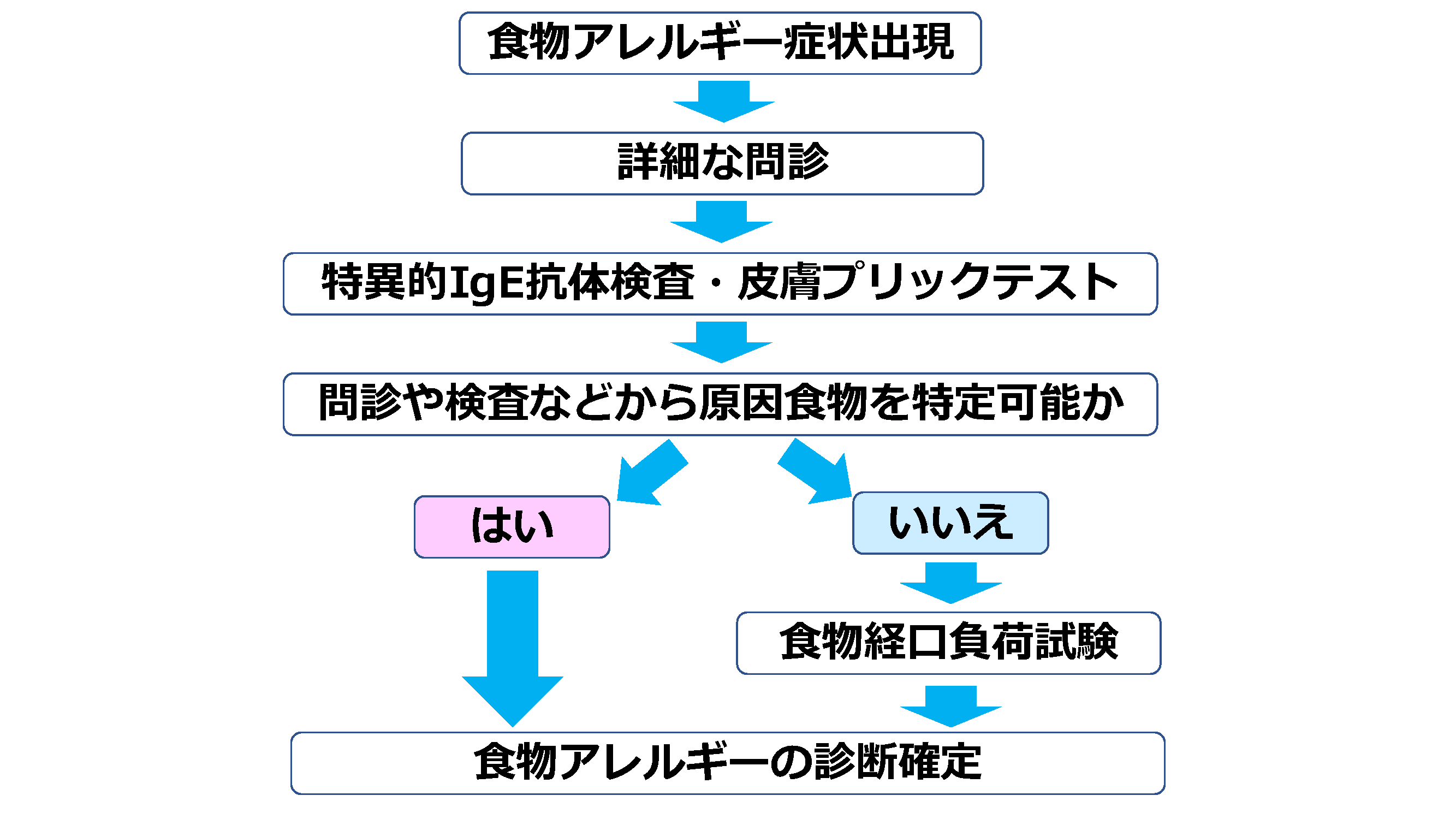
図2 食物アレルギーの診断フロー(文献9より引用改変)
<管理・治療:正しい診断に基づいた必要最⼩限の原因⾷物の除去>
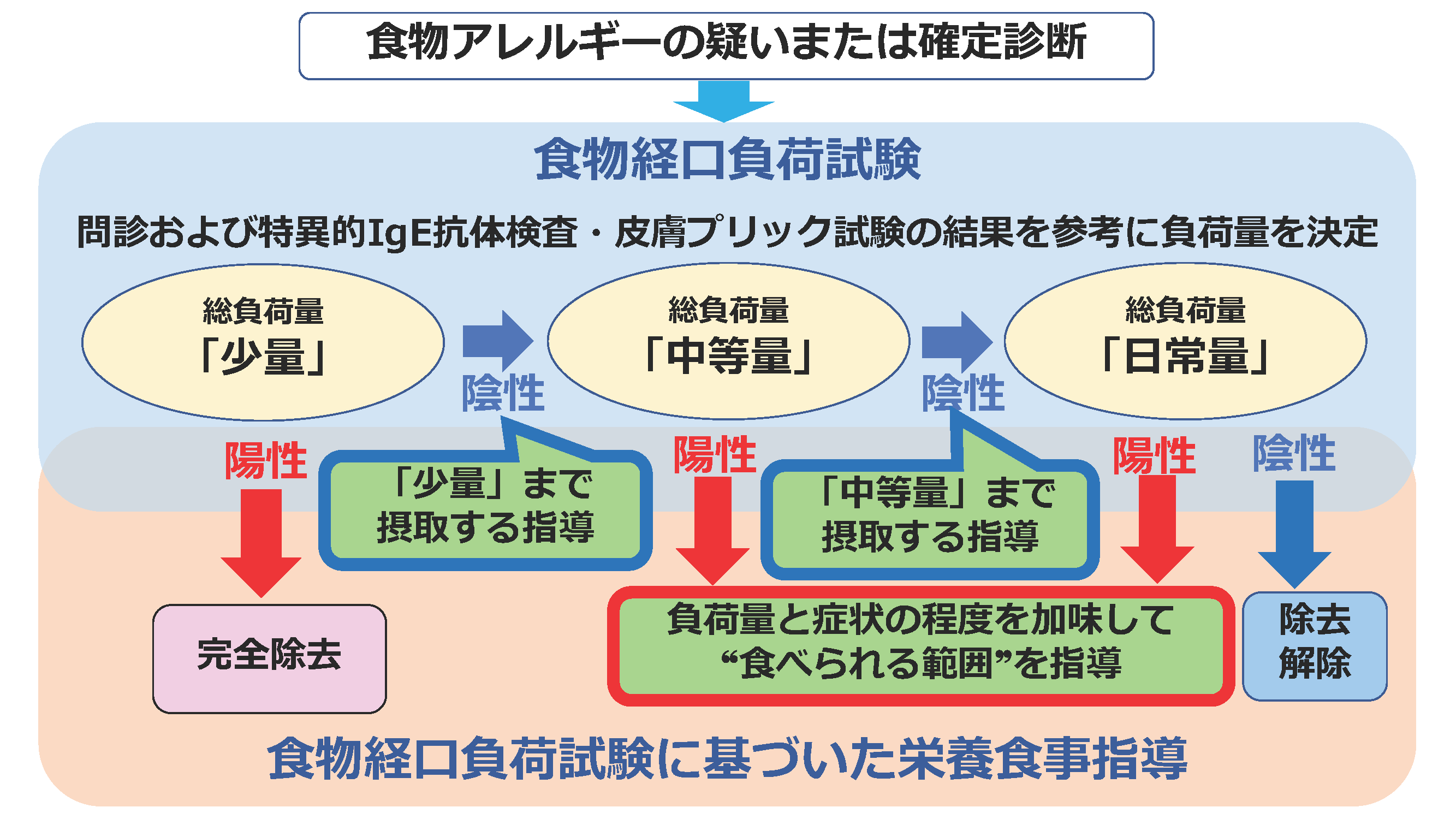
図3 ⼩児の耐性獲得を⽬指す⾷物アレルギーの診断・管理のフローチャート
(文献9より引用改変)
基本原則は、症状が誘発される⾷物だけを除去し、必要以上に除去する⾷物を増やさず、原因⾷物でも症状が誘発されない “⾷べられる範囲” までは⾷べるように指導するのが望ましいとされています。そのために、アレルゲンの同定と、安全摂取可能量の決定および耐性獲得の診断のために食物経口負荷試験に基づいた正しい診断と適切な栄養食事指導を行っていきます。
そして、どこで誤ってアレルゲンを摂取してしまうか分からないため、体重15kg以上の小児にはアドレナリン自己注射(エピペン®︎)の処方と保育園や幼稚園、学校などでの社会的対応ができるように指導しておくのも非常に重要となります。
Point③. 食物アレルギーは経口負荷試験など、今後の食育や社会的対応(保育園や幼稚園、学校など)もあるのでERから繋げていくことが大切!
<まとめ>
- 小児も症状から早期にアナフィラキシーの診断をしよう!
- 呼吸不全のアナフィラキシー治療もアドレナリン筋注!(0.01mg/kg、小児は最大0.3mg、成人は最大0.5mg)
- 食物アレルギーは経口負荷試験など、今後の食育や社会的対応(保育園や幼稚園、学校など)もあるのでERから繋げていくことが大切!
最後までお読みいただきありがとうございました。
下のアンケートにも是非ともご協力ください。宜しくお願いします。
<参考文献>
1) 日本アレルギー学会(監),日本アレルギー学会 Anaphylaxis 対策特別委員会(編); アナフィラキシーガイドライン第1版. メディカルレビュー社, 2014
2) Fleming JT, Clark S, Camargo CA Jr, Rudders SA. Early treatment of food-induced anaphylaxis with epinephrine is associated with a lower risk of hospitalization. J Allergy Clin Immunol Pract. 2015; 3: 57-62.
3) Xu YS, Kastner M, Harada L, Xu A, Salter J, Waserman S. Anaphylaxis-related deaths in Ontario: a retrospective review of cases from 1986 to 2011. Allergy Asthma Clin Immunol. 2014; 10: 38.
4) Wood JP, Traub SJ, Lipinski C. Safety of epinephrine for anaphylaxis in the emergency setting. World J Emerg Med. 2013; 4: 245-251.
5) 柳田紀之 他; 携帯用患者家族向けアレルギー症状の重症度評価と対応マニュアルの作成および評価. 日小児アレルギー会誌 2014; 28: 201-210.
6) Shaker MS, Wallace DV, Golden DBK, et al. Anaphylaxis-a 2020 practice parameter update, systematic review, and Grading of Recommendations, Assessment, Development and Evaluation (GRADE) analysis. J Allergy Clin Immunol. 2020;145(4):1082-1123.
7) Pourmand A, Robinson C, Syed W, Mazer-Amirshahi M. Biphasic anaphylaxis: A review of the literature and implications for emergency management. Am J Emerg Med. 2018;36(8):1480-1485.
8) 今井 孝成, 杉崎 千鶴子, 海老澤 元宏; 消費者庁「食物アレルギーに関連する食品表示に関する調査研究事業」平成29(2017)年即時型食物アレルギー全国モニタリング調査結果報告. アレルギー 2020; 69: 701-705.
9) 「食物アレルギーの診療の手引き2020」検討委員会; 食物アレルギーの診療の手引き2020.