EMA症例153:3月解説
2024年3 月症例にご参加いただきました皆様、誠にありがとうございます。4月10日時点で質問に回答をいただいた方は 279 名いらっしゃいました。皆様の回答の集計結果を紹介します。
質問1:現時点での鑑別疾患は?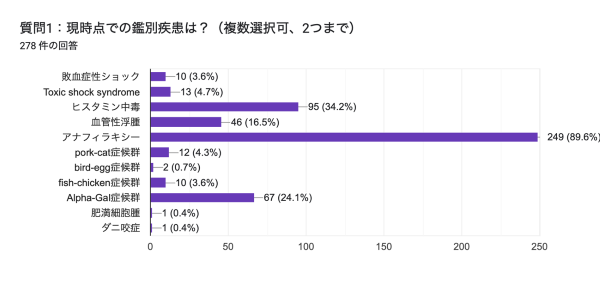
アナフィラキシーを疑うという意見が最も多く (89.6%)、その他の鑑別としてヒスタミン中毒 (34.2%)、Alpha-Gal症候群 (24.1%)、血管性浮腫 (16.5%)という意見が多く挙げられていました。
質問2:初期対応はどうしますか?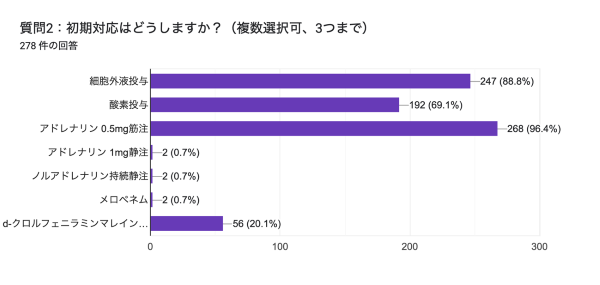
初期対応に関しては、細胞外液投与、酸素投与、アドレナリン 0.5mg 筋注という意見が多くみられました。その次に、d-クロルフェニラミンマレイン酸塩注射液・ファモチジン静注をという意見を頂きました(20.1%)。
質問3:追加で確認したい情報 (病歴) はありますか?(複数選択可、2つまで)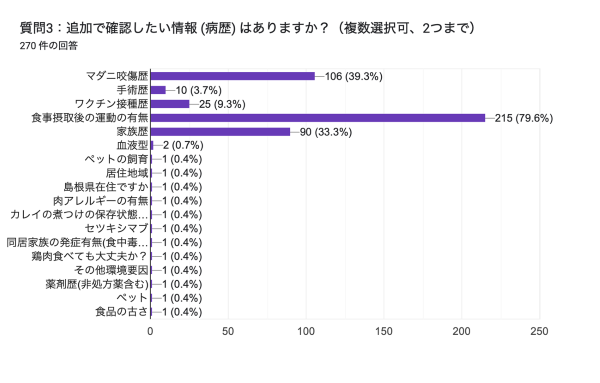
こちらの質問には様々なご意見を頂きました。食事摂取後の運動の有無が最も多く (79.6%)、それに次いでマダニ咬傷歴 (39.3%)、家族歴 (33.3%)という意見が挙げられました。また、その他の項目で、血液型、ペットの飼育歴、居住地域 (島根県在住ですか、など)、鶏肉食べても大丈夫か、など核心に迫るような問診を列挙いただきました。
質問4:哺乳類肉 (牛、豚、馬、羊など) と子持ちカレイの煮付けでアナフィラキシーを生じた症例を経験したことがありますか?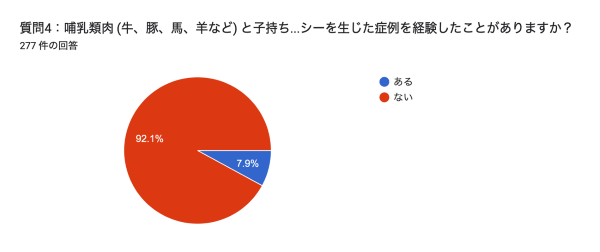
「ない」と答えられた方が圧倒的に多く、「ある」と答えられた方は全体 (277件)の7.9%でした。
質問5:質問4で「ある」と回答された方にお聞きします。差し支えなければ、症例の都道府県を教えて頂けますでしょうか?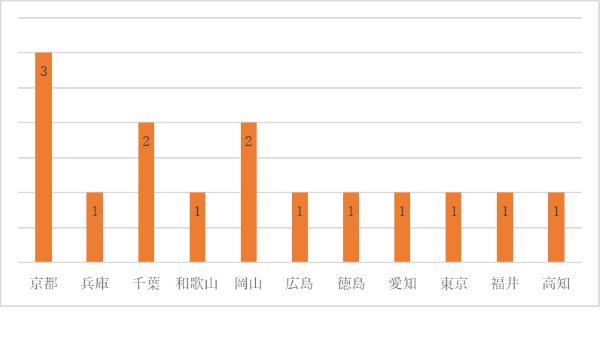
15名の方からご回答をいただきました。京都 (3件)、兵庫 (1件)、千葉 (2件)、和歌山 (1件)、岡山 (2件)、広島 (1件)、徳島 (1件)、愛知 (1件)、東京 (1件)、福井 (1件)、高知 (1件)という結果でした。
その後の症例の経過:
子持ちカレイの煮付けを摂取した約6時間後(遅発性)に皮膚症状(全身性の蕁麻疹)、呼吸症状(wheeze)、および消化器症状(悪心・嘔吐、下痢)を生じた症例です。アナフィラキシーと考え、ただちにアドレナリン 0.5mgを左大腿外側に筋注しました。細胞外液の輸液も行い、wheezeは速やかに消失し、膨疹も改善していきました。本症例は、経過観察目的の入院としましたが、症状の再発なく翌日に帰宅しました。
本症例の追加情報として、次のことが判明しました。
生活歴:自宅の裏には山があり、畑仕事をよくしている。
曝露歴:マダニには複数回噛まれたことがある。
遅発性に発症する獣肉(牛肉、豚肉)アレルギー歴、およびマダニ咬傷歴からAlpha-Gal症候群と考えました。Alpha-Gal症候群ではカレイ魚卵でもアナフィラキシーを生じることが知られており(交差反応と考えられています1))、Alpha-Gal症候群として矛盾しないと考えました。Alpha-Gal 特異的 IgEは保険適応ではなく、今回は検査していませんが、上記より臨床的にAlpha-Gal症候群と診断しました。
解説:
今回は、知っておくと得するalpha-Gal症候群に関して詳しく解説していきます。
アナフィラキシーの初期対応については、以前にEMA教育班の解説 (2022年5月解説:https://www.emalliance.org/education/case/kaisetsu133) がありますので詳細はそちらをご参照ください。
◾️Alpha-Gal症候群とは?
意外なアレルギーとしてご存知の方も多い疾患かもしれませんが2)、2023年秋に救急医療のTop Journalの一つであるAnnals of Emergency Medicine誌にその総説3)が掲載されるなど、救急医療にとっても重要なTopicsです。ある研究では、特発性アナフィラキシーと診断された患者のうち約10%がalpha-Gal症候群であったとされています4)。診断をすることで、適切な患者説明につながるため、アナフィラキシーに遭遇する頻度の高い救急医にとっては、「知っ得な」疾患であることは間違いないでしょう。
Alpha-Gal症候群の発見までの歴史は、New England Journal of Medicine誌5)でも事細かに紹介されています。大変面白く一読の価値があります。その記事から少し掻い摘んで紹介します。Alpha-Galは、galactose alpha-1,3-galactoseという糖鎖のことです。Alpha-Gal症候群が認知されたのは、分子標的薬であるセツキシマブ (2004年にFDAが承認) の臨床試験が米国で実施された2000年代半ばです。セツキシマブの初回投与時に患者の3%に重篤なアレルギー反応を生じたのですが、テネシー州とノースカロライナ州ではなんと22%の患者に重篤なアレルギー反応が見られました。この事象は環境要因によるものと考えられました。セツキシマブには少なくとも7つのAlpha-Galエピトープがあると知られていました。また、Alpha-Galに対するIgE抗体はダニ媒介感染症であるロッキー山脈紅斑熱の流行地として知られる米国南東部で多く認められました。さらにこの地域では哺乳類肉 (red meat) アレルギーの報告も増えていました。Alpha-Galは、「ヒト (を含む霊長目) には存在しませんが」、全ての哺乳類に存在します。通常、ヒトは哺乳類肉のAlpha-Galに曝露されると、Alpha-Galに特異的なIgG、IgA、IgM抗体を産生しますが、Alpha-Galに特異的なIgEは産生しません。哺乳類を咬んだことのあるマダニ (Amblyomma americanum;ロッキー山脈紅斑熱の媒介種) の唾液中にはAlpha-Galが含まれます。それに咬まれることにより、ヒトの皮膚にAlpha-Galに対するIgEの発現を症じ、そしてヒトがAlpha-Galを含むもの (哺乳類肉やセツキシマブなど) を摂取することでアレルギー反応を生じるのではと考えられています6)。米国だけでなく、豪州でも2009年にAlpha-Gal症候群に結びつく報告がされています7)。豪州のアレルギー専門医が哺乳類肉アレルギー25症例を報告し、40%が遅発性 (肉を摂取してから4時間後) にアナフィラキシーを発症し、全ての症例がダニ咬傷後に肉アレルギーを発症している、という特徴を記述しています。
現在では、Alpha-Gal症候群は、本邦を含む東アジア、米国、豪州、欧州、南アフリカで報告されています。本邦では、日本紅斑熱の優勢媒介種であるフタトゲチマダニ (Haemaphysalis longicornis) の唾液腺中にAlpha-Galの存在が確認されています8)。
◾Alpha-Gal症候群の診断
獣肉アレルギーとして有名な疾患ではありますが、獣肉アレルギーの原因はAlpha-Gal症候群だけではありません。IgE依存性獣肉アレルギーの3つの代表疾患である、原発性肉アレルギー、pork-cat症候群、そしてAlpha-Gal症候群を整理しておきましょう (表1)9)。
表1:獣肉アレルギーの代表疾患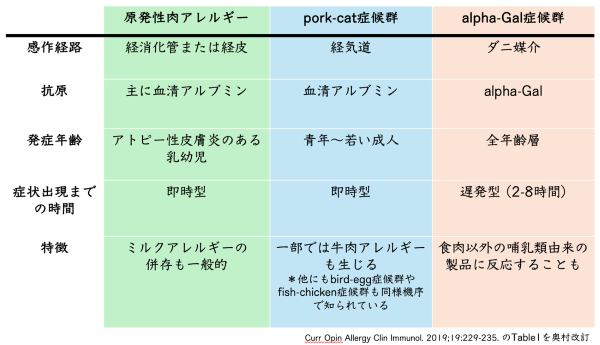
原発性肉アレルギーとは、アトピー性皮膚炎の小児に多い、即時型アレルギーを生じる疾患です。一方、pork-cat症候群は、ネコ血清アルブミン「Fel d2」によって経気道的に先行感作が成立し、ブタ血清アルブミン「Sus s1」に交差反応が起こり、豚肉摂取時にアレルギー症状が生じる疾患です。長年のネコ曝露を経て発症するため青年期に多いとされています。他の2疾患とは違い、Alpha-Gal症候群の特徴は症状発現までの時間が遅発型 (抗原摂取後2-8時間後) であるという点です。多くの症例が22時以降にアナフィラキシーを発症するという一面も持っています10)。さらに、Alpha-Gal症候群は成人発症する疾患であることに留意します。つまり、これまで摂取して問題のなかった食物をアレルゲンとして想起する必要があるのです。また、野山へ入る機会の有無やペット飼育歴といったマダニへの曝露リスクを評価することも大切です。
今回の症例でもそうでしたが、Alpha-Gal症候群では獣肉以外にもアレルギー反応を生じることが知られています (表2) 。報告によるとカレイ魚卵でもAlpha-Gal症候群を生じるとされています。これは、カレイにAlpha-Galが含まれているからではなく、交差反応によるものと考えられています1)。この一面は、日本でのAlpha-Gal症候群を理解する上で重要な知識と考えています (しかし、カレイ魚卵を食する文化は日本でも一部の地域のみかもしれません) 11) 。
表2:alpha-Galのある/ない製品一覧
ちなみに、Alpha-Gal症候群の患者の大多数は B抗原を持たない血液型(A 型またはO 型)と報告されています12)。これは、B抗原を持つ血液型(B型またはAB型)の体内ではAlpha-Gal に対する抗体が作られにくいことによるものと考えられています。
Alpha-Gal症候群の確定診断には、Alpha-Gal特異的IgE検査が必要でありますが、2024年現在、この検査は保険収載されていません。よって、多くが上記の病歴に基づく臨床診断になると考えます。
まとめると、成人発症の獣肉アレルギー・カレイ魚卵アレルギーで、遅発性に発症する特徴 (または22時以降の発症)、マダニ曝露リスクがある場合はAlpha-Gal症候群を想起する必要があります。
◾️ Alpha-Gal症候群のマネジメント
現在のところ、Alpha-Gal症候群に対する特異的治療法は存在せず、基本的なアナフィラキシーの対応を行います6)。 哺乳類肉とその関連製品を避けてもらうことが重要です。また、Alpha-GalのIgE値は、新たにマダニに咬まれなければ時間の経過とともに低下する傾向があるため、患者にその後のマダニ咬傷を避けるための対策を指導することも有効とされています10)。具体的には、マダニの生息する野山に入らないことや、長袖・長ズボン・手袋の着用など肌を露出しないこと、などの指導をする必要がありますが、詳細は国立感染症研究所ホームページでご確認ください (https://www.niid.go.jp/niid/ja/sfts/2287-ent/3964-madanitaisaku.html) 。
少なくとも6時間は経過観察されるべき、とされていますが、二相性反応はこの範囲を超えて生じることもあります。経過観察時間は、症状の重症度や症状が再発した際にすぐに救急外来に戻って来られるか、などの患者個人の因子に基づいて決定するべきです3)。
最後に、表2にも記載しましたが、Alpha-Gal症候群の患者においてヘパリン (豚の粘膜、または牛の肺から作られる) 投与は重篤なアレルギー反応を示す可能性があることも知っておく必要があります13)。単一施設の後方視的研究では、Alpha-Gal症候群患者のヘパリンに対するアレルギー反応は、低分子ヘパリン皮下注射よりも未分画ヘパリン静脈注射の方が起こりやすいことが示唆されています14)15)16)。Alpha-Gal症候群患者において高用量の未分画ヘパリン静脈注射をどうしてもしなければならない状況では、Expert opinionレベルで、投与前にステロイドと抗ヒスタミン薬による前処置を行うことが提案されています13)。
では、最後に今回の要点を整理します。
Take home message:
1 獣肉アレルギーの原因としてalpha-Gal症候群を知っておく。
2 「遅発型 (2-8時間後) の獣肉アレルギー」および「マダニ曝露リスク」がAlpha-Gal症候群を疑うきっかけになる。
3 Alpha-Gal症候群と診断すれば、哺乳類肉およびその関連製品を避けること、マダニ対策といった患者指導が大切になる。
引用文献:
1) Chinuki Y, Takahashi H, Morita E. IgE Antibodies to Galactose-α-1,3-galactose, an Epitope of Red Meat Allergen, Cross-react With a Novel Flounder Roe Allergen. J Investig Allergol Clin Immunol. 2022;32:324-326.
2) 島淳, 上田剛士. えっ, これも!?知っておきたい!意外なアレルギー疾患. 総合診療 Vol.32, No.4, p462-465.
3) Edlow JA. Alpha-Gal Syndrome: A Novel and Increasingly Common Cause of Anaphylaxis. Ann Emerg Med. Published online October 11, 2023.
4) Carter MC, Ruiz-Esteves KN, Workman L, Lieberman P, Platts-Mills TAE, Metcalfe DD. Identification of alpha-gal sensitivity in patients with a diagnosis of idiopathic anaphylaxis. Allergy. 2018;73:1131-1134.
5) Houchens N, Hartley S, Commins SP, Claar D, Saint S. Hunting for a Diagnosis. N Engl J Med. 2021;384:462-467.
6) Iglesia EGA, Kwan M, Virkud YV, Iweala OI. Management of Food Allergies and Food-Related Anaphylaxis. JAMA. 2024;331(6):510-521.
7) Van Nunen SA, O'Connor KS, Clarke LR, Boyle RX, Fernando SL. An association between tick bite reactions and red meat allergy in humans. Med J Aust. 2009;190:510-511.
8) Chinuki Y, Ishiwata K, Yamaji K, Takahashi H, Morita E. Haemaphysalis longicornis tick bites are a possible cause of red meat allergy in Japan. Allergy. 2016;71:421-425.
9) Wilson JM, Platts-Mills TAE. Red meat allergy in children and adults. Curr Opin Allergy Clin Immunol. 2019;19(3):229-235.
10) Commins SP. Diagnosis & management of alpha-gal syndrome: lessons from 2,500 patients. Expert Rev Clin Immunol. 2020;16(7):667-677.
11) Okumura H, Inaba S, Kawashima A. Approaches to Alpha-Gal Syndrome in Japan. Ann Emerg Med. 2024;83(4):419.
12) Hamsten C, Tran TAT, Starkhammar M, et al. Red meat allergy in Sweden: association with tick sensitization and B-negative blood groups. J Allergy Clin Immunol. 2013;132:1431-1434.
13) Mozzicato SM, Tripathi A, Posthumus JB, Platts-Mills TAE, Commins SP. Porcine or bovine valve replacement in 3 patients with IgE antibodies to the mammalian oligosaccharide galactose-alpha-1,3-galactose. J Allergy Clin Immunol Pract. 2014;2(5):637-638.
14) Hawkins RB, Wilson JM, Mehaffey JH, Platts-Mills TAE, Ailawadi G. Safety of Intravenous Heparin for Cardiac Surgery in Patients With Alpha-Gal Syndrome. Ann Thorac Surg. 2021;111:1991-1997.
15) Nwamara U, Kaplan MC, Mason N, Ingemi AI. A retrospective evaluation of heparin product reactions in patients with alpha-gal allergies. Ticks Tick Borne Dis. 2022;13(1):101869.
16) Unal D, Coskun R, Demir S, Gelincik A, Colakoglu B, Buyukozturk S. Successful beef desensitization in 2 adult patients with a delayed-type reaction to red meat [published correction appears in J Allergy Clin Immunol Pract. 2022 Dec;10(12):3346]. J Allergy Clin Immunol Pract. 2017;5(2):502-503.