EMA症例152:2月解説
2024年2月症例にご参加いただきました皆様,誠にありがとうございます.2月28 日時点で質問に回答をいただいた方は 261名いらっしゃいました.皆様の回答の集計結果を紹介します.
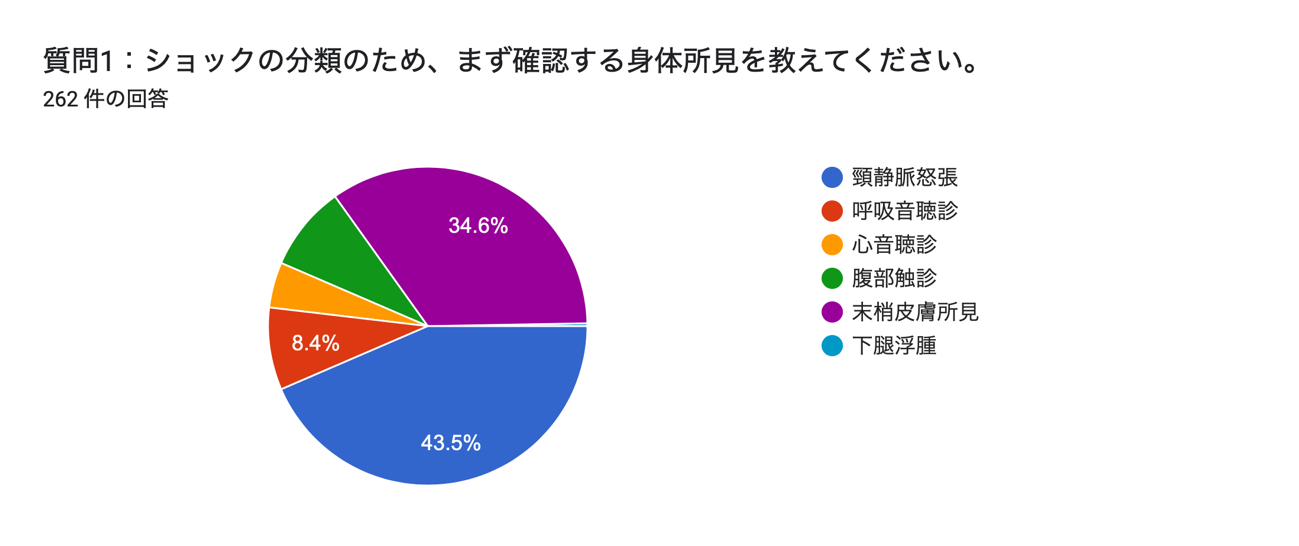
頸静脈怒張および末梢皮膚所見をまずチェックする,という方が最多でした.
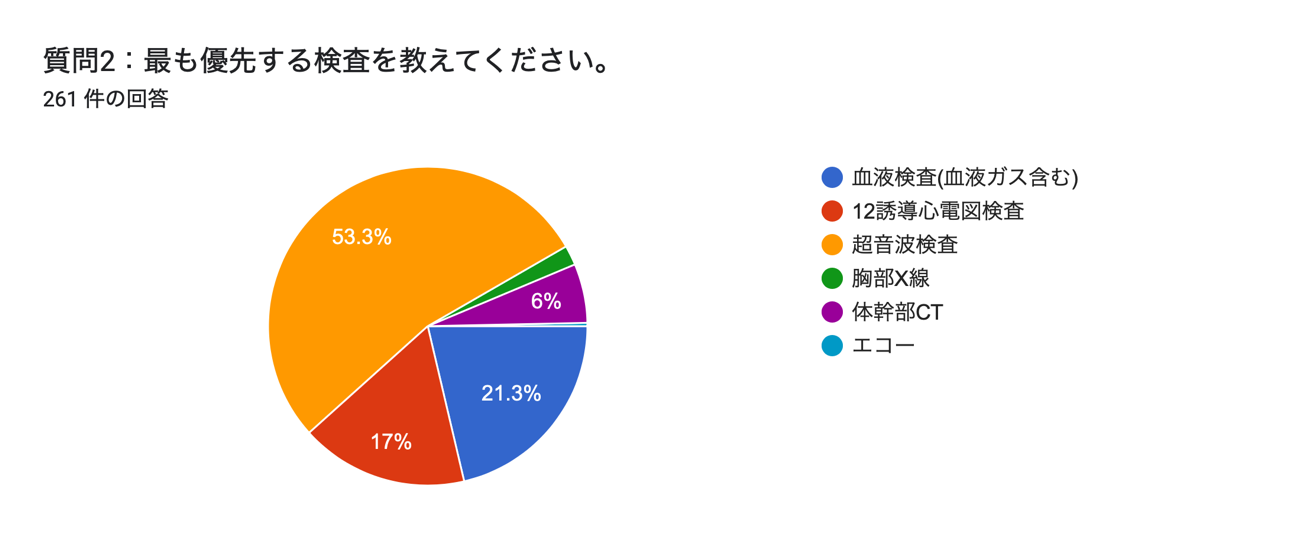
半数以上の方から超音波検査を選択いただきました.
実際の現場では血液検査や12誘導心電図を並行して進めることも多いと思いますが,後述するPOCUSが浸透していると感じました.
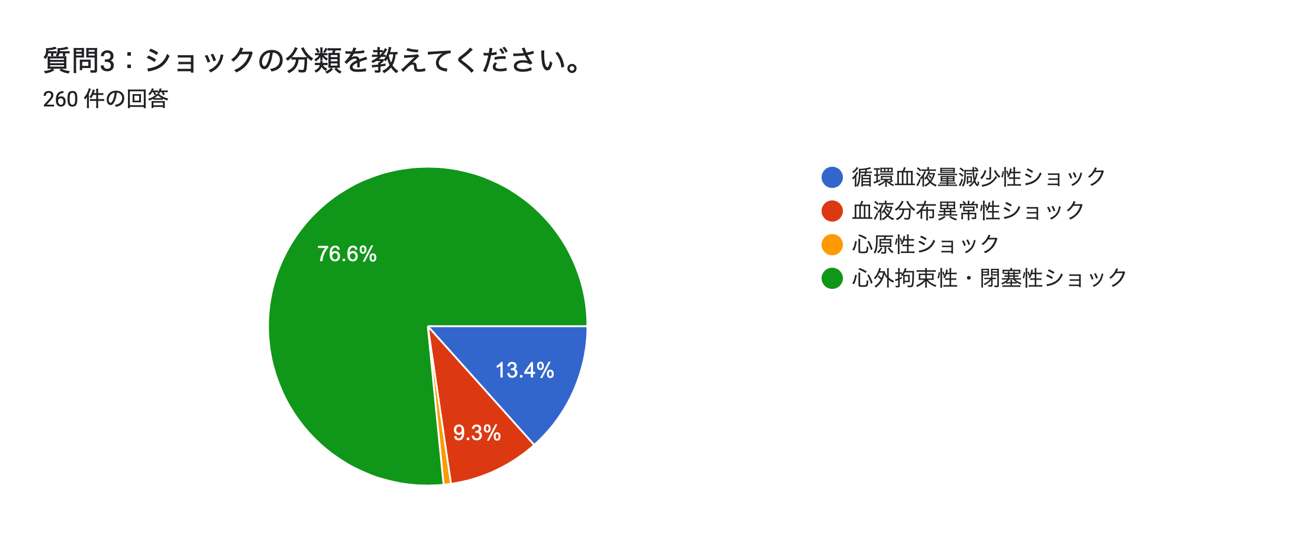
大多数の方から心外拘束性・閉塞性ショックを選択いただきました.
循環血液量減少性ショック,心原性ショックがそれに続く結果となりました.
まず本症例のその後の経過を提示します.
その後の症例の経過:
身体所見から心原性ショックもしくは閉塞性ショックを疑いました.胸部X線を撮影すると巨大な胃によって縦隔が圧排されており,縦隔圧排による閉塞性ショックのような病態を考えCTを撮影しました.
著明に拡張した胃による縦隔圧排を認め,胃の減圧が有用と考え経鼻胃管を挿入したところ多量の黒色排液が得られました(実際の症例では腹腔内遊離ガスも認めました).
減圧後も循環動態は安定せず,消化管出血による循環血液量減少性ショックの合併と判断し,赤血球輸血をオーダしつつ消化器外科へコンサルト.胃軸捻転症および胃穿孔の診断で緊急手術となりました.
開腹所見では胃内の多量血腫に加えて虚血による2ヶ所の穿孔を認め,噴門側胃切除術を施行しICUに入室しました.術後,腹腔内遺残膿瘍が発覚しドレナージ術を行いましたが,その後は経過良好でリハビリ転院となりました.
解説:
本症例のテーマは,大きく分けて「ショック」と「胃軸捻転症」の2つです.
■ショックについて
まず,本症例の1つめのテーマであるショックについておさらいです.
ショックの定義は様々ですが,救急診療指針1)によると「生体に対する侵襲あるいは侵襲に対する生体反応の結果,重要臓器の血流が維持できなくなり,細胞の代謝障害や臓器障害が起こり,生命の危機に至る急性の症候群」とされます.
ショックの見つけかたや「3つの窓」について,2024年1月の症例(https://www.emalliance.org/education/case/kaisetsu151)も参照してみてください.
ショックを4つに分類する考え方が主流です.4つの分類とは,①循環血液量減少性ショック,②血液分布異常性ショック,③心原性ショック,④心外閉塞・拘束性ショック(以下,閉塞性ショックと呼称)を指します.4病態に分類することで原因を特定しやすくなりますが,今回の症例のように複数の病態が重なっていることも往々にしてあるので注意が必要です.
■ショックの原因検索
スタッフや検査機器など資機材を集め,蘇生を開始しつつ原因検索に移ります.
ショックの原因検索にあたって,上述のようにまず4病態への分類を試みます.POCUS(Point of care ultrasound)の有用性が報告されており,ショックの際のPOCUSのプロトコルもたくさんあります.なかでもPump(心機能),Tank(血管内容量),Pipe(血管)に分けて原因検索を行うRUSH(Rapid Ultrasound in Shock)が有名です2).
病歴やPOCUSで診断がつけばよいのですが,意識障害などで病歴が不明なことも多く,またエコーで得られる情報も検者の技術に大きく左右されます.今回の症例でも病歴は曖昧で,エコーもうまく描出できませんでした(後方視的には心臓は右方に偏位して正常な位置になく,腹部は多量の腹腔内遊離ガスのためと思われます).こういったときにはどんな患者でももれなくすぐに評価できるバイタルサインや身体所見が非常に有用です.
血圧値はもちろん,脈圧,脈拍数,呼吸数に注目します.また身体所見として,「3つの窓」に含まれる皮膚所見(末梢冷感,CRT延長,網状皮斑)や,外出血(吐血痕や直腸診など),皮膚温(warm shockではないか?),頸静脈怒張などを評価します.
なかでも頸静脈怒張の有無は,ショックの分類において力を発揮します.非ショック患者で評価する際にはペンライトを用いた方法3)など正確な評価法を行うべきですが,ショック患者の初期対応中であればざっくりと「怒張」「虚脱」の評価でよいでしょう.怒張していれば心原性ショックもしくは閉塞性ショックを,虚脱していれば循環血液量減少性ショックもしくは血液分布異常性ショックを疑います.血管内脱水がある場合には心原性ショックもしくは閉塞性ショックであっても頸静脈怒張をきたさないことがあるため,注意が必要です(本症例でも閉塞性ショックだけではなく,消化管出血による循環血液量減少性ショックを合併していましたね).
■閉塞性ショック
閉塞性ショックを疑ったら,続いてその原因の特定を試みます.閉塞性ショックは「心臓外のなんらかの原因」によって右室拍出量の低下をきたし,引き続く左室前負荷の低下から結果としてショックを引き起こします.この「心臓外のなんらかの原因」は①肺血管,②機械的要因の2つに分けられ,このなかで原因を探ることになります.
①肺血管に由来する閉塞性ショックには,肺血栓塞栓症や肺高血圧症があります.これらの疾患では肺血管抵抗が増し,右室の拍出が肺血管抵抗に打ち勝てずに左室前負荷が低下します.
②機械的要因として,緊張性気胸,心タンポナーデ,収縮性心膜炎,拘束型心筋症などがあります.物理的に心室充満を得られないために前負荷低下をきたしショックをきたします.
閉塞性ショックの原因といえば「肺血栓塞栓症,心タンポナーデ,緊張性気胸」と記載されることが多いですが,びまん性大細胞型B細胞リンパ腫が右房に腫瘤を形成し静脈還流を妨げた報告4)や胸骨圧迫による縦隔血腫が原因となった報告5)など,物理的に閉塞をきたすものであればさまざまな疾患が閉塞性ショックを引き起こします.闇雲にショックの原因を探すのではなく,疑っているショックの分類に沿った診察・検査が求められるといえます.
■胃軸捻転症について
続いて,今回の症例の原因となった胃軸捻転症についての解説です.胃軸捻転症はその名の通り胃が捻れてしまう疾患です.ヒトでは稀でイヌでの報告が散見されますが,本症例のようにショックをきたして致死的となり得る重要疾患です.
40歳代以降の成人での発症が80-90%を占め6),リスク因子としては年齢のほかに横隔膜・消化管・脾臓の解剖学的異常(横隔膜弛緩症や食道裂孔ヘルニア,遊走脾など)や脊椎後弯が挙げられます7).今回の症例でも結腸捻転の既往という解剖学的異常がありました.
回転軸による分類として臓器軸性(長軸性)と間膜軸性(短軸性),およびその複合型があります8).臓器軸性が60%を占め,そのうち30%で絞扼をきたすとされる一方,間膜軸性では絞扼はより少ないとされます9).
図2:胃軸捻転症 臓器軸性(長軸性)(参考文献8より引用)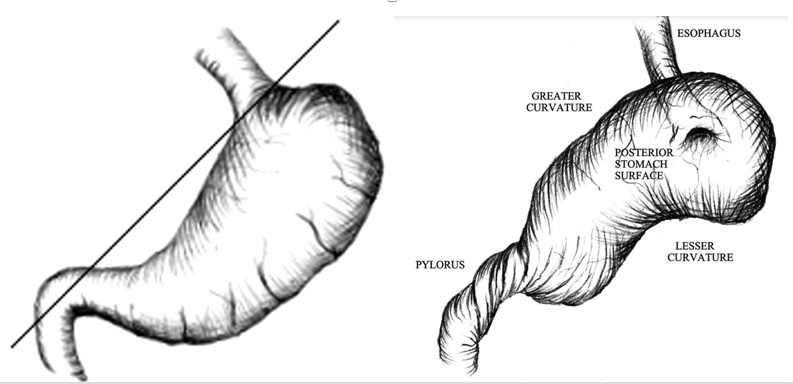
図3:胃軸捻転症 間膜軸性(短軸性)(参考文献8より引用)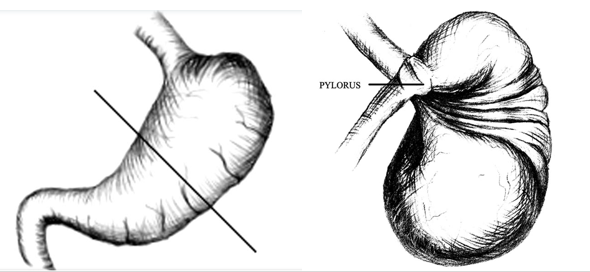
図4:胃軸捻転症 臓器軸性と間膜軸性との複合型(参考文献8より引用)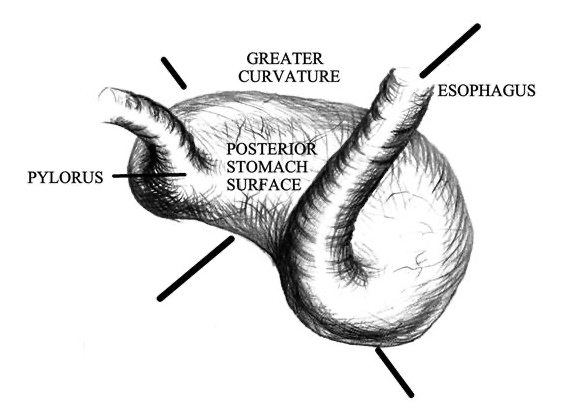
症状として,顕著な心窩部痛,初期嘔吐に続く吐物のない嘔吐発作,経鼻胃管挿入困難がBorchardtの3徴といわれ,急性型では急性腹症として発症します.一方で捻転が180度未満のため慢性捻転となり無症状で経過し偶発的に発見される例もあります.
診断にはCTが有用です.胃が水平となり大弯が小弯より頭側にあれば臓器軸性,胃が垂直となり幽門が胃食道接合部より頭側にあれば間膜軸性と判断されます10).
図5:胃軸捻転症(臓器軸性)のCT(参考文献10より引用)
※GC: Greater Curvature, LC: Lesser Curvature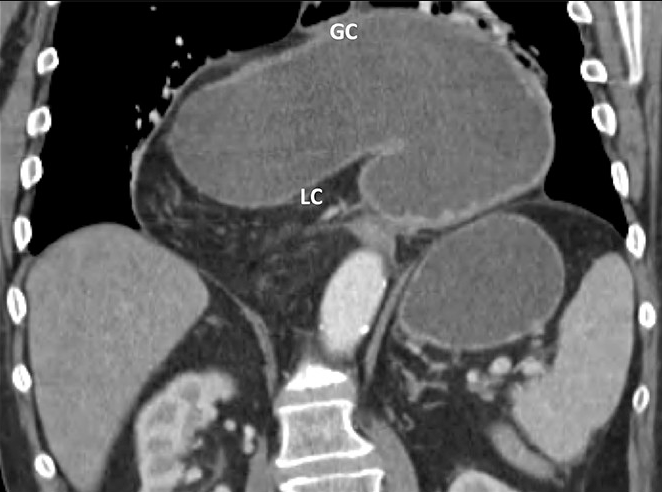
図6:胃軸捻転症(間膜軸性)のCT(参考文献10より引用)
※APJ: antropyloric junction, GEJ: gastroesophageal junction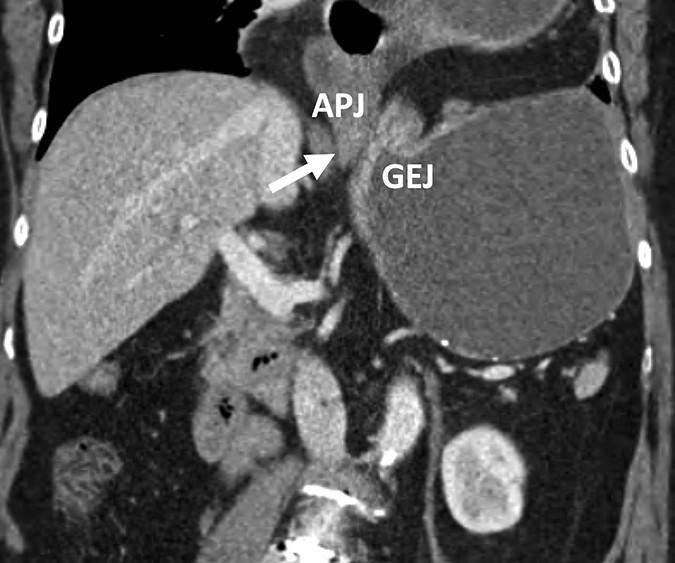
治療として,状態が安定していれば経鼻胃管を挿入して保存的治療が選択されることもありますが,保存的治療で整復されなければ内視鏡的整復,それでも整復されない例や穿孔例,出血例では手術が選択されます.
今回の症例のように捻転胃によって静脈還流が障害され閉塞性ショックに至った例11)や,捻転胃に牽引されることで膵虚血や脾破裂が起きたとする報告7),捻転胃の心臓および肺の圧迫による死亡例12)などがあります.頭の片隅に置いておくべき重症化のリスクがある疾患といえます.
いかがでしたでしょうか?ショック診療では,ショックをまず認識すること,分類のために身体所見でも検査でもなんでも使って情報を集めることが求められます.
閉塞性ショックはショック4分類のなかでも稀な病態ではありますが,どのような原因でも物理的閉塞をきたせば起き得ます.身体所見などから閉塞性ショックを疑う場合,肺血栓塞栓症,心タンポナーデ,緊張性気胸以外の閉塞起点も検索すべきです.
胃軸捻転症は稀な疾患ですが,出血,穿孔,物理的圧迫などから重症化するリスクが高いです.急性腹症や消化管出血,ショックでは鑑別の1つに挙げられるとよいでしょう.
Take home message:
1 ショックの分類には頸静脈怒張など身体所見も有用
2 物理的に閉塞をきたせばどんな原因でも閉塞性ショックは起き得る
3 重症化しやすい胃軸捻転症を頭の片隅に
参考文献:
1) 日本救急医学会(監). 改訂第5版 救急診療指針. へるす出版, 2018, p.72
2) Perera P, Mailhot T, Riley D, Mandavia D. The RUSH exam: Rapid Ultrasound in SHock in the evaluation of the critically lll. Emerg Med Clin North Am. 2010;28(1):29-vii. doi:10.1016/j.emc.2009.09.010
3) Chua Chiaco JM, Parikh NI, Fergusson DJ. The jugular venous pressure revisited. Cleve Clin J Med. 2013;80(10):638-644. doi:10.3949/ccjm.80a.13039
4) Parlow S, Cheung M, Verreault-Julien L, et al. An Unusual Case of Obstructive Shock. JACC Case Rep. 2021;3(18):1913-1917. Published 2021 Dec 15. doi:10.1016/j.jaccas.2021.10.017
5) 前田敦雄, 竹内晋, 前澤秀之, 他. 胸骨圧迫が原因による著明な縦隔血腫から閉塞性ショックを来した1例. 日本救急医学会雑誌. 2018; 29(8): 224-229.
6) Wu MH, Chang YC, Wu CH, Kang SC, Kuan JT. Acute gastric volvulus: a rare but real surgical emergency. Am J Emerg Med. 2010;28(1):. doi:10.1016/j.ajem.2009.04.031
7) Rashid F, Thangarajah T, Mulvey D, Larvin M, Iftikhar SY. A review article on gastric volvulus: a challenge to diagnosis and management. Int J Surg. 2010;8(1):18-24. doi:10.1016/j.ijsu.2009.11.002
8) Cribbs RK, Gow KW, Wulkan ML. Gastric volvulus in infants and children. Pediatrics. 2008;122(3):e752-e762. doi:10.1542/peds.2007-3111
9) Wasselle JA, Norman J. Acute gastric volvulus: pathogenesis, diagnosis, and treatment. Am J Gastroenterol. 1993;88(10):1780-1784.
10) Mazaheri P, Ballard DH, Neal KA, et al. CT of Gastric Volvulus: Interobserver Reliability, Radiologists' Accuracy, and Imaging Findings. AJR Am J Roentgenol. 2019;212(1):103-108. doi:10.2214/AJR.18.20033
11) 多田祐介, 北岡寛教, 伊藤真吾, 他. 二期的手術により救命し得た, 軸捻転症による急性胃壊死の一例. 日本臨床救急医学会雑誌. 2014; 17(3): 486-490.
12) Omond KJ, Byard RW. Lethal mechanisms in gastric volvulus. Med Sci Law. 2017;57(1):39-41. doi:10.1177/0025802416689764