EMA症例139:11月症例 解説
みなさま,2022年11月の症例編もご参加くださりありがとうございました!
233名の方に回答をいただきました.
参加いただいた方の属性はこちらです.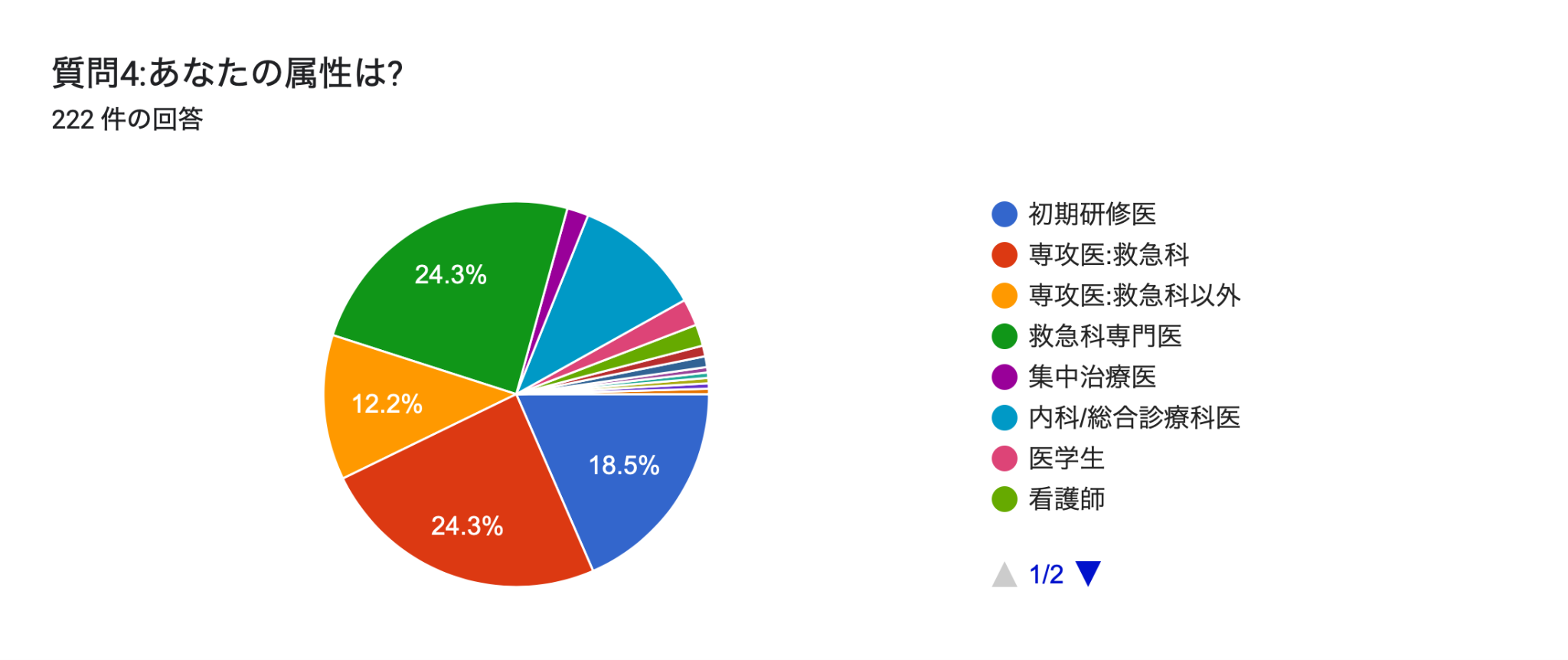
表以外に,放射線技師,救急救命士,小児科,小児科専門医,獣医,ER特定看護師,学生の方にも回答をいただきました.
まず,冒頭に設問2の選択肢が不適切であったことをお詫び申し上げます.
多形性心室頻拍(polymorphic VT,以下PVT)に対する治療についての設問でしたが,除細動の準備を行っている段階で各種薬剤を投薬する様な選択肢になっておりました.
皆様がご存知の通り,除細動適応波形に対しては,まず除細動を最優先で行いますので,各薬剤の「投薬を準備する」のが正しい選択肢でした.混乱が生じたかと存じ,ご迷惑をおかけいたしました.
回答受付締め切り後に選択肢を訂正いたしました.
また,今回は確立されたエビデンスのない領域をどう皆様が診療にあたっているのか,教育班内で検討した内容とともに紹介できたらと思います.
まず,11月のTake Home Messageを共有します.
<Take Home Message>
・electrical storm(ES)という病態を知ろう
・ESを認知したら,体外循環式心肺蘇生法(ECPR)やその後の冠動脈精査を要する可能性があるため,循環器科に急いでコンサルトしよう
・ACLSに出てくるアミオダロンやリドカイン以外のESに対する薬物治療の選択肢を知ろう
11月の症例は,electrical storm(ES)に対する薬物を含めた治療戦略についての問題でした.
ACLSやICLSで学んだアルゴリズムだけでは対処しきれない事態にどの様に対応するでしょうか?
electrical stormは「24時間以内に,持続性の心室頻拍(VT)・心室細動(VF)が3回以上発生する,またはICD埋め込み患者で3回以上ショックが行われる状態」と多くの文献で定義されています.
まず,患者の主訴・病歴は,トイレに行く途中の前兆を伴わない意識消失でした.
歩行中の意識消失であり,かつ前兆もなく,心原性失神を考慮すべき状況です.
また,心血管疾患のリスクファクターも多数抱えており,ここ1週間の胸部症状もあることから少なくとも不安定狭心症を想起すべき病歴といえます.急性冠症候群による不整脈で意識消失に至ったのではないか?と鑑別を考えました.
問診時は症状やバイタルサインの異常がなくとも,院内で再度意識消失や急変をするリスクがあるため,モニター管理が可能な場所で診療を行うのが良いと考えられます.
質問1に対する皆様の回答はこちらでした.
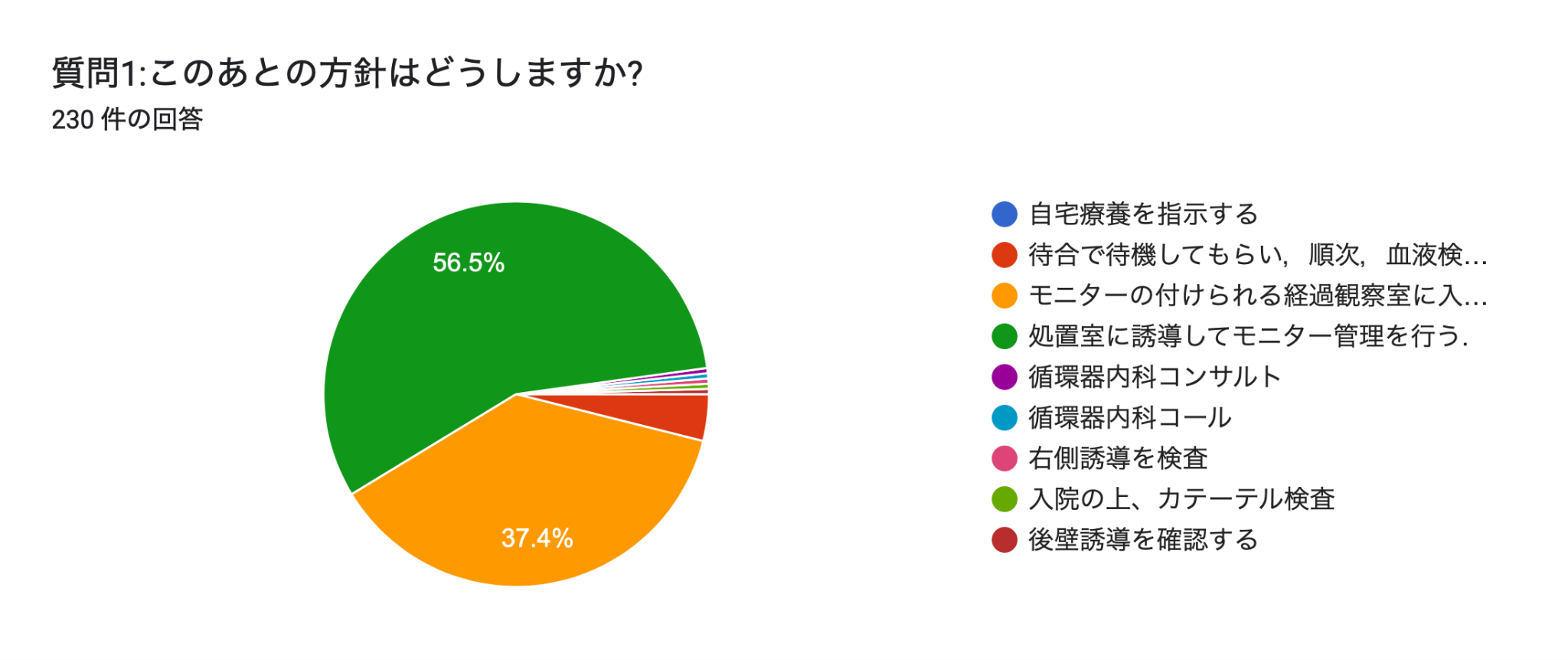
その後,経過観察中に再度意識消失をし,モニターを確認するとPVTを認めていました.
患者は呼びかけに反応もなく,循環の破綻があり心停止状態にあると判断したため心肺蘇生を開始しました.
早期の心臓カテーテル検査や急変に対応するため,循環器科への連絡や院内スタッフ・コメディカルの呼び出しなど人員の手配も同時に必要になりますね.
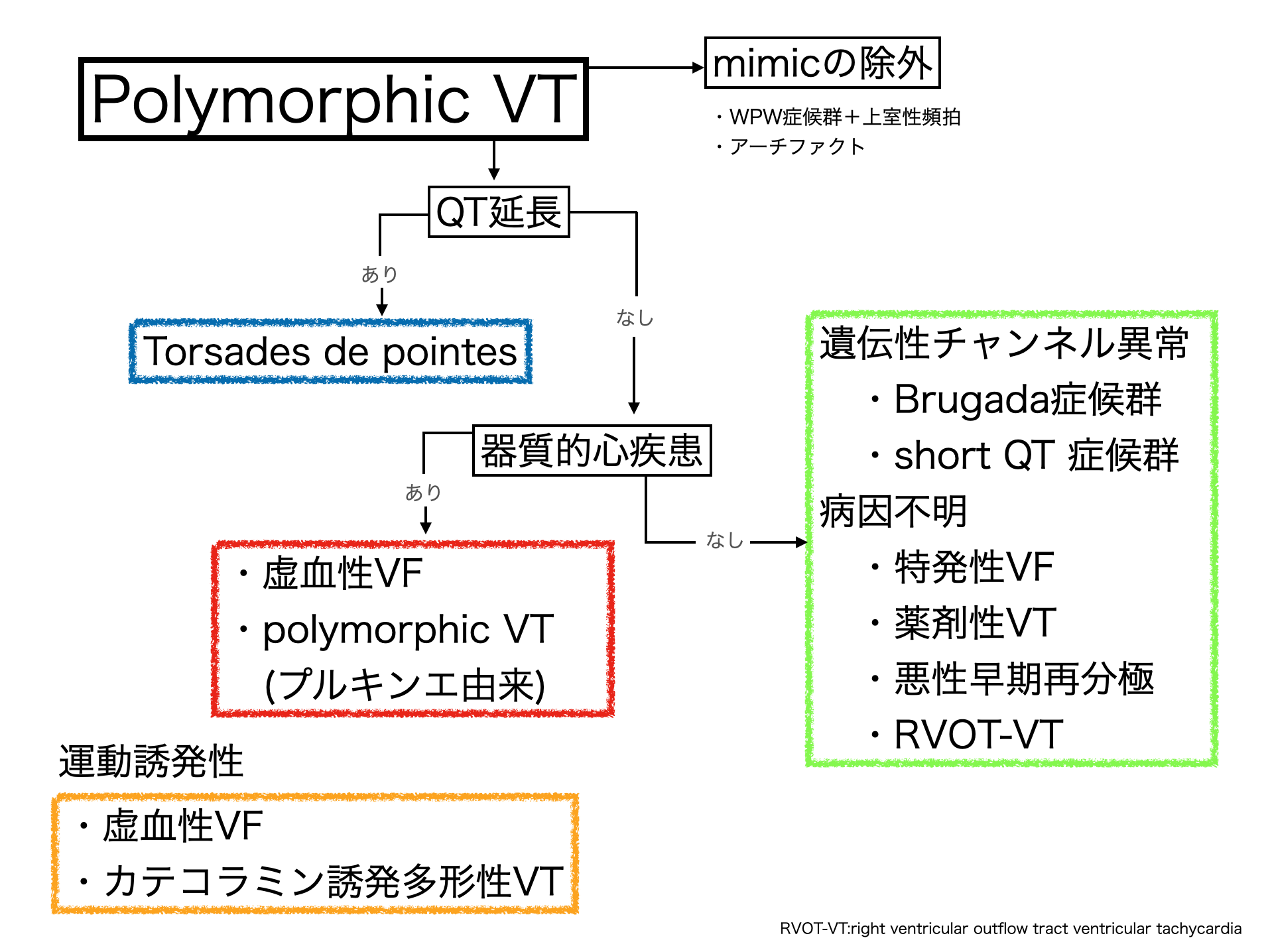
PVTは心拍毎にQRSの波形が変化する心室頻拍のことです.
PVTというと,QT延長を伴うTorsades de Pointes(TdP)が有名ですが,QT延長を伴わないPVTもあります.
PVTを認めた場合,洞調律時の心電図波形があればQT延長の有無を注意深く観察することが必要となります.
QT間隔は脈拍数の影響を受けるので,補正QT間隔(QTc)を用います.QTcの計算はやや面倒ですが,便利な計算サイトもあります(外部リンク).
https://www.mayoclinic.org/medical-professionals/cardiovascular-diseases/calculators/corrected-qt-interval-qtc-calculator/itt-20487211
昨今の心電計は自動解析により,自動でQTcを計算してくれている機種も多いと思います.
今回の症例では,受診以前の心電図ではQTcは約400msecで延長はありませんでした.
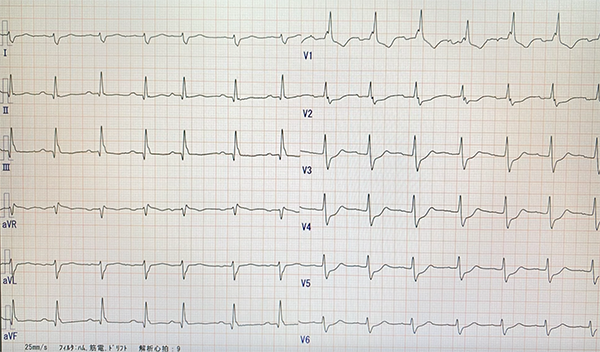
来院時の心電図(図1)では自宅での意識消失を起こした際の一過性の心筋虚血の影響か,QRSもwideになっており,ST部分の低下も認めるような心電図変化がありました.
(図1_来院時の心電図)
今回は,基礎疾患や病歴からも虚血性心疾患に伴うPVTを鑑別に挙げました.
ここで,PVTの鑑別の流れを示します(図2)
(図2_PVTの鑑別アプローチ)1)より改変
急性冠症候群では最大6%の患者がVTを起こすという報告もあり2),心筋梗塞発症から48時間以内に好発します.急性冠症候群に関連する不整脈はPVTやVFが多く,発症後72時間以内では単形性心室頻拍(monomorphic VT,以下MVT)は稀です3)
急性期の心筋梗塞では,虚血による膜電位の変化がおき,心内膜ー心外膜間の電気的不応期の分散が生じてリエントリの回路が複数発生することや,虚血によりプルキンエ細胞の自動能の亢進・プルキンエ線維の電気的発火能が亢進することでPVTやVFを起こすと考えられています3).
一方,72時間以上経過した心筋梗塞では瘢痕化した壊死心筋部分を介してリエントリ回路が形成されることで,MVTが増加します3).
ACLSやICLSでも学ぶように,循環の破綻したVT/VFに対してまず行う治療は,電気的除細動ですね.
本症例ではACLSアルゴリズムに則った,複数回の電気的除細動・アドレナリンやアミオダロンの投薬を含めた心肺蘇生法(CPR)を10分行いましたが,VT/VFが治まらない状況でした.
冒頭でも述べました様に,3回以上の除細動を行っても治まらないVT/VFであり,electrical storm(ES)となっていました.
ESのうち,約7%がpolymorphic VTであるという報告があります4).
本症例の様に自己心拍再開(ROSC)しないESは本当に現場に緊張が走りますね.
悲しいことに,ESに対しては一般的なACLSアルゴリズムに則った治療は無効なことが多いといわれています4).
従来のCPRで蘇生時間が10~15分以上続くと生存率は急速に低下し,良好な神経学的転帰の可能性も蘇生時間が1分長引く毎に低下するという研究があります5).
10分以上のCPRに反応しない難治性のVT/VFの場合,従来のCPRと比較して体外循環式心肺蘇生法(ECPR)を用いた方が,退院時の神経学的転帰や生存率が高かったという研究があります6).2020年にもLancetから難治性のVFによる院外心停止でECPRを行った群が従来のCPRと比較して,生存退院率・6ヶ月生存率が有意に上昇したという研究がありました7).
ですが,2019年のAHAガイドラインではECPRに関しては明確な推奨はありません8).
現状は各施設がそれぞれにECPRの適応基準を定めて運用しているのではないでしょうか.
今回は院内発生でVT/VFによる心停止およびESであり,ECPRの導入を検討しましたが,器材の確保が難しいという困難な状況でした.
実診療においても、どの施設でも、どの時間帯でもECPRが行えるという訳ではありません.ESに対して,すぐさまECPRが行えない状況で,他に対処できる手段がないか?というのが質問3の内容でした.
もちろん,急性冠症候群の疑いに対して冠動脈の精査・治療が重要なことは論を俟ちません.
ここで,質問2と3の皆様の回答を共有します.
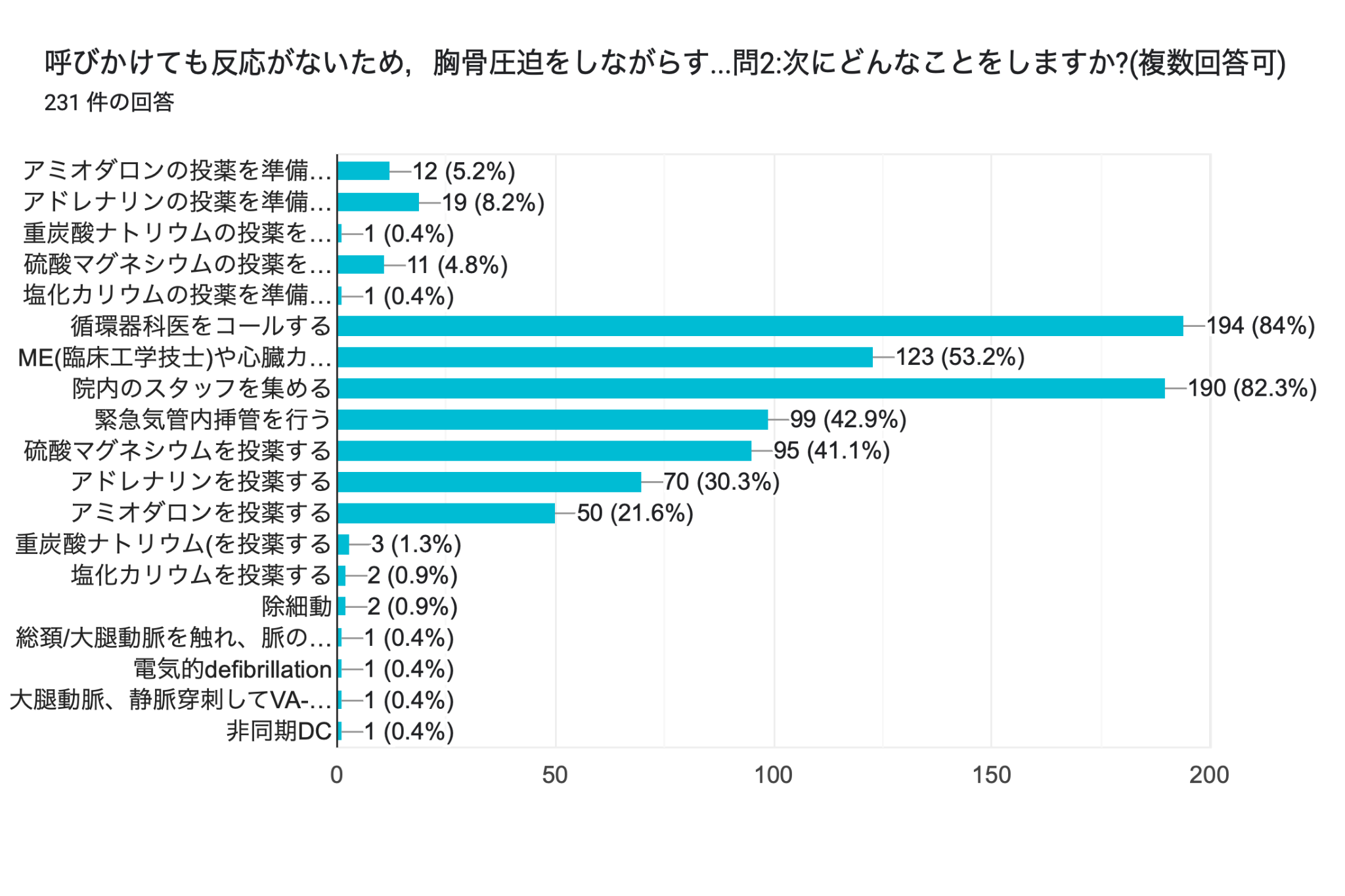
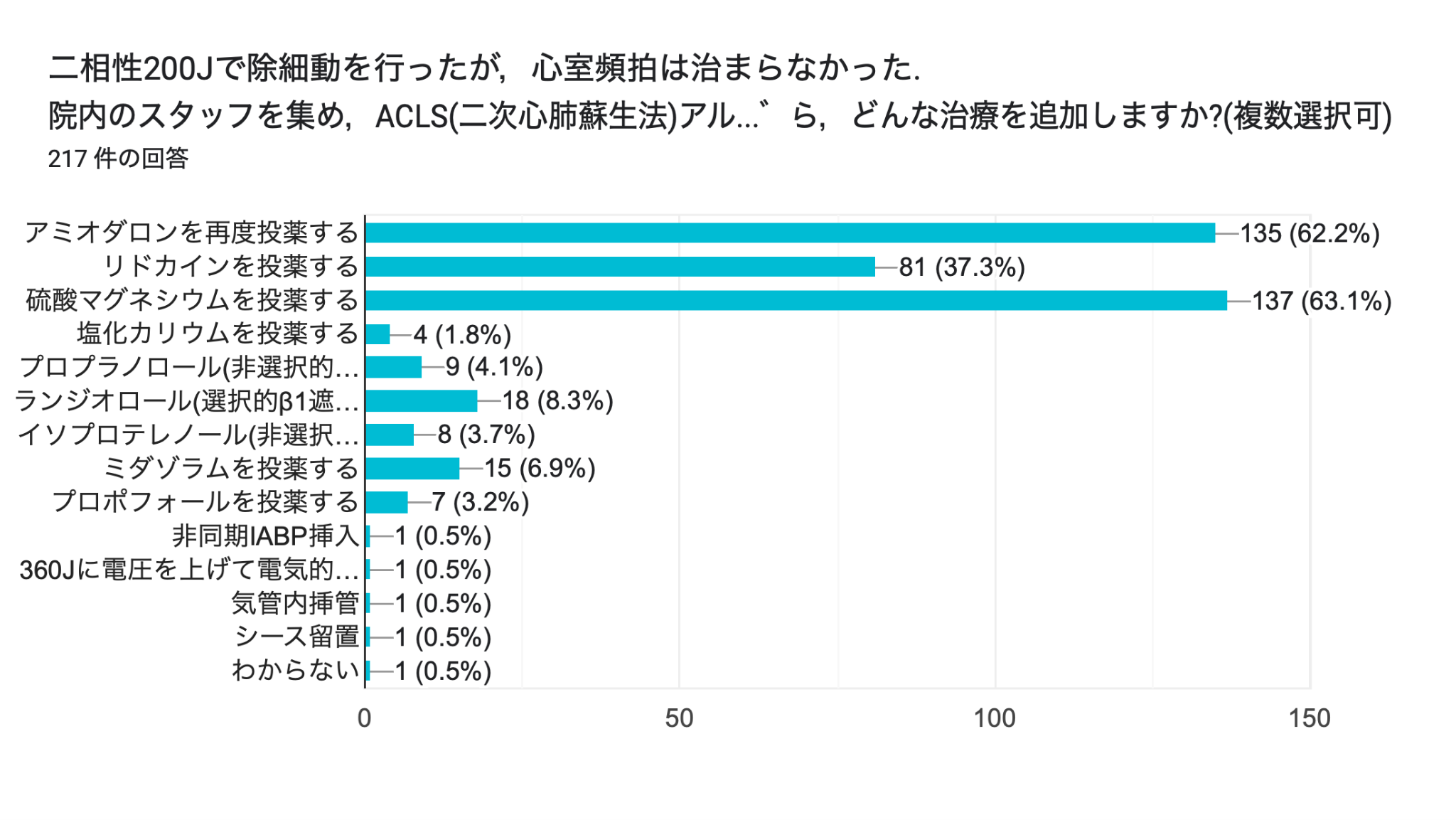
ここから,ESに対する薬物療法について検討していきます.
ESが生じている時,その根本には交感神経の過活動があると考えられています9).
ACLSによるCPRを受けている患者は,身体的に相当な負荷がかかっており内因性カテコラミンが高い状態にあります.さらに,アドレナリンを投薬することで外因性のカテコラミンも加わりますので,血中カテコラミン濃度は非常に高い状態にあります3).
βアドレナリン受容体の刺激によりVFがますます発生しやすくなり,また心筋機能障害の助長・心筋の酸素需要量の増加にもつながる可能性があります3).
ESにおいては,この過興奮状態をコントロールするのが重要と考えられます10).
1)アミオダロン
アミオダロンは主にクラスIII(Kチャネル遮断)の抗不整脈薬に分類されていますが,使用量によってクラスI(Naチャネル遮断)・クラスII(交感神経遮断)・クラスIV(L型カルシウムチャネル遮断)作用も有しており,多彩な作用機序をもちます11).静脈投与による初期負荷時には主にNaチャネル遮断,β受容体遮断,カルシウムチャネル遮断により効果を発揮し,負荷終了後に活性代謝物であるデセチルアミオダロンによりKチャネル遮断の作用がみられます.12)
アミオダロンは心室性頻脈性不整脈の頻度を減少させることが複数の試験で示されており,ESに対して頻用されていると思います.ACLSでもVF/VTの際の治療薬に挙げられていますね.
2002年の研究になりますが,複数回の除細動に抵抗性のVFによる院外心停止患者において,アミオダロンはリドカインと比較して入院までの生存率が上昇したという報告があります(退院までの生存率には差なし)13).
アミオダロンは陰性変力作用も非常に少なく,使い勝手の良い薬剤ですね.
アミオダロンの使用ではQT間隔の延長が懸念されますが,慢性的に投与された経口アミオダロンと異なり,静注で投薬されるアミオダロンではQRS時間やQT間隔の延長はほぼ無いとされており,これらの患者におけるTdpの発生率は低いという考えもあるようです3).
長期的な投薬は甲状腺機能障害,肺線維症,肝障害といった副作用に注意が必要ですが,短期的に用いる分には安全に使うことができます.
2)β遮断薬
循環が破綻している患者にβ遮断薬?と驚くかもしれません.
ですが,前述の通りESの患者では過剰な交感神経の興奮をコントロールすることが治療のキーと考えられるようになってきました3).
ヒトのESに対するβブロッカーの有用性の初めての報告は2000年のNademaneeらによるものでした3).
この文献は,発症72時間以降~3ヶ月の心筋梗塞に伴うESを対象としたものでしたが,エスモロール・プロプラノロール・左星状神経節ブロックによる交感神経遮断を行った群と,当時のACLSガイドラインで推奨されている抗不整脈薬を用いた群の比較試験でした.1週間後・1年後ともに生存率は交感神経遮断群が高かったというものでした14).
その後,β遮断薬がROSCの持続や神経学的予後良好での生存退院率上昇に寄与しているというデータが集まってきています4).
VT/VFによる心停止が持続する患者を対象とした研究では,一般的なACLSの治療(胸骨圧迫,アドレナリン,アミオダロンの投薬を含む)にエスモロールを追加投薬すると,ROSC率・ROSCの持続・入院までの生存率・退院時生存率・神経学的予後良好での退院率の上昇に寄与したというものがあります15)(ですが,単施設の後ろ向き観察研究です)
EMAの文献班から2020年のResuscitationからVF/VTに対するβブロッカーの有用性に関するメタアナリシスが取り上げられています.(https://www.emalliance.org/education/dissertation/20200633)
βブロッカーの選択について,ESの薬物治療に関する多くの研究では,非選択的β遮断薬であるプロプラノロールが用いられており,選択的β遮断薬よりも推奨されています.これは,非選択的β遮断薬が脂溶性のため中枢神経系にもより作用しやすく,中枢神経からも交感神経遮断を行えるからという理由です4).
アミオダロンに,プロプラノロールまたはメトプロロールを追加することで不整脈の抑制にどう寄与するかを比較して調べた研究があります.この研究では,プロプラノロール追加群の方が,心室性不整脈の頻度減少,発生率の低下,不整脈発生停止までの時間の短縮につながったという結果が出ました16).
ですが,非選択的β遮断薬を用いた研究は,多くがESではありますが間欠的な不整脈の発生であったり,対象がICD(埋込み型除細動器)を植え込まれていたり,循環が破綻していないVTも含まれています.
本症例の様な,循環の破綻した患者では循環動態への影響を懸念して非選択的β遮断薬は使いにくいとする考え方もあります.実際,本邦でよく用いられる選択的β遮断薬であるランジオロールについて,本邦からのケースレポートで有用性の報告が複数ありました.
3)リドカイン
リドカインはクラスIbに分類されるNaチャネル遮断が主な作用機序の抗不整脈薬です.
急性心筋虚血による心室性不整脈の改善に有効とされていますが,亜急性~慢性期の心筋梗塞後の心室性不整脈には効果が乏しいとされています11).
前述の様に,アミオダロンと比較するとリドカインは入院までの生存率について劣っていたという研究があります.ですが,その後に発表された非外傷性の院外心停止患者における難治性のVT/VFを対象に,アミオダロン・リドカイン・プラセボを用いて比較した研究では退院までの生存率,退院時の神経学的転帰は3群で有意差はなかったという研究もあります17).その後の研究をあたっても,現時点で長期予後についてアミオダロンやリドカインで差を認めたという研究は無いようです.
4)硫酸マグネシウム
QT間隔の延長を伴うPVT,つまりTorsades de pointesの場合,硫酸Mgが良い適応になります.
QT間隔の延長をみた場合,低K血症,低Mg血症,低Ca血症,甲状腺機能低下症,薬剤性といった後天性QT延長症候群が影響していないか検討する必要があります.カリウムは4.5mmol/L以上になるように補充することが推奨されています.
また,QT間隔の延長を起こす薬剤で代表的なものには抗菌薬(特にマクロライド,ニューキノロン系),ハロペリドールやリスペリドンといった抗精神病薬,そしてクラスIaやIIIの抗不整脈薬があります.これらの薬剤の使用歴の確認も必要になるでしょう3).
QT間隔が正常の場合は,PVTに対する硫酸マグネシウムは有効ではないと考えられています3).また,プレホスピタルで除細動を6回行っても改善しない患者を対象とした難治性VFに対してempiricalに硫酸マグネシウムを投薬した研究がありますが,結果はプラセボと比較して,安定したROSCや生存退院率の上昇には寄与しなかったというものでした18).
5)鎮静薬
循環が破綻している患者に今度は鎮静薬?とまた驚くかもしれません.
鎮静薬についても,前述の様に交感神経の過緊張を抑制するという機序から有効性が検討されています4).
抗不整脈薬に不応性のESに対し,ミダゾラムまたはプロポフォールと,オピオイドを用いてRSIを行ったところ47%の患者で鎮静開始から15分以内にESが収まったという報告もあります19).
2017年の心室性不整脈に対するガイドラインでも難治性のVT/VFの場合,鎮静・鎮痛による交感神経抑制が治療のオプションとして記載があります20).
鎮静薬の選択については,循環への影響がより少ないミダゾラムを推す文献もあれば,プロポフォールを推す文献もありまちまちです4)9)21).
ここまで見てきた様に,急性の虚血性心疾患によるESに対する治療は定まったエビデンスがなく,生命予後も悪い場合が多く,現場はドタバタとして非常にストレスフルな状況です.この状況をどう打破していくとよいでしょうか.
ここからは教育班からの見解の一例ですが,急性虚血性心疾患によりESが持続したら,
まずは除細動と胸骨圧迫を中心としたACLSに則った治療を行う(気管内挿管を含む)
→10分程度してもVT/VFが治まらない.
(ここまででアドレナリン・アミオダロン(もしくはリドカイン)が投与されていると思います)
→ECPRを行うための状況を手配しつつ,選択的β遮断薬の投薬を検討する.
QTc延長が元々あるか不明の場合は,硫酸Mgを投薬を検討する.
→ECPRを導入しながら,未だにESが治まらない場合は,少量のミダゾラムとオピオイドを用いて鎮静・鎮痛を検討する.
→ESが治まるか確認しながら冠動脈精査と治療.
という診療フローをとるかと考えています.
全国の皆様はどの様にこの難境に立ち向かっていますでしょうか?
よろしければぜひ共有いただけますと幸いです.
11月の症例解説編は以上です.最後までご覧いただきありがとうございました(^^)
<Take Home Message>
・electrical stormという病態を知ろう
・ESを認知したら,ECPRやその後の冠動脈精査を要する可能性があるため,循環器科にコンサルトしよう
・ACLSに出てくるアミオダロンやリドカイン以外のESに対する薬物治療の選択肢を知ろう
【参考文献】
1)Viskin S, Chorin E, Viskin D, Hochstadt A, Schwartz AL, Rosso R. Polymorphic Ventricular Tachycardia: Terminology, Mechanism, Diagnosis, and Emergency Therapy. Circulation. 2021;144(10):823-839. doi:10.1161/CIRCULATIONAHA.121.055783
2)Kontogiannis C, Tampakis K, Georgiopoulos G, et al. Electrical Storm: Current Evidence, Clinical Implications, and Future Perspectives. Curr Cardiol Rep. 2019;21(9):96. Published 2019 Jul 27. doi:10.1007/s11886-019-1190-0
3)Eifling M, Razavi M, Massumi A. The evaluation and management of electrical storm. Tex Heart Inst J. 2011;38(2):111-121.
4)Dyer S, Mogni B, Gottlieb M. Electrical storm: A focused review for the emergency physician. Am J Emerg Med. 2020;38(7):1481-1487. doi:10.1016/j.ajem.2020.04.017
5)Reynolds JC, Frisch A, Rittenberger JC, Callaway CW. Duration of resuscitation efforts and functional outcome after out-of-hospital cardiac arrest: when should we change to novel therapies?. Circulation. 2013;128(23):2488-2494. doi:10.1161/CIRCULATIONAHA.113.002408
6)Siao FY, Chiu CC, Chiu CW, et al. Managing cardiac arrest with refractory ventricular fibrillation in the emergency department: Conventional cardiopulmonary resuscitation versus extracorporeal cardiopulmonary resuscitation. Resuscitation. 2015;92:70-76. doi:10.1016/j.resuscitation.2015.04.016
7)Yannopoulos D, Bartos J, Raveendran G, et al. Advanced reperfusion strategies for patients with out-of-hospital cardiac arrest and refractory ventricular fibrillation (ARREST): a phase 2, single centre, open-label, randomised controlled trial. Lancet. 2020;396(10265):1807-1816. doi:10.1016/S0140-6736(20)32338-2
8)Panchal AR, Berg KM, Hirsch KG, et al. 2019 American Heart Association Focused Update on Advanced Cardiovascular Life Support: Use of Advanced Airways, Vasopressors, and Extracorporeal Cardiopulmonary Resuscitation During Cardiac Arrest: An Update to the American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2019;140(24):e881-e894. doi:10.1161/CIR.0000000000000732
9)Geraghty L, Santangeli P, Tedrow UB, Shivkumar K, Kumar S. Contemporary Management of Electrical Storm. Heart Lung Circ. 2019;28(1):123-133. doi:10.1016/j.hlc.2018.10.005
10)Hendriks AA, Szili-Torok T. Editor's Choice-The treatment of electrical storm: an educational review. Eur Heart J Acute Cardiovasc Care. 2018;7(5):478-483. doi:10.1177/2048872618781358
11)Elsokkari I, Sapp JL. Electrical storm: Prognosis and management. Prog Cardiovasc Dis. 2021;66:70-79. doi:10.1016/j.pcad.2021.06.007
12)Hamilton D Sr, Nandkeolyar S, Lan H, et al. Amiodarone: A Comprehensive Guide for Clinicians. Am J Cardiovasc Drugs. 2020;20(6):549-558. doi:10.1007/s40256-020-00401-5
13)Dorian P, Cass D, Schwartz B, Cooper R, Gelaznikas R, Barr A. Amiodarone as compared with lidocaine for shock-resistant ventricular fibrillation [published correction appears in N Engl J Med 2002 Sep 19;347(12):955]. N Engl J Med. 2002;346(12):884-890. doi:10.1056/NEJMoa013029
14)Nademanee K, Taylor R, Bailey WE, Rieders DE, Kosar EM. Treating electrical storm : sympathetic blockade versus advanced cardiac life support-guided therapy. Circulation. 2000;102(7):742-747. doi:10.1161/01.cir.102.7.742
15)Driver BE, Debaty G, Plummer DW, Smith SW. Use of esmolol after failure of standard cardiopulmonary resuscitation to treat patients with refractory ventricular fibrillation. Resuscitation. 2014;85(10):1337-1341. doi:10.1016/j.resuscitation.2014.06.032
16)Chatzidou S, Kontogiannis C, Tsilimigras DI, et al. Propranolol Versus Metoprolol for Treatment of Electrical Storm in Patients With Implantable Cardioverter-Defibrillator. J Am Coll Cardiol. 2018;71(17):1897-1906. doi:10.1016/j.jacc.2018.02.056
17)Kudenchuk PJ, Brown SP, Daya M, et al. Amiodarone, Lidocaine, or Placebo in Out-of-Hospital Cardiac Arrest. N Engl J Med. 2016;374(18)/1711-1722. doi/10.1056/NEJMoa1514204
18)Hassan TB, Jagger C, Barnett DB. A randomised trial to investigate the efficacy of magnesium sulphate for refractory ventricular fibrillation. Emerg Med J. 2002;19(1):57-62. doi:10.1136/emj.19.1.57
19)Martins RP, Urien JM, Barbarot N, et al. Effectiveness of Deep Sedation for Patients With Intractable Electrical Storm Refractory to Antiarrhythmic Drugs. Circulation. 2020;142(16):1599-1601. doi:10.1161/CIRCULATIONAHA.120.047468
20)Al-Khatib SM, Stevenson WG, Ackerman MJ, et al. 2017 AHA/ACC/HRS guideline for management of patients with ventricular arrhythmias and the prevention of sudden cardiac death: Executive summary: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society [published correction appears in Heart Rhythm. 2018 Sep 26;:]. Heart Rhythm. 2018;15(10):e190-e252. doi:10.1016/j.hrthm.2017.10.035
21)Cozma D, Tint D, Szegedi N, Sallo Z, Geller L. Update in Electrical Storm Therapy. Am J Ther. 2019;26(2):e257-e267. doi:10.1097/MJT.0000000000000918