EMA症例89:9月症例解説
今回の症例は、「行動がおかしい60歳代の男性」でした。アンケートには69名の方が参加されました。ありがとうございました。まず、アンケートの結果からお示しします。もう一度症例を確認されたい方は、こちらのページへ。
(9月症例URL http://www.emalliance.org/education/case/shorei89)
【アンケート結果】
質問1:追加で聴取したい病歴は?
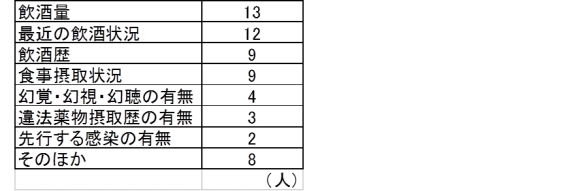
半数以上の人が飲酒関連の病歴をあげてくださいました。
質問2:現時点で一番疑わしい疾患は?
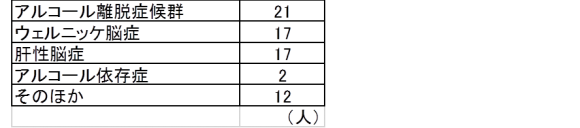
飲酒や食事摂取状況に関連した回答が並びました。そのほかでは、脳炎や脳症などがあげられていました。
質問3:次に行う行動は?
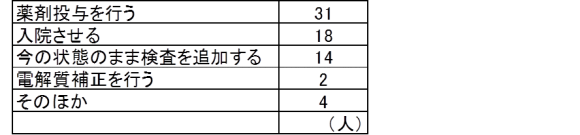
薬剤投与を行うという回答が最も多く、その中でもベンゾジアセピン(ジアゼパム・ロラゼパム)が最も多く、ビタミンB1製剤、肝不全用アミノ酸製剤注射液と続きました。
検査を追加するという回答の中では、頭部MRI検査と髄液検査がもっとも多くそれぞれ回答者の30%に上っていました。
質問4:あなたの属性は?
回答者の属性は、初期研修医・救急後期研修医がそれぞれ20%と最も多く、救急専門医、内科・総合内科医、救急以外の後期研修医と続きました。そのほか、精神科医・集中治療医・学生など様々なバックグラウンドの方にご参加いただきました。
【患者さんの経過】
結論から言うと、患者さんはアルコール離脱せん妄でした。
意識状態は意識低下というよりは興奮状態であり、皆さんから指摘いただいたとおり、アルコール離脱症候群の可能性を考えました。離脱を疑った場合は、飲酒量の変化や飲酒の状況など、より詳細な病歴を聴取する必要があります。
質問1で多くの方に挙げていただいた飲酒や食事の状況を中心に付添いの人に生活背景を詳しく確認すると、昔からアルコールをたくさん飲んでおりそれが理由で離婚したこと、そのため今は勤務先が提供するアパートで生活しており、朝夕の食事は勤務先が用意した食事を食べていることが確認できました。また、以前、アルコールをやめようとしたときに今回のような症状が出たことがあり(その際は知人が持っている薬・詳細不明を飲んだ)、今回は数日前に「もう酒はやめる」と言っておりその後からしだいにおかしくなった、ということがわかりました。
上記のエピソードに加え、一般身体所見に特異的な異常がないこと,明らかな麻痺や頭部CTの異常がないことから,アルコール離脱せん妄を最も疑いました。診断のための追加の検査は行わず、念のためにビタミンB1とブドウ糖、ジアゼパム5㎎を投与し入院となりました。ジアゼパム投与後しばらくたつと、そわそわした動きが落ち着き会話も成立するようになり、翌日アルコール依存症の治療目的で精神科病院に転院となりました。
【解説】
EMA教育班ではこれまでも意識障害やアルコール性ケトアシドーシス(AKA)など、今回の症例の鑑別疾患に挙げられている病歴について取り上げてきました。
AKA:http://www.emalliance.org/education/case/shorei82kaisetsu
Wernicke-Korsakoff症候群:https://goo.gl/6mxyNd
これらについては過去の解説を見ていただくとして、今回はアルコール離脱症候群について解説します。
<アルコール離脱症候群とは>
アルコール離脱症候群は、アルコール摂取の中断・減量後に頻脈、発汗、体温上昇などの自律神経症状が始まり、続いて幻覚、けいれん、せん妄などの症状が加わります(表1)[1]。
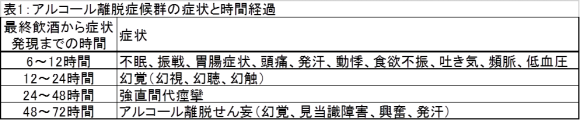
アルコール摂取中断・減量後にこれらの症状が出現し、ほかの器質的疾患や中毒・精神疾患が否定された場合、アルコール離脱症候群と診断されます。
<重症度評価>
アルコール離脱症候群の評価尺度としてCIWA-Arが知られています(表2)。67点満点のこのスケールでは、0~9点:軽度、10~15点:中等度、16点以上:重度としており、16点以上の場合は精神科へコンサルテーションをするよう勧めています。
スコアの表を載せていますが、計算がややこしいと思われる場合は簡単に計算ができるサイトもありますので使ってみてください[2]。
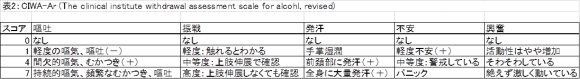
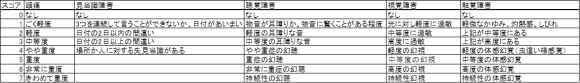
<治療と予防>
アルコール離脱症候群の治療は、全身管理と精神症状への対応に分かれます。
全身管理は、脱水に対する補液やWernicke-Korsakoff症候群予防を目的としたビタミンB1とブドウ糖投与です。
精神症状への対応では、ベンゾジアゼピン系薬剤が第一選択となります。他原因によるせん妄治療ではベンゾジアゼピン系薬剤を用いないこととは対照的です。投与方法には、決められた量を投与する「fixed-schedule」療法と重症度に応じて対応する「symptom-triggered」療法があります(表3)[3–6]。

アルコール多量・長期摂取歴がある患者が何らかの原因で入院した場合、アルコールを摂取できない状況からアルコール離脱症候群を起こす可能性があります。症状出現前から「fixed-schedule」療法を行うか、症状出現してから「symptom-triggered」療法を行うか、状況に応じて対応する必要があります。
<予後>
アルコール離脱症候群は無治療では、15~20%が振戦せん妄に移行するといわれています。以前は振戦せん妄の致死率は30%に至るとされていましたが、近年の報告では1%と未満という報告もあります[7]。
生活状況の聴取が困難な場合も多く、鑑別疾患の多さから対応に苦慮することが多いアルコール離脱症候群ですが、早期に診断し適切に対応できるようになりたいですね。
【Take-home Message】
・「何かおかしい」時はアルコール含めた生活歴を詳細に聴取する。
・アルコール離脱症候群の重症度評価法として「CIWA-Ar」がある。
・治療法はベンゾジアゼピン、診療状況に応じた投与方法選択を。
【参考文献】
1. Sachdeva A, Choudhary M, Chandra M. Alcohol Withdrawal Syndrome: Benzodiazepines and Beyond. J Clin DIAGNOSTIC Res. 2015;9: VE01-VE07. doi:10.7860/JCDR/2015/13407.6538
2. MD+CALC. CIWA-Ar for Alcohol Withdrawal [Internet]. [cited 29 Sep 2018]. Available: https://www.mdcalc.com/ciwa-ar-alcohol-withdrawal
3. 瀧村剛, 松下幸生. [アルコール依存症の薬物療法] アルコール離脱の薬物療法. 日本アルコール関連問題学会雑誌. 2015;16: 1–5.
4. Saitz R, Mayo-Smith MF, Roberts MS, Redmond HA, Bernard DR, Calkins DR. Individualized treatment for alcohol withdrawal. A randomized double-blind controlled trial. JAMA. 1994;272: 519–23.
5. 岸 泰宏. アルコール離脱症候群への対応 [Internet]. 医学のあゆみ. Selignow; 2016.
6. 満.中村. アルコール離脱によるせん妄 [Internet]. Modern Physician. Shinko Igaku Shuppansha; 2017.
7. Mayo-Smith MF1, Beecher LH, Fischer TL, Gorelick DA, Guillaume JL, Hill A, Jara G, Kasser C, Melbourne J; Working Group on the Management of Alcohol Withdrawal Delirium, Practice Guidelines Committee, American Society of Addiction Medicine.Mayo-Smith MF1, AS of AM. Management of alcohol withdrawal delirium. An evidence-based practice guideline. Arch Intern Med. 2004;Jul 12;164.