EMA症例87:7月症例解説
みなさま。7月の症例への参加ありがとうございました。疾患そのものはもちろんですが、症例のマネージメントについて考えていただきたく、それを念頭に出題しました。みなさまの回答を見ていきます。今月は幅広い分野の方々から回答をいただいております。
質問1
追加で行いたい検査があれば記載してください
これは様々な意見が寄せられました。最も多かったのは胸部CT。画像検査ではその他に腰椎MRI、心エコーという意見があがりました。血液検査ではプロカルシトニン、BNP、リパーゼ。そして細菌検査として、喀痰培養や血液培養、レジオネラ検査(培養、PCR)、抗酸菌染色やPCRを挙げていただきました。
質問2-1
疑われるものから順に、鑑別診断を3つ記載してください
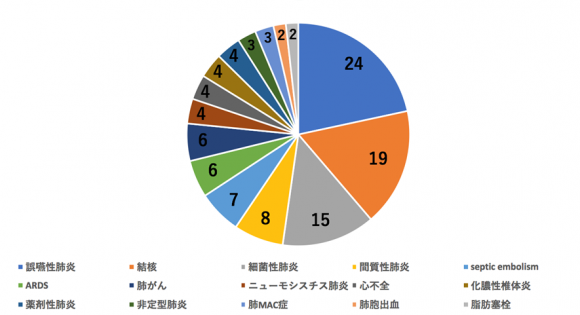
これも多岐にわたる疾患が挙げられました。回答が2つ以上あったものをグラフに示しております(数字は回答数です)。誤嚥性肺炎、結核、細菌性肺炎という意見が特に多かったです。
質問2-2
追加検査結果を待っている最中も救急車が搬送されてきています。現在入院可能な病床は、ICU個室1床、ICU一般2床、一般病棟4人部屋5床です。ERでは搬入スペースと個室観察室と点滴ベッドが1床ずつ空いています。今後の対応は?
結果は以下の通りです。
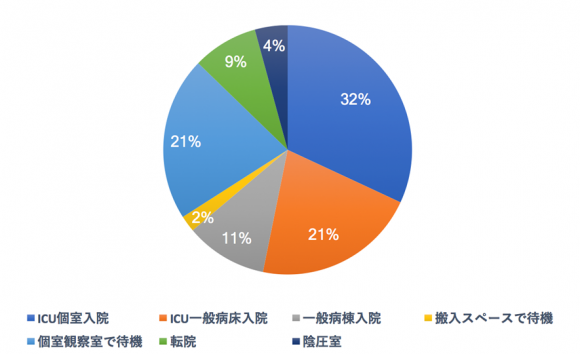
この質問への回答は、どんな疾患を想定するかにもよったかもしれません。結核を疑う場合には隔離が望ましいので、個室での対応を考えたいところです。「転院」を選択していただいた方は、皆様、個室管理や結核治療を想定しての回答でした。
それでは結論から述べておきます。この症例は結核でした。
結核とは
結核は結核菌(Mycobacterium tuberculosis)により起こされる細菌感染症で、その多くは呼吸器感染です。結核の成立には、感染源患者の排菌量、空気中の結核菌密度、吸い込む結核菌の量が影響しますが、基本的には感染力が高く、免疫が低下している人では特に注意が必要です。結核菌はマクロファージの中で増殖するという恐ろしい能力を持っています。貪食分解しきれないので、マクロファージごとT細胞に封じ込めますが、免疫が低下している状況ではT細胞の力が足りず感染が成立したり、封じ込めているはずの菌が増殖を始めて発症したりということになります。結核菌は飛沫核感染し、水分蒸発後は空気感染も起こしますので、他の患者との分離等、適切な管理をしなくてはなりません。肺結核を疑った際には
①患者本人にサージカルマスクをつけてもらい飛沫の飛散を防ぐ
②医療従事者はN95マスクをつけて菌体を吸い込むことを防ぐ
③他の患者に感染させないように個室(できれば陰圧)管理とする
ことが重要です。
また二類感染症ですので、感染症法に基づき、結核患者を診断した場合は、直ちに最寄りの保健所へ届出を行わなくてはなりません1)。
結核の疫学
世界規模で見てみると、年間8700万人が結核に新たに罹患しており、年間1400万人が結核で死亡しています。特にアフリカの多くの国では罹患率(人口10万対)が150以上となっており、由々しき状況です。新規罹患の13%程度はHIVにも罹患しているということで、総合的な感染症対策が必要な状況です2)。
実は、結核は昭和25年まで日本の死亡原因の1位でした。たしかに現在では先進諸国では罹患率は低下しております。しかし過去の病気とはいえません。本邦でも平成28年には新規罹患が17,625名で結核罹患率は13.9、結核による死亡数は1,889人と、死因順位の28位です3)。決して無視はできません。都道府県別の結核罹患率(人口10万対)は、大阪府、東京都、愛知県、岐阜県、徳島県の順に高く、日本を代表する大都市で蔓延しているという状況が伺えます。中でも大阪市西成区は突出して罹患率が高く、罹患率(人口10万対)は173.1と群を抜いています4)。ただ毎年着実に罹患率は低下しておりますので、今後も総力を結集して結核の蔓延に立ち向かいましょう。大阪に限らず、日本の過去の結核の状況を考慮すると、高齢者の多くはすでに結核に暴露されており、高齢化とともに免疫低下していつ発症してもおかしくないという状況であると考えるべきです5)。結核を広げない努力が常に必要です。
肺結核の診断
肺結核を疑う症状としては、慢性咳、喀痰、食欲低下、体重減少、発熱、盗汗、血痰などが挙げられます。肺炎を考えたいけれども、亜急性〜慢性の経過であったり、抗菌薬に反応が乏しかったりと、「普通の肺炎」と異なる経過の時には積極的に疑いたいところです2)。特に、ステロイド長期投与されている人、HIV感染、低栄養、路上生活、結核多発地域出身、結核の既往のある人、高齢者は、high risk群として認識しておく必要があります。
特徴的なレントゲン画像所見として、「肺尖部の空洞形成」が言われておりますが、実は上肺野の病変は70%にも満たないとされ、多彩なレントゲン所見を呈するので胸部レントゲンだけでは肺結核は否定できないと考えておいた方が良いです5)。これは胸部CTでも同様のことがいえます。
診断のためには「high riskな病歴+なんらかの画像所見」というかなり広範囲な状況から疑い、細菌検査で確定します。疑った時点で隔離し、感染に気をつけて諸検査を行ってください。感染症の基本原則は、病原菌の同定です。結核菌は細胞壁に脂質を多量に含有しており、グラム染色では染まりにくいという特性があります。このため媒染剤を加えて加温しながら染色を行うチール・ニールセン染色を行うことになります。エアロゾル発生の危険性を考慮すると、できれば安全キャビネット内で染色するのが望ましいと考えます(強く疑っているなら特に)。結核菌の存在するチール・ニールセン染色では、青く染まった組織の中に赤い桿菌が浮かび上がります(図1)。結核菌数の記載方法は、以前はガフキー号数でしたが、2000年に改定された結核菌検査指針からは- ~ 3+までの5段階記載する簡便な方法に改められました(表1)。基本的にはこれは集菌法での記載なので、直接塗抹の場合には「陽性か陰性か」で記載します。表をご覧になればお分かりの通り、集菌法ですら300視野に数個みたいなものを探すことになりますので、かなり大変です。直接塗抹ならなおさらです。いるかいないかわからないものを探すことになりますので、ウォーリーをさがせの何倍も難しいですし根気が必要です。我々も深夜に泣きそうになりながら探しています。そしていないことの証明は本当に難しいです。なお、検査前にキノロン系抗菌薬が使用されると、抗結核作用を持っているため喀痰検査の陽性率は70%以上低下すると言われております6)。病歴に注意が必要ですし、何より呼吸器感染症に安易にキノロン系を使用しない心構えも大事です。
喀痰検査以外の方法としては、近年DNA-PCR法が開発され、検査室レベルで遺伝子検査が可能になりました。100個/mLの菌体が存在していれば検出可能ということで、感度は培養と同程度です。結果も数時間で出ますので非常に有用です。ただし、死菌を拾うことがあるので注意しておいてください。なお培養検査は数週間かかりますので、救急の場には向きません。
あとツベルクリン検査ですが、これは海外では有用かもしれませんけれども、日本ではBCG接種がなされているために偽陽性が大変多く出ます。これに対して、結核菌群特異抗原で血液を刺激して、INF-γを産生した細胞を測定するT-SPOT.TBやINF-γを測定するQuantiFERON-TBは感度も特異度も高いので有用な検査です7)。自施設で、どの検査ができるのかということは必ず知っておいてください。
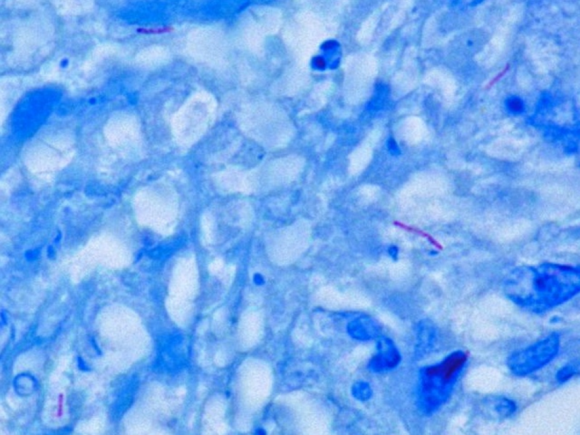
(図1:結核菌のチール・ニールセン染色)

(表1:結核検出菌数記載法)
いつまで隔離するの?
さて肺結核を疑ったら隔離の上で細菌検査ですが、いつまで患者さんを隔離しておけばよいでしょうか?一つの参考となる基準が、CDC guidelineです。2005年のCDC guidelineでは3連痰の抗酸菌塗抹陰性で空気感染予防策を解除してもよいとなっておりました8)。しかし2013年のCDC Morbidity and Mortality Weekly Reportでは、3連痰の抗酸菌塗抹にPCRを加えて空気感染予防策の解除を検討することが推奨されています9)。ちなみに3連痰ですが、それぞれ8~24時間以上あけて採取した痰で、うち1つは早朝痰であることが条件ですので、覚えておいてください。
結核の治療について
結核の治療は多剤併用療法で長期間行うことになります。原則として、結核の公費負担医療を行うには、「結核指定医療機関の指定」が必要ですので、近隣病院のどこで結核の治療をやっているかは知っておいて損はないと思います。この症例は、チール・ニールセン染色で抗酸菌陽性、結核PCR陽性で結核と診断され、結核指定医療機関に転院となりました。
Take Home Message
・非典型的な肺炎では肺結核を常に検討する
・肺結核が疑わしい場合は、患者本人にサージカルマスクをつけ個室管理、医療従事者はN95マスク
・隔離解除は3連痰とPCRを参考に
・自施設でどの検査が可能かを知っておき、確実に診断に導こう
参考文献)
1) 日本結核病学会 結核診療ガイド
2) Zumla A, et al. Tuberculosis. N Engl J Med. 2013 Feb 21;368(8):745-55.
3) 厚生労働省HP:平成28年 結核登録者情報調査年報集計結果について
4) 大阪市HP:大阪市の結核(結核登録者情報調査年報集計結果)
5) Kobashi Y, et al. Clinical features of immunocompromised and nonimmunocompromised patients with pulmonary tuberculosis. J Infect Chemother. 2007 Dec;13(6):405-10. Epub 2007 Dec 25.
6) Jeon CY, et al. Use of fluoroquinolone antibiotics leads to tuberculosis treatment delay in a South African gold mining community. Int J Tuberc Lung Dis. 2011 Jan;15(1):77-83.
7) Higuchi K, et al. Comparison of specificities between two interferon-gamma release assays in Japan. Int J Tuberc Lung Dis 2012; 16:1190–1192.
8) Guidelines for Preventing the Transmission of Mycobacterium tuberculosis in Health-Care Settings, 2005
9) Morbidity and Mortality Weekly Report. 2013;62:821-4.
(https://www.cdc.gov/mmwr/preview/mmwrhtml/mm6241a1.htm)