EMA症例81:1月症例解説
2018年1月症例アンケートに108名のみなさんにご参加いただきました。ありがとうございました。まだ、症例提示を見ておられない方はこちらをご覧ください(症例81:問題)
みなさんのアンケート結果は以下の通りです。
Q1. 現時点でどのような対応をしますか(1つのみ)?
回答のまとめは下記のとおりです。
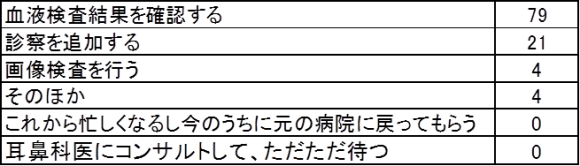
「血液検査結果を確認する」の中で特に注目する検査結果の票を示します。凝固系を確認したい方が多かったようです。(複数記載があった場合は最初に書かれたものに絞って集計しています)
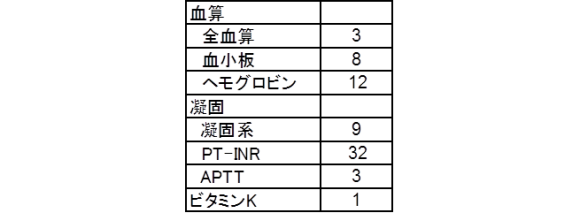
「診察を追加する」の中で特に注目したい所見・症状については、口腔内の所見を確認する(カメラ利用含む)、鼻腔の出血を確認する、出血傾向を示唆する肝腫大や紫斑の有無を確認する、という回答が多く、貧血を示唆する所見がないかを確認するという回答もありました。
「画像検査を行う」の中で特に注目したい所見・症状については、胸部CT、頭頚部CT、造影CTという回答がありました。
「そのほか」では、IEの可能性を考えつつ検査結果を待つ、再出血し状態が悪化した際にどこまで処置をするか家族に確認、右鼻腔の処置を行う、という回答がありました。
Q2. Q1で選択した対応をとることにしました。患者の状態・バイタルサインは変わりありません。対応完了までの観察時間中に注意することはありますか?
全員「ある」を選択されました。具体的な注意点については下記の表のとおりです。気道閉塞、再出血、呼吸状態に注意するという方が多かったです。(複数記載があった場合は最初に書かれたものに絞って集計しています)

Q3. あなたの属性は?
多くの方にご参加いただき、励みになります。ありがとうございました。
<症例の経過>
今回の症例は、もともとのADLが寝たきりでコミュニケーションも困難な70歳代女性が、「口から血液が出ている」ということで入院中の施設から転院搬送された、というものでした。
今回の症例で経験したことからの学びを共有できればと思いますので、まず実際の詳しい経過をお示しします。
鼻腔、口腔、上部消化管出血(吐血)の可能性が考えられたので、まず出血源の確認を行いました。身体所見から、鼻腔内に付着する血液があるものの、口腔内から血液が出てくることはなかったこと、胃瘻カテーテルから胃内容物を吸引しても色調が赤くないことから、鼻腔内の出血の可能性が高いと考えました。気道への血液のたれこみの可能性を考え、胸部単純CT検査を行いましたが、以前実施された検査と著変はありませんでした。
CT検査が終了したころ、血液検査の結果が判明しました。血算や生化学は直近のものと大きな変化はありませんでしたが、INR 4.76と延長していました。ワルファリンカリウム(ワーファリン®)内服中であり、ここ数か月は肺炎などに対して薬剤投与がなされていたことがINR延長の一因と考えられました。ワーファリン®の作用を拮抗させるため、メネテトレノン(ケイツーN®)を投与しました。
ケイツーN®投与後1時間経過観察を実施しました。患者はストレッチャー上座位の状態で、適宜話しかけを行いました。質問に対しうなずく動作から、鼻腔内へのたれこみはないことを確認しました。口腔内・鼻腔内からの出血なく、「あーうー」と発声可能(もともとのコミュニケーションレベルと同じ)であり、バイタルサインも安定しており、再度行った血液検査でINR 3.59と低下、貧血の進行もなかったことから耳鼻咽喉科医に診察を依頼しました。
来院から約3時間後に救急外来での耳鼻科医による診察が開始となりました。患者の移動が困難であることからストレッチャー上での診察となりました。両鼻腔内に多量の凝血があり吸引除去したところ、右嗅裂付近(明視できず)、両側キーゼルバッハ部にわずかな出血が確認されました。サクションチューブで凝血を吸引除去している最中に凝血塊が咽頭に落下、一時気道を塞ぎSpO2 60%台に低下、患者の顔色不良となりました。
直ちに酸素増量、救急カートから喉頭展開の用意をする最中に、患者の咳嗽により口腔付近に出てきた数㎝長の凝血塊を素早く吸引除去し、引き続きBVMで補助換気を行ったところ速やかにSpO2・患者の顔色が回復し事なきをえました。
その後、右鼻腔上部にアルギネート創傷被覆材挿入、キーゼルバッハ部位をバイポーラ―で凝固止血、鼻腔下部に鼻腔内止血タンポンを挿入し止血しました。1週間後に外来受診の方針としもとの施設に戻りました。止血処置後もコミュニケーションレベルや発語の状況は変わりませんでしたが、発声がより大きくはっきり聞こえるという変化がありました。
<解説>
この患者さんで起きたことは、1)抗凝固薬内服中であり出血多量となった、2)凝血塊により気道閉塞になりかけた、となります。また、開口が十分できない、コミュニケーションが十分にとれないという患者要因と、初期対応が落ち着いた時点で医療従事者の引き継ぎが行われたという医療者側の要因により、止血・気道開通状態の確認が不十分になった可能性が考えられます。
今回の解説では、この患者さんに起きた鼻出血中のトラブルについてまとめたいと思います。
1)大量出血のリスク
抗凝固薬内服は鼻出血のリスク要因といわれています。古い研究になりますが、6週間の間にワーファリン®内服中の患者のうち25%の患者が鼻出血を経験したという報告があります[1]。鼻出血の患者に対して全例に凝固機能検査を行うことは勧められていません。内服薬や既往歴などの病歴を聴取し必要であれば検査を行うようにしましょう。
問診の際に気を付けるポイントは表1のとおりです[2]。
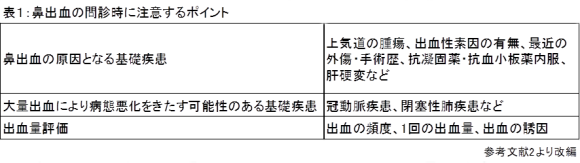
抗凝固薬、抗血小板薬の内服中で大量出血がある場合は、拮抗薬を投与する必要があるかもしれません。今回の症例では、ワーファリン®内服中でINRが延長しており出血量も多かったため、ビタミンKを投与しその作用を拮抗させました。今回は投与していませんが、その他の拮抗薬としてFFPや静注用人プロトロンビン複合体製剤(ケイセントラ®)も挙げられます。高価な薬ではありますが、選択肢として知っておいて良いかもしれません。
止血処置完了後も内服を継続するかどうかは、鼻出血の重症度とこれらの薬を内服している理由によって判断されます。2013年にイギリスで行われた研究で、内服継続を判断するアルゴリズム作成を行った研究があります[3]、関心がある人は読んでみてください。
2)気道トラブル
気道のトラブルは緊急度が高いため特に注意が必要です。
医中誌を「鼻出血」「気道閉塞」のキーワードで検索したところ、症例報告をいくつか見つけました。外傷に伴う鼻出血での報告が多く、出血量が多い・意識レベルが悪いなど自分で喀出できない、などの要因が考えられました。
今回の症例では、患者の意識レベルが低かったこと、開口が制限されており口腔内の観察が不十分であったことが、気道閉塞しそうになるほど凝血塊がたまっていることに気が付くのが遅くなった一因と考えられます。処置をする際にはよく観察してしっかり凝血塊を取り除く、気道の開通を慎重に観察する、という対応が重要であると痛感しました。
3)パッキングしたまま帰宅する場合の抗菌薬内服について
鼻出血に対するパッキングの合併症として、副鼻腔炎とToxic shock syndrome(TSS)があります。TSSになる割合はパッキング10万回のうち16.5回という報告があります[4]。パッキングをしている期間中は抗菌薬投与をしている、という病院が多いかもしれません。しかしながら、副鼻腔炎・TSSに対して予防的抗菌薬投与が有効である、という報告はないのが現状です。
何日間までならパッキングをしていても安全か、ということについては文献を見つけることはできませんでした。救急外来受診後は止血効果を見る意味でも3-5日以内には耳鼻科外来受診することが勧められています[5]。
今回の症例のまとめは以下の通りです。
<まとめ>
・鼻出血は気道緊急になりうる
・内服薬を確認し抗凝固薬内服中の場合は慎重に対応を
・高齢者の場合、鼻出血継続の有無の判断が難しいから要注意
・引き継ぎ症例でも出血継続しているかは自分で確認
ご覧いただきありがとうございました。
これからもEM Alliance教育班による症例提示をよろしくお願いします。
<参考文献>
[1] Lavy J. Epistaxis in anticoagulated patients: educating an at-risk population. Br J Haematol 1996;95:195–7.
[2] Riviello RJ. Otolaryngologic procedures. Clin. Proced. Emerg. Med. 4th, Philadelphia: 2004, p. 1300.
[3] Biggs TC, Baruah P, Mainwaring J, Harries PG, Salib RJ. Treatment algorithm for oral anticoagulant and antiplatelet therapy in epistaxis patients. J Laryngol Otol 2013;127:483–8. doi:10.1017/S0022215113000492.
[4] Aeumjaturapat S1, Supanakorn S CA. Toxic shock syndrome after anterior-posterior nasal packing. J Med Assoc Thai 2001;84:453–8.
[5] Randall DA. Epistaxis packing. Practical pointers for nosebleed control. Postgrad Med n.d.;119:77–82.