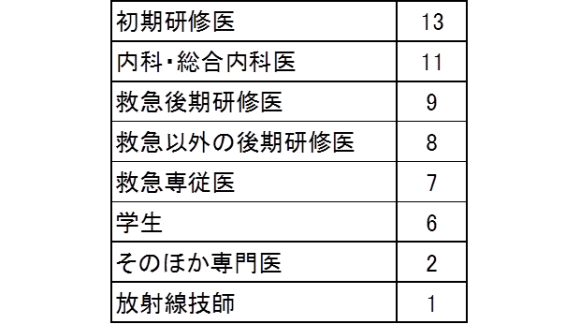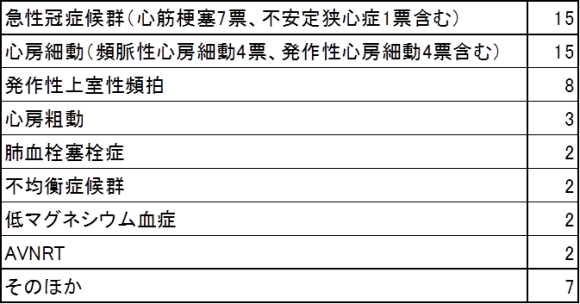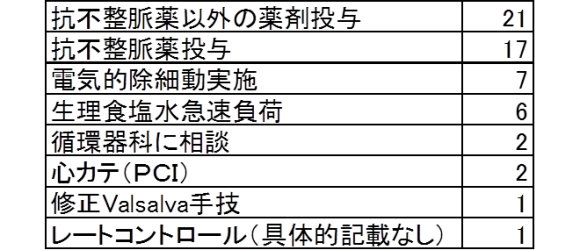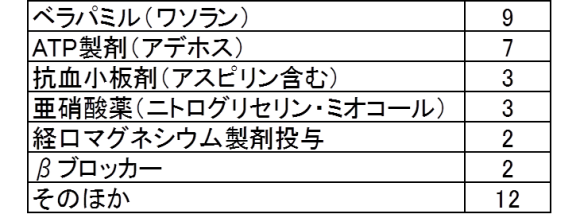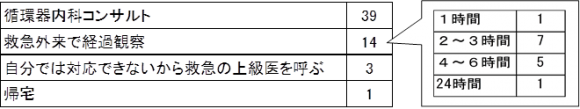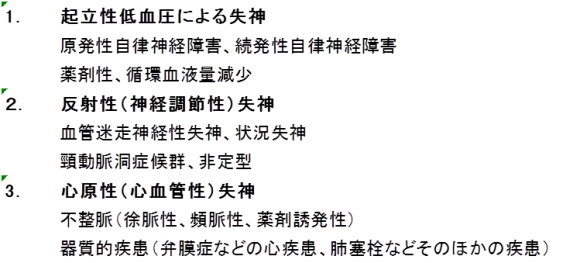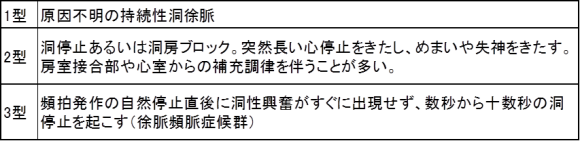EMA症例73:5月症例解説
5月の症例は気分不良・血圧低下を主訴に救急搬送された70歳代女性でした。
まず、アンケートの結果をお示しします。今回は57名の方が参加をしてくださいました。ありがとうございました。
<アンケート結果>
今回参加してくださった方の属性は以下のような結果でした。
さまざまな立場の方に参加していただいて嬉しいです。
ではアンケート結果に移ります。
【質問1】現時点での鑑別診断は?(自由記載)
急性冠症候群、心房細動とされた方が最も多いという結果でした。透析患者さんで血管リスクも高いうえに、高齢女性といえば胸痛のないACSも多いので、確かに必ず鑑別に挙げるべきですね。そのほか、としては神経調節性失神や完全右脚ブロックなどがありました。
【質問2】次に行う治療的介入は?(選択・一部自由記載)
自由記載していただいた「抗不整脈薬」「抗不整脈薬以外の薬」では両方に入っている薬が複数ありました。ですので、一番多かった2つの選択肢を選んだ合計38名の方の回答をまとめて記載します。
ベラパミル、ATP製剤が多いという結果でした。「そのほか」に含まれる抗不整脈薬としてはジギタリス製剤、プロカインアミド、アミオダロンがあります。
【質問3】治療介入の後どうする?
循環器内科コンサルトを選んだ人が多くを占め、次いで数時間の救急外来での経過観察という結果でした。
<患者さんの経過>
基礎疾患がある患者さんで、心電図にもその影響があるため判断が難しかったのではと思います。患者さんの経過は以下の通りでした。
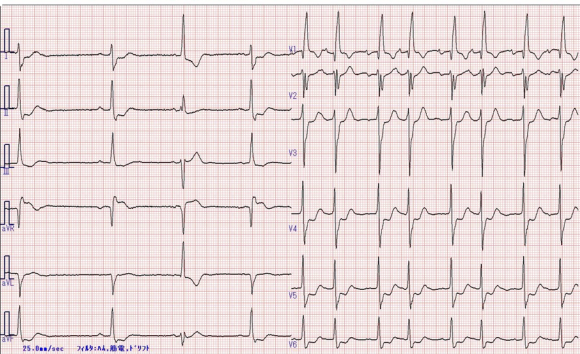
頻脈が持続しており発作性心房細動の既往があるため今回も発作性心房細動の発作と考え、まずベラパミル(ワソラン)5mgを生理食塩水100mlに溶解し急速投与を開始しました。
5分ほど経過した時点(投与量の詳細は不明)で血圧が85mmHgと低下しました。脈拍は128bpm、意識消失はありませんでした。ベラパミルの影響と考え投与を一時中止しました。数分後に血圧回復したためベラパミルの投与を再開しましたところ、10分後に脈拍が20~30bpm台に低下し、モニター上3~4秒のポーズを認めたためベラパミルの投与を中止しました。患者は頭痛・熱感を訴えていましたが、意識消失はありませんでした。
この原因としてベラパミル(ワソラン)投与の影響も考えられましたが、問診でこれまでにも「立ちくらみ」の自覚症状があったこと、約10日前にも同様の症状で受診していたことから、洞不全症候群の1つである徐脈頻脈症候群と診断し、ペースメーカー挿入目的で入院となりました。入院後もポーズ出現を繰り返していましたが、入院翌日にペースメーカー挿入術を施行され、経過に問題なく退院となっています。
<解説>
今回は徐脈頻脈症候群により気分不良・血圧低下を繰り返していた症例でした。
<主訴から考える:失神について>
今回の患者さんは、倦怠感・胸苦しさなどの主訴を訴えていました。複数の基礎疾患があることから病態の絞り込みが難しかったと思います。その中でも、これまでも何度か自覚していた「立ちくらみ」「ふわっと意識が遠のく」というエピソードは、「失神」という病態につながるキーワードではないでしょうか。
・失神の定義
失神は、「一過性の意識消失」があるものの「自然に完全に意識が回復する」病態、と定義されています1)。失神の原因は多岐にわたり、表1に示すように大別されます1)。
今回の患者さんは、目の前にいる今は頻脈を呈していますが、失神を示唆する訴えはありませんでした。患者さんの訴えや過去の受診歴を見ていると、頻脈だけではなくなにか「失神」につながる原因があるのではないか?と考えることになります。
血液検査や心臓超音波検査から、新規器質的疾患が否定的であり、「ポーズ(洞停止)」が起こったことから、徐脈から失神を繰り返していたのではないか、と徐脈頻脈症候群という診断に至りました。
<徐脈頻脈症候群について>
不整脈の詳細な心電図読影の話や、頻脈性不整脈患者さんへの対応についての話は長くなってしまいます。
頻脈性不整脈全般の対応については、「JRC蘇生ガイドライン2015」をご確認ください。
頻脈性心房細動や頻脈診断の簡易アルゴリズムについては、過去の心電図症例「心電図40:8月心電図 基本は抑えましょう」で解説がありますのでご覧ください。
また心電図についてより勉強したい方は、EMA教育班が出版した「主訴から攻める心電図」をご覧ください。http://www.emalliance.org/education/ecg/ema-ecg (宣伝)
徐脈頻脈症候群は、心房細動などの頻拍性不整脈停止時に洞停止をきたし、ふらつきやめまい、失神をきたす洞不全症候群のなかの1つです。洞不全症候群はRubenstein分類で3つに分類されます(表2)2)。
・疫学
加齢に伴い洞結節が変性することによって洞不全症候群をきたします。その中でも3型である徐脈頻脈症候群の割合が多く約半数近くという報告もあります3)。症状は、頻脈時は動悸を訴え、頻脈停止時にめまいや失神をきたします。
・治療
頻脈発作時に診察を受け、頻脈コントロールに対するⅠ群抗不整脈薬やβ遮断薬により徐脈が前面に出てきて、症状が増悪することがあります。そのため、薬剤単独の治療は難しく、頻脈発作に対する薬剤治療と徐脈に対するペースメーカー植え込み術の併用が多くなされます。日本循環器病学会のガイドライン(表3)でもペースメーカー植え込みの適応がClassⅡa(有益であるという意見が多いもの)とされており4)、徐脈頻脈症候群を疑う場合は専門科へのコンサルトが必要です。
表3.洞不全症候群に対するペースメーカー植え込みの適応
・徐脈頻脈症候群のミニ知識
なぜ洞不全症候群3型だけ、「徐脈頻脈症候群」という別名があるのでしょうか? 徐脈頻脈症候群は、もともと洞不全症候群という疾患概念が1967年のLownによって確立されるよりも昔の1954年に、Shortが独立した疾患として発表をしていました。その後基本的に徐脈である症例の中に徐脈頻脈症候群が多くみられることが判明し、1972年にRubensteinによって洞不全症候群の3型に取り入れられたとのことです。40年以上たってもまだ名前が使われているとはすごいですね。
ということで、今回の症例は気分不良・血圧低下を主訴に救急搬送され、搬送時は頻脈でしたが救急外来観察中に徐脈となり徐脈頻脈症候群と診断された症例でした。
<今回のポイント>
・複数の主訴から患者さんの背景にある「失神」と「その原因」を考えよう
・頻脈への治療をするときには隠れている徐脈の増悪に注意
・徐脈頻脈症候群はペースメーカーの適応になるので専門科に相談を
今月の症例は以上です。
これからもEMA教育班をよろしくお願いします。
<参考文献>
1. 日本循環器病学会. 失神の診断・治療ガイドライン(2012年改訂版) [Internet]. Available from: http://www.j-circ.or.jp/guideline/pdf/JCS2012_inoue_h.pdf#search=%27日本循環器病学会+失神+ガイドライン%27
2. Rubenstein JJ, Schulman CL, Yurchak PM, DeSanctis RW. Clinical spectrum of the sick sinus syndrome. Circulation [Internet]. 1972 Jul [cited 2017 May 26];46(1):5–13. Available from: http://www.ncbi.nlm.nih.gov/pubmed/5039825
3. Lamas GA, Lee KL, Sweeney MO, Silverman R, Leon A, Yee R, et al. Ventricular pacing or dual-chamber pacing for sinus-node dysfunction. N Engl J Med [Internet]. 2002 Jun 13 [cited 2017 May 26];346(24):1854–62. Available from: http://www.nejm.org/doi/abs/10.1056/NEJMoa013040
4. 日本循環器病学会. 不整脈の非薬物治療ガイドライン(2011年改訂版) [Internet]. 2011. Available from: http://www.j-circ.or.jp/guideline/pdf/JCS2011_okumura_h.pdf#search=%27日本循環器病学会+不整脈+2011%27