EMA症例63:7月症例解説
今回は56名の方(救急スタッフ15名、救急後期研修医9名、他科スタッフ9名、他科後期研修医12名、初期研修医7名、学生4名)にご回答頂きました。たくさんの回答ありがとうございました。今回の症例の診断は甲状腺クリーゼでした。EMAメンバーはさすが多くの方が正解されていました。
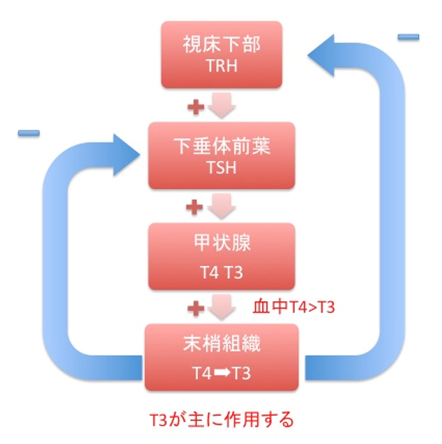
まず甲状腺の生理学的作用についてですが、ここでは簡略化して説明します。TRHが視床下部で合成され、下垂体前葉からのTSH産生を調節します。TSHは甲状腺ホルモンの合成や分泌を促進します。甲状腺では濾胞腔に存在するTGがヨード化されることでT4、T3が合成されます。T4、T3が血中に分泌され末梢組織に運ばれますが、T3は全体の20%ほどしか甲状腺から分泌されません。T4は末梢組織でT3へと変換されその活性を発揮します。その結果として基礎代謝率の上昇、心収縮力の増強や心筋収縮時間の短縮、消化器での糖の吸収促進や脂質分解の促進などを行ないます。血中の甲状腺ホルモン濃度が上昇すれば視床下部-下垂体に対してネガティブフィードバックをかけ合成や分泌を抑制します(下図)。
さて本題ですが、甲状腺クリーゼとは致死的になりうる重症な甲状腺中毒症と定義されており、その死亡率は未だに10%以上に及びます(海外の報告では20~50%とも報告されています1))。国内の甲状腺クリーゼの頻度は0.2/10万人程度で、甲状腺中毒症の0.22%におこります。平均年齢は45歳前後で男女比は1:3、原疾患としてはバセドウ病が圧倒的に多く、破壊性甲状腺炎がそれに続きます。誘因は抗甲状腺薬の怠薬、感染症、DKA、大きな精神ストレス、外傷、非甲状腺手術、放射線治療、妊娠などがあり、まれに心血管イベントがきっかけとなる事もあります2)。本症例も日本の甲状腺クリーゼの誘因として最も多い怠薬が原因でした。
症状としては甲状腺機能亢進症状の悪化で、発熱、頻脈、中枢神経症状(落ち着きのなさ、専門、精神異常など)や消化器症状(悪心、嘔吐、下痢、黄疸など)が主です。
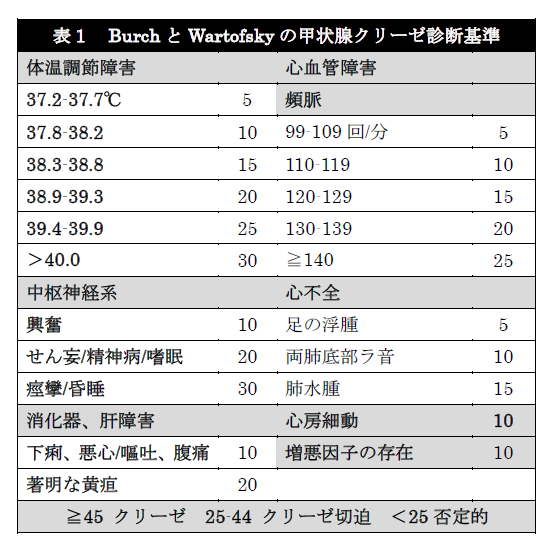
診断基準はBurchとWartofskyの診断基準3)が用いられています(表1)。
しかしこの診断基準は偽陽性や外的妥当性の検討が十分でないことが指摘されています。そのため臨床症状と甲状腺の検査を用いて判断する日本甲状腺学会の甲状腺クリーゼ診断基準(表2)も併用して診断を決める事が多いと思います。夜間で甲状腺を測定できない場合にはBurchとWartofskyの診断基準および既往歴や身体所見で判断することになるかと思います。
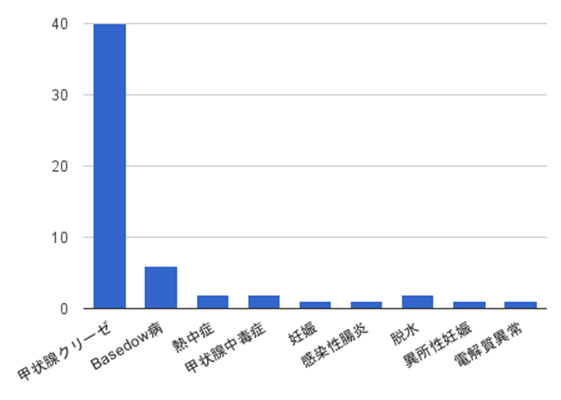
鑑別としては敗血症、セロトニン症候群、悪性症候群、悪性高熱、交感神経賦活薬中毒、褐色細胞腫、パニック障害などが挙げられます。皆様の回答でも敗血症、熱中症、妊娠、褐色細胞腫、DKAが多く、その他に心筋炎、悪性腫瘍、亜急性甲状腺炎、急性薬物中毒などが挙げられました。トリアージについてはやはり皆さん感じられているように重症と判断された方が多かったようです(患者に専念する:60.7%、スタッフを全員集める:23.2%、検査をオーダーし他患者の診療をする:14.3%、順番に診療:1.8%)。
一般的に行なう検査としては甲状腺機能を含めた採血、胸部レントゲン、血液培養、尿検査と培養です。発熱+意識障害で腰椎穿刺、それに伴って頭部CTを撮影することもあるかと思います。本症例ではTSH<0.005、FT3>32.55、FT4>7.77でBurchとWartofskyの診断基準で45点、日本甲状腺学会の基準でも甲状腺クリーゼの確定診断となりました。またレントゲンでは明らかな心不全の合併は認めませんでした。
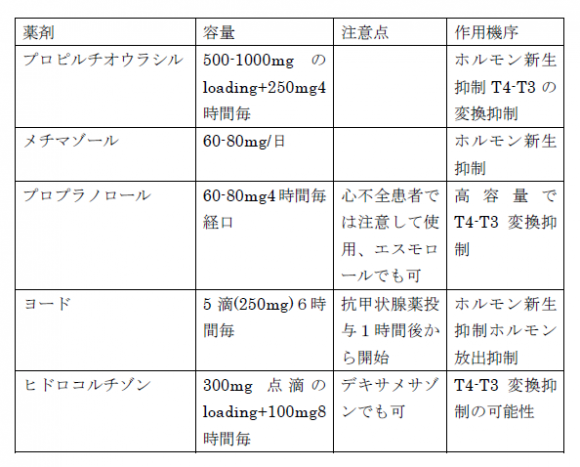
治療としてはβ遮断薬、抗甲状腺薬(プロピルチオウラシルやメチマゾール等)、無機ヨード薬、ステロイド、クーリング、輸液、呼吸管理です3)。具体的な容量や作用機序については下記表3に記します。
ただしステロイドの有効性は証明されておらず議論がわかれます。不穏であればベンゾジアゼピンを使用するか、定型抗精神病薬を使用します。クロルプロマジンは体温を下げる効果も期待できます4)。解熱剤はアセトアミノフェンを使用します。アスピリンやNSAIDは甲状腺ホルモン上昇作用があるため禁忌とされています。また、プソイドエフェドリン、ケタミンやアルブテロールは交感神経の緊張を亢進し、甲状腺中毒のアドレナリン作用を増強するおそれがあるため使用時は注意を要します5)。これまで述べた甲状腺クリーゼの治療に反応しない場合や禁忌の場合には甲状腺分泌を抑制するとされるリチウムの使用(300mg8時間毎)や甲状腺ホルモンを除去するために血漿交換を行なうこともあります。ただしリチウム自体が甲状腺機能亢進症を引き起こすことも報告されており注意が必要です4)。
初療での第1歩は呼吸状態が悪ければそのサポート、循環動態の安定を図るために心不全の合併の有無を確認しながら血管内血液量を評価しながら輸液を行なうことになると思います。
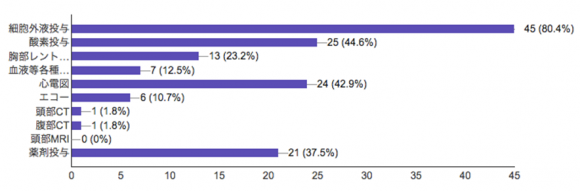
心房細動などの不整脈や高拍出量性心不全であればβ遮断薬を慎重に静脈投与します(安易な高用量投与は致死的になりますので注意を要します)。表ではエスモロールの記載のみですが、同様に短時間作用型のランジオロールについては施設によって使用されるかもしれません。甲状腺クリーゼの死亡原因の第2位は心不全ですので注意をしましょう(第1位は多臓器不全)。本症例では比較的呼吸状態も安定しており、まず行なった行動としては点滴、心電図、胸部レントゲンでした。その後病歴と身体所見から甲状腺クリーゼを疑いβ遮断薬、抗甲状腺薬を内服で加療開始しました。皆様の回答については以下の通りです。薬剤選択をされた方はβ遮断薬や抗甲状腺薬、ヨードなどやはり甲状腺クリーゼを強く疑って早期に治療を開始された方が多かったようです。
入院の管理については前述のように甲状腺クリーゼはその死亡率の高さからICUで管理するのが望ましいとされます。本症例もICUにて管理を行ない、第5病日に一般床に転床となり、第10病日に退院となりました。
まとめ
●甲状腺クリーゼは致死的な疾患である
●診断は時に困難で2つの診断基準を併用する
●治療薬の投与量や注意点に気をつける
1.Devereaux D et al. Hyperthyroidism and thyrotoxicosis. Emerg Med Clin N Am 32(2014)277-292.
2.Akamizu T et al. Diagnotic criteria, clinical features, and incidence of thyroid storm based on nationwide surveys. Thyroid. Jul;22(7):661-679.
3.Rebecca S et al. Hyperthyroidism and other causes of thyrotoxicosis: management guidelines of the American thyroid association and American association of clinical endocrinologists. Endocr Pract. May/June 2011;17(3).
4.Christopher SS et al. Psychiatric emergencies for clinicians: the emergency department management of thyroid storm. J Emerg Med. 2016.http://dx.doi.org/10.1016/j.jemermed.2016.01.032
5.Adhi NS et al. Thyroid and adrenal disorders. In: John AM, Robert SH, Ron MW eds, Rosen’s Emergency Medicine 8th ed. SUNDERS, 2014, 1676-1692e1.