EMA症例61:5月症例解説
5月症例解説
5月の症例解説です。症例は飲酒後にこたつの角で左眼周囲を打撲し、霞目を訴えて救急車搬送となった65歳男性でした。CT上の僅かな異常から重大な外傷の存在に気づく事ができるかを問う問題でした。
【皆様からの回答】
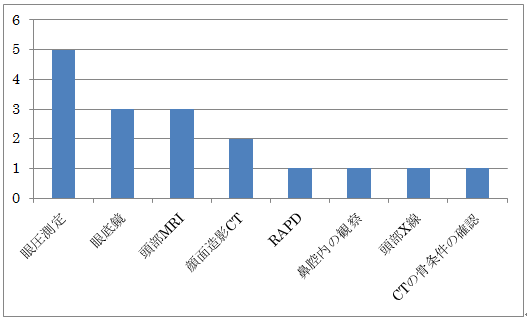
問1.追加で行いたい診察や検査は?
問2.救急室での対応は?
問3.ずばり診断は?
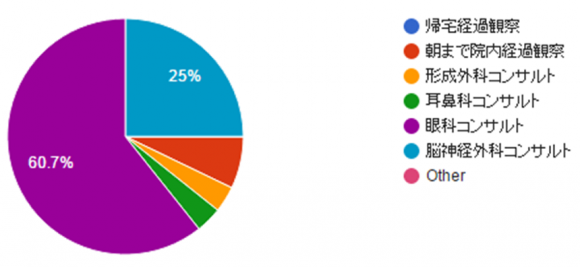
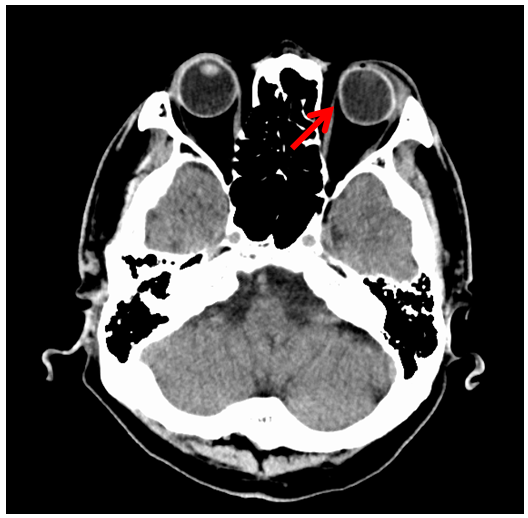
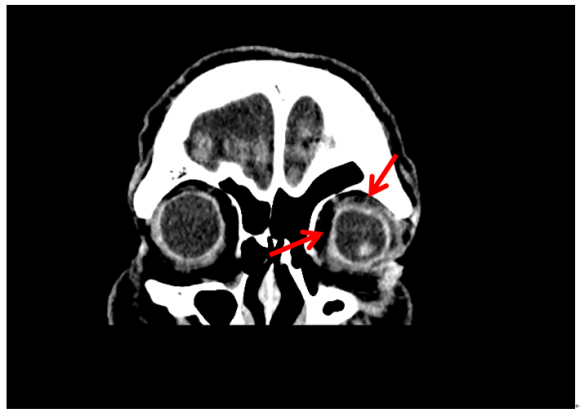
多くの方は眼科的外傷を疑い、行うべき対応として、眼科コンサルトを選択して下さいました。そして3名の方がずばり診断を言い当てて下さいましたが、CT上の異常は僅かであり、診断に苦慮された方も多かったかと考えます。実際の初療時にも見逃されてしまった異常は、提示したAxial viewの1枚のスライスでみられた左眼球壁の内側に僅かに認める陥没でした(画像1)。
そう、これは眼球破裂を疑うべき所見でした。
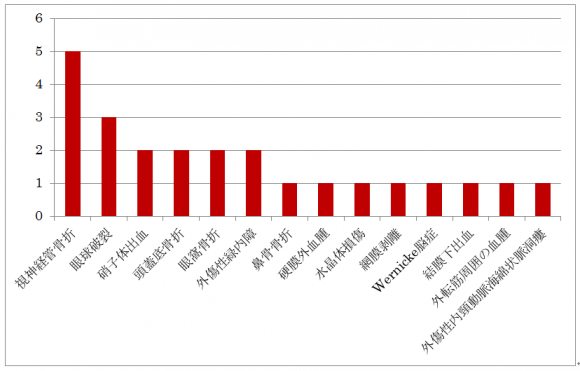
初療時には怠っていた再構築後のCoronal view (画像2)を確認してみると、より明らかな眼球壁の陥没を認めることができます。回答で一番多かったのは視神経管骨折ですが、CTでは明らかな骨折を認めませんでした。
【症例の経過】
頭部CTでは明らかな眼窩底骨折、視神経管骨折、眼球破裂の所見はないと判断され、眼球打撲の診断で翌日の眼科受診を指示し、帰宅となりました。帰宅後約1時間したところ、左眼の奥と後頭部に強い痛みが出現し、心配した妻より救急室に連絡がありました。不安があれば再受診をするよう指示するも、ご本人は受診を希望されず、来院されませんでした。明朝、CT画像を読影した放射線科医師より眼球破裂の可能性に関して指摘を受け、直ちにご本人に連絡するも、病識に乏しく、緊急性の理解を中々得られませんでした。結局再受診していただいたのは3回目の電話連絡後の夕方になってからでした。
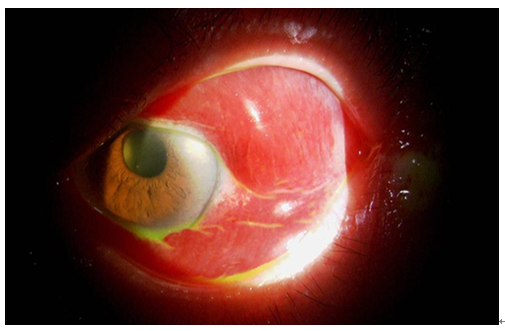
眼科診察時には左眼に著明なケモーシス(結膜浮腫)が出現しており(写真1)、視力は光覚弁まで低下し、RAPD(relative afferent pupillary defect)も陽性でした。また、眼圧は右眼:16.4mmHg、左眼:6.8mmHgと左で異常低値を認めました。眼窩CTでは左眼に著明な硝子体出血の出現を認めました(画像3)。
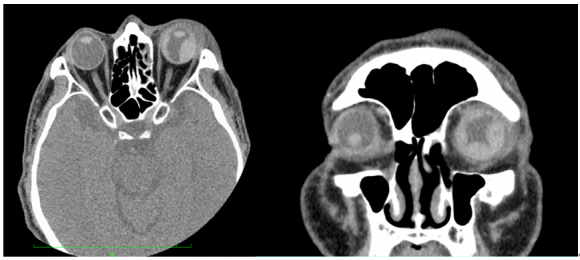
画像3. 再受診時の眼窩CT(Axial & coronal view)
左眼球破裂及び硝子体出血の診断で、緊急強膜縫合術が行なわれました。受傷後28日目に第2期目の手術(経毛様体扁平部硝子体切除、超音波水晶体乳化吸引術、眼内レンズ挿入、シリコンオイル injection)、受傷後49日目に第3期目の手術(シリコンオイル抜去術)が施行されました。 幸い視力は受傷後60日目には左0.08まで回復を得られています。
【鈍的眼外傷へのアプローチ】
本例ではCT上の異常に気付くことができなかったという点もありますが、その他に救急室初療時の視力の評価が不十分であったことや眼圧測定を行なっていれば眼球破裂をより強く疑っていたのかもしれない等の反省点が多々あります。鈍的眼外傷に対する体系的な診察の重要性を気付かせてくれる教訓的な症例です。そこで、初めに救急室での鈍的眼外傷に対するアプローチを整理してみたいと思います。
まず大切なのは受傷機転(いつ、どこで、何で、どのように)から鈍的眼外傷のリスクを評価することです。
表1. スポーツと鈍的眼外傷のリスク
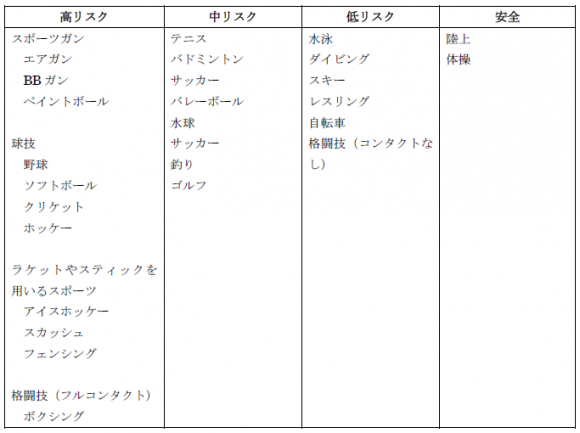
J Alteveer and B Lahmann, An Evidence-Based Approach To Traumatic Ocular Emergencies, Emergency Medicine Practice, May 2010, 12 (5) より引用 (1)
上記の表1. にあるように、球技でも比較的小さなボールを用いるものでリスクが高く、強い外力が眼窩に緩衝されることなく眼球に直接加わった時に眼球への鈍的外傷が特に懸念されます。
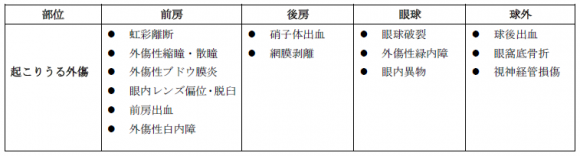
鈍的眼外傷で起こりうる外傷は、以下の様に眼の解剖を考え整理することができます(表2)。
そして、鈍的眼外傷が疑われる時に行なうべき診察には以下が含まれます(表3.)(1)。
眼瞼の著明な腫脹のため開眼が困難であるということは、眼球の観察を行なえない理由にはなりません。必ず開眼器を用いて診察を行ないましょう!
鈍的眼外傷に対するアプローチのフローチャートの1例を以下に提示します。
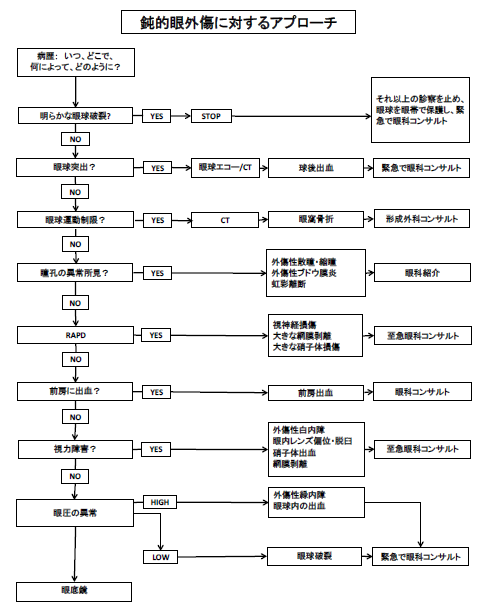
J Alteveer and B Lahmann, An Evidence-Based Approach To Traumatic Ocular Emergencies, Emergency Medicine Practice, May 2010, 12 (5) より改変(1)
RAPDとは?
本例の問1 )への回答で、他に行いたい診察として、RAPDを挙げて下さった方もいましたが、救急医にとってRAPDはあまり聞き慣れない用語かもしれません。RAPDとはRelative afferent pupillary defectの略で、他にMarcus Gun Pupilとしても知られています。RAPDの有無はSwinging flash light testを行い確認されます。これは交互に左右の眼を光で照らす身体検査で、求心性の視力障害がある時、健側に光を照らすと患側の瞳孔は正常に縮瞳がみられますが、その後患側に光を移すと、光を照らしているにも関わらず、徐々に散瞳する現象が起きます。これをRAPD陽性とし、本例の様に著明な硝子体出血の他に、網膜剥離、視神経損傷などで陽性所見を認めます(3)。ベッドサイドで簡便に行う事ができ、客観的な所見であるため、意識障害の患者でも確認できます。ぜひ覚えておきましょう!
【眼球破裂】
眼球損傷は眼球壁が全層性に損傷される“Open-globe injury”と壁が部分的に損傷される“Closed-globe injury”に分けられます。また、鋭的外力によって起こる損傷を眼球穿孔、鈍的外力によって起こる損傷を眼球破裂と分別されます(2)。
眼球の内容物の露出、著明なケモーシス、著明な視力障害、眼底鏡を用いて眼底の観察できない、通常より浅い/深い前房、いびつな瞳孔(特に涙状)等は眼球破裂を疑う診察所見です。その他、眼圧の低下も眼球破裂を示唆する所見ですが、眼球破裂が強く疑われる際の眼圧測定は行なうべきではないとされています(4)。また、本例の様に眼球破裂が診察上明らかでない症例も存在することが眼球破裂の診断を難しくする所以です。
眼球破裂が疑われる際、1mmスライスの単純眼窩CTが推奨される画像検査です。そして、本例の失敗からも分かるようにAxial viewのみでなく、他のview(特にCoronal)でも眼球の球体にゆがみがないかを確認することが重要です(2)。しかし、CTの感度と特異度は夫々75%と93%という報告もあり(5)、CTで必ずしも眼球破裂の除外ができないということは留意が必要です。病歴や診察/画像所見から少しでも眼球破裂を疑うのであれば、早急な眼科コンサルトが望ましいと考えます。
眼球エコーではレンズの位置異常、硝子体出血、網膜剥離、球後出血、眼内異物、後部硝子体剥離などが診断可能とされています。エコー上、眼球辺縁の不整やサイズの縮小から眼球破裂を診断することも可能ですが、たっぷりのジェルを用いてプローベが直接眼瞼に触れないように(眼球に圧がかからないよう)慎重に行なう必要があります。故に、特に眼球エコーに不慣れな場合は眼球破裂の診断に用いるべきではないとされています(6)。
尚、エコーはMI(メカニカル・インデックス)とTI(サーマル・インデックス)が眼球用に最適化されていない設定下では使用すべきではないとされています。MI、TIが高すぎると夫々組織損傷や組織の温度上昇を惹起してしまうリスクがあるからです。現在使用しているエコーが眼球用(MI<0.23、TI<1)に設定可能か必ず業者に確認する必要があります(7)。
【眼球破裂に対する救急室での対応】
眼球破裂が疑われる時、患者自身が眼を擦ったりすることで眼球に圧がかからないように眼球を直ちに保護することが大切です。金属製の保護眼帯があればそれを用いますが、無ければ普通の眼帯やガーゼにて眼を覆います。そして重要なのはゴムではなく、テープを用いて眼帯/ガーゼを軽く止めるということです。ゴムで止めてしまうとそれ自体が眼球を圧迫してしまう懸念があります。また、保冷材等で眼を押さえる行為も禁忌です(8)。
眼球圧の上昇を防ぐため、患者はベッドアップにて安静とし、必要時には積極的に鎮吐薬や鎮痛薬を用います。また、眼内炎の予防のため、ぶどう球菌、グラム陰性菌、緑膿菌、嫌気性菌をカバーする広域抗菌薬の予防投与が望ましく、破傷風トキソイドの投与も検討されます(9)。
本例は帰宅後に強い眼の奥の痛みや頭痛が出現したことから、硝子体出血が急激に進行し、痛みや視力障害を惹起したと推察されます。3期に及ぶ手術で幸いにも視力は改善していますが、当初の診断の遅れが少なからず視力予後に影響を与えてしまったのではないかと考えます。私達救急で働く医師が、タイムリーに、的確にこうした鈍的眼外傷を診断することの重要性を改めて実感した症例でした。
【Take Home Message】
☆病歴から鈍的眼外傷を疑えるようになろう!
☆鈍的眼外傷に対して体系的なアプローチを身につけよう!
☆CT上の僅かな眼球壁の陥没も眼球破裂を疑う所見であることを知っておこう!
☆鈍的外傷に対するCTでは必ずCoronal viewの確認も!
☆眼球破裂に対する救急室での対応を知っておこう!
【参考文献】
(1). J Alteveer and B Lahmann, An Evidence-Based Approach To Traumatic Ocular Emergencies, Emergency Medicine Practice, May 2010, 12 (5)
(2). MF Gardiner and A Shah, Approach to eye injuries in the emergency demartment. UpToDate, Wenliang C (Ed), UpToDate, Waltham, MA.
(3). CM Andreoli and MF Gardiner, Open globe injuries: Emergent evaluation and initial management. UpToDate, Wenliang C (Ed), UpToDate, Waltham, MA.
(4). AB Wolfson (Ed) , Harwood-Nuss' Clinical Practice of Emergency Medicine, LWW, 2014
(5). J Marix, R Hockberger, R Walls, Rosen's Emergency Medicine - Concepts and Clinical Practice, Saunders 2013
(6). AN Messman and EA Hooker, Ocular Injuries: New Strategies in Emergency Department Management, Emergency Medicine Practice, Nov 2015, 17(11)
(7). 診断用超音波の安全な使用, G Haar編, The British Institute of Radiology, 2012, https://www.jsum.or.jp/committee/uesc/download.cgi?name=safeuse&type=pdf
(8). 石岡みさき, ジェネラリストのための眼科診療ハンドブック, 医学書院, 2015
(9). Pediatric open globe injury: A review of the literature, X Li, MA Zarbin, N Bhagat, J Emerg Trauma Shock. 2015 Oct-Dec; 8(4): 216-223.