EMA症例58:2月症例解説
2月の症例、いかがでしたか。40名程の皆さまからご回答をいただきました。ありがとうございました!
いただいた回答ですが、最初に「質問③:最も疑いたい疾患は?」をまとめてみます。
・「頸部痛」+「嚥下障害・呂律が回りにくい」というキーワードから、『椎骨/椎骨脳底動脈解離』
・「頸部痛」+「食事が摂れない」「開口障害(身体所見で開口1-2横指程度)」という点から『深頸部膿瘍』
・「頸部痛」+「痛みによって首が動かせない」と考えて、『crowned dens syndrome』『石灰沈着性頸長筋腱炎』
を挙げてくださった方が多くいらっしゃいました。
質問①(診断のために追加で聞きたい問診、取りたい所見はありますか)、質問②(追加で行いたい検査を挙げてください)にも、上に挙げた「疑いたい疾患」の確定・除外のため、以下の問診や検査を行う、という回答を多くいただきました。
『椎骨脳底動脈解離』→頭痛の有無、頸部CT、頭部MRI
『深頸部膿瘍』→抜歯歴、齲歯がないか・口腔内の衛生状態を確認、頸部CT、血液検査
『腱炎、crowned dens syndrome』→本当に項部硬直なのか、jolt accentuation・Kernig徴候も確認する、回旋制限の有無や方向、頸部CT
『髄膜炎』→髄液検査
実際のERでの診察でも、「頸部の痛み」をメインで訴えていたため、深頸部膿瘍やcrowned dens syndromeについては積極的に考え、血液検査・頭頸部CTを行いました。しかし、血液検査は特異的な異常を認めず(下記)。画像検査でも上記の鑑別に一致する所見はありませでした。
また、皆さんご指摘の椎骨脳底動脈解離を始めとする脳幹の病変を除外するため、頭部MRIも施行しましたが、こちらも異常なしでした。
◆血液検査:
白血球5300/μl, Hb12.2g/dl, 血小板6.2万/μl,
CRP1.09mg/dl, BUN31.8mg/dl, Cr1.01mg/dl, Na140mmol/l,
K4.1mmol/l, Cl102mmol/l, Bil2.7mg/dl, ALP283U/l, γGTP22U/l,
AST47U/l, ALT17U/l, LDH311U/l
(※血小板減少や肝機能障害は以前も同様の値)
そこで、もう一度病歴や所見を振り返ってみます。
「質問①」の回答に、『「嚥下障害と呂律困難」の訴えがあるにも関わらず、「脳神経所見異常なし」と記載があるのは、他覚所見は正常ということか?』
という鋭い指摘をして下さった方がいらっしゃったのですが、実はよく話を聞くと、
・「嚥下障害」という訴えは、「口が十分に開かずうまく飲み込めない・食べられない」
・「呂律障害」は「口がうまく開かず、頸部の痛みや強張りのため、呂律が回っていないように家族が感じた」
ということでした。
ここで、『この患者さんの問題は「開口障害」なのだ』という思考に至り、「開口1-2横指程度」の身体所見はやはり異常と認識しました。
当初項部硬直かと思われた頸部の所見も、改めて診察すると前屈だけでなく、回旋でも筋の緊張が強く十分に動かないことが分かりました。
「開口障害」「頸部痛・頸部の筋緊張亢進」というキーワードが揃えば…そう、この症例は『破傷風』でした。
実は、髄膜炎除外のため、髄液検査をしようと試みたのですが、前屈姿勢が取れず断念しています。後弓反張とまではいかないまでも、体幹の筋の緊張もかなり強かったことが表れています。
☆『開口障害』や『痙攣』は破傷風の有名なキーワードですが、必ずしもそれが主訴とならないこと
☆患者さんの「主訴」から、踏み込んで病歴聴取をする大切さ(例えば今回では「口が開かないから飲み込めない」でした)
☆破傷風は症状から診断しなくてはならないこと(当然画像検査には異常なし。初期には分かりにくいことも多いが、疑わなくては始まらない!)
これらを実感した症例でした。
実際の診療を感じてもらえたらと思い、あえてクリアでない病歴を提示しましたが、それにも関わらず、最初の「最も疑いたい疾患は?」にずばり「破傷風」と回答してくださった方も5名いらっしゃいました。さすがです!
破傷風を疑って、「農作業、土いじり、外傷歴」がなかったか聞く、という回答もありました。
実際の患者さんからは、「来院1週間ほど前に、ブロックが落ちてきて、左前腕を受傷。病院受診はせず、自宅で処置をしていた。」という病歴が得られ、左前腕に挫傷の痕と浸出液を確認できました。
これも破傷風を疑って、初めて聞けた病歴、所見です。
続いて破傷風について、まとめます。
<破傷風>
◆破傷風とは
破傷風菌(Clostridium tetani)が産生する神経毒素により、強直性痙攣をひき起こす感染症です。
破傷風菌は芽胞の形で土壌中に広く常在し、創傷部位から体内に侵入します。『潜伏期』の後に局所症状(開口障害、痙笑、嚥下困難等)から始まり、全身性の痙攣(呼吸困難や後弓反張)に移行し、重篤な患者では呼吸不全や窒息により死亡することがある危険な疾患です。
◆疫学
先進国では破傷風トキソイドによるワクチンが普及したことにより、1940年から、破傷風の発生は劇的に減少しました。遭遇することは稀だと思われますが、実は、多くの成人が破傷風に対し十分な免疫を持っていないことが報告されています。1)
アメリカの研究1)では、「破傷風菌に対し、十分に抵抗力のあるレベルの抗体(>0.15IU/ml)は、70歳以上の31%でしか認められなかった」とされています。(なお、6歳以上の全体では72%で抗体が認められています。)
日本でも、DPT3種混合ワクチンの接種が1968年から導入され、これにより破傷風は著しく減少しました。一方、1967年以前に生まれた成人の多くは、破傷風への免疫を有していないため、破傷風患者の大半が中高齢者です。
(以下から、国内の破傷風抗体保有状況のデータを見ることができます。年齢が上がると、抗体保有率がグンと下がることが分かります。
http://www.nih.go.jp/niid/ja/y-graphs/4513-tetanus-yosoku-serum2013.html)
また、発展途上国では未だ死亡原因の上位に位置する重要な疾患です。
死亡率は患者全体では13%程ですが、65歳以上では30%程と上昇します。新生児破傷風(これも先進国では非常に稀ですが、発展途上国では未だ根絶されていません)の場合、人工呼吸器が十分に使用されていなかった1960年の報告では82%、1991年の報告でも63-79%と非常に高い死亡率でしたが、人工呼吸器の使用により10%近くまで低下しています。
◆診断
基本的には「臨床症状から診断!」です。
「強直性痙攣」などの特徴的な所見から診断できることが多いとされていますが、病期の初期には分かりにくく、また他の疾患と紛らわしいことも多々あります。そもそもが稀な疾患ですので、頭の片隅に置いておかないと診断に苦労しますね。
細菌学的検査は行うことが望ましいですが、菌の検出は困難であることが多いとされています。
やはり「症状から!」ということです。
※WHOのrecommendationsにも「Tetanus diagnosis is strictly clinical; there are no confirmatory laboratory tests.」とあります。
(http://www.who.int/diseasecontrol_emergencies/who_hse_gar_dce_2010_en.pdf)
◆臨床症状・経過
感染から発症までに、7-10日程度の『潜伏期』があります。
その後、半数以上で『開口障害(trismus)』を生じ、次第に開口障害が強くなるとともに、顔面筋の緊張・硬直によって「痙笑」といわれる表情を呈します。
続いて、全身性の痙攣が生じ、これが生命に最も危険を及ぼします。特徴的な骨格筋の収縮と、間欠的な激しい攣縮(スパズム)を生じ、有名な後弓反張や、呼吸困難・無呼吸もこの時期に出現します。通常、意識障害は生じないので、筋収縮と攣縮は激しい痛みを伴います。また痙攣は、音・光などの刺激で誘発されることが知られています。
また多くが、自律神経の過活動をきたし、不穏・発汗・頻脈などの症状を呈します。
症状は、発症から2週間ほどは増悪する可能性があり、通常4-6週間継続します。(病状の回復には、新しい軸索の神経終末が発達する必要があるので、破傷風毒素による影響は長く続きます。)
重症度は、「『潜伏期』の期間」、あるいは「発症から全身性痙攣の出現までの期間(onset timeといいます)」と関連しており、期間が短いほど重症になります。
今回の症例では、来院時には気道に問題はありませんでした(SpO2は低めなのですが、呼吸苦や頻呼吸は認めず)が、入院翌日に、頸部の筋緊張亢進に伴い、急激に状態が悪化。緊急で気管挿管を行い、人工呼吸器管理となりました。急激に気道緊急となり得る疾患である点は、ぜひ覚えていて欲しいと思います。
◆治療
残念ながら、特異的な治療でエビデンスのあるものは少なく、以下の表のような対症療法がメインとなります。2)
①毒素の産生を停止
●デブリードメント
・破傷風菌の芽胞と壊死組織を除去するために、創部のデブリードメントが必要です。
十分なデブリードメントがされないと、適切な抗生剤を使用しても、菌を根絶することはできないことを強調すべき!とされています。3)
●抗菌薬
・7-10日間の投与が推奨されています。(ただ治療に果たす役割は小さい。)
メトロニダゾール(500mg iv/6-8時間)が望ましい治療、ペニシリンG(200-400万単位 iv/6-8時間)も、安全で効果的な代替治療です。
※「メトロニダゾールとペニシリンGのいずれが優れているか」については、いくつか研究がありますが、結果は一致していません。「メトロニダゾールの方が有効」とする理由として、抗菌作用そのものではなく、ペニシリンあるいは第3世代セフェムのGABAアンタゴニスト効果(中枢神経を興奮させる)が悪影響を及ぼしている可能性もあるそうです。4-6)
②神経と結合していない毒素を中和
破傷風毒素は、不可逆的にニューロンと結合するため、中和の効果があるのは結合していない毒素に対してのみです。(組織に結合していない毒素は、血中の10%、脳脊髄液の4%ほど。)
●ヒト破傷風免疫グロブリン(HTIG)=受動免疫
受動免疫によって毒素を中和することは、生存率の改善に関連するとされています。そのため、破傷風が考慮される場合には、標準的な治療として、HTIG(ヒト破傷風免疫グロブリン)をできるだけ早期に使用すべきです。(3000~6000単位を筋注。※ただし推奨される投与量については様々な記載があります。以下の破傷風トキソイドは、別の部位に注射します。)
髄腔内への免疫グロブリン投与、という治療もありますが確立はされていません。
●破傷風トキソイド=能動免疫
破傷風トキソイドも、破傷風の全ての患者に、診断がついてすぐに使用すべきです。
ただし、トキソイドによってすぐさま免疫が付くわけではありません。発症した破傷風を防ぐ、というよりは、今後の受傷に備えるという意味合いになります。7)
③気道管理
破傷風の最も恐ろしく、死亡に関わる重要な因子は、気道閉塞・呼吸不全です。
人工呼吸器の使用によって、重症の破傷風であっても急性の呼吸不全による死亡のほとんどが避けられるものとなっており、初療に関わる者としては、タイミングを逸することなく、気管挿管・人工呼吸による気道管理を行うことが大変重要です。
なお、上述のように症状は4-6週間続くことが一般的なため、人工呼吸の期間が長くなり、気管切開の適応となることもしばしばです。
今回の症例でも、筋緊張が改善するまで1か月ほど要し、経過中に気管切開を行っています。
④痙攣のコントロール
全身性の攣縮は、窒息・呼吸不全を引き起こす致命的なもので、全身の消耗も生じるため、適切にコントロールする必要があります。
●環境
痙攣は音や光で誘発されるため、照明を落とす・アイマスクをする・不用意に刺激を与えない等の配慮が必要です。
●鎮静薬
ベンゾジアゼピンは使い慣れた鎮静剤であり、筋強剛と攣縮のコントロールにも効果的です。
●筋弛緩薬
鎮静薬のみでは痙攣のコントロールが不十分な際に使用されます。筋弛緩をかける場合は当然自発呼吸が止まりますので、人工呼吸器の使用が前提となります。
⑤自律神経障害の管理
上記のように呼吸不全による死亡が減少した現在、次なる大きな問題が自律神経障害です。死亡原因も、心臓突然死や集中治療の中での合併症(人工呼吸器関連肺炎を始めとする院内感染、敗血症、血栓症、消化管出血等)が、主なものとなってきています。
アドレナリンの遮断・自律神経の過活動抑制のため、色々な薬剤が使用されてきましたが、マグネシウムは唯一、ランダム化試験8)で研究された薬剤です。マグネシウムは、シナプス前の神経筋遮断薬として働き、神経からのカテコラミンの放出を遮断し、カテコラミンに対する受容体の反応性を減少させます。(上述の試験では、重症の破傷風256人について、マグネシウム群とコントロール群を比較→マグネシウム群は痙攣のコントロールに必要な他の薬剤が有意に少なく、循環不安定を治療するためにべラパミルを要することも少なかったと報告しています。ただしprimary outcomeであった「人工呼吸器の使用」は減らしませんでした。)
βブロッカーとしては、α遮断薬・β遮断薬両方の作用を持つラベタノールがよく使われます。β遮断単独(例えばプロプラノロール)では、突然死の報告があり、避けるべきとされています。
⑥全身管理
破傷風毒素は、一度ニューロンと結合すると不可逆的であるため、上述の気管挿管・人工呼吸を始めとした支持的な治療がメインとなります。
破傷風ではエネルギー需要が著明に高まるため、早期の栄養補助が必須であり、経管栄養が望ましいです。
血栓塞栓の予防も早期に行う必要があります。
◆予防
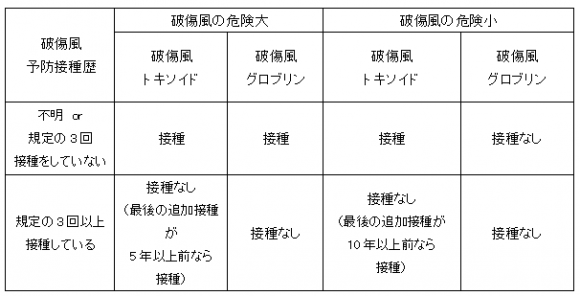
以下の表のように、これまでの予防接種歴と感染の危険性に応じて、トキソイドあるいはグロブリンの接種が推奨されています。(参考文献9より)
ERでは日常的に外傷を診察すると思いますが、必要な症例には破傷風の予防がおろそかにならないようにしましょう。
※「破傷風の危険大」な創:
受傷から6時間以上、星形・裂けた創、深さ1cm以上、挫滅・熱傷・凍傷、壊死組織や汚染あり
※破傷風の危険小」な創:
受傷から6時間以内、直線の創、深さ1cm以下、鋭利なものによる、壊死組織や汚染なし
なお、今回の症例は、経過中に人工呼吸器関連のトラブルや尿路感染の合併などがあり、難渋はしましたが、最終的には気切チューブを抜去することができ、リハビリのために転院するまでに回復しました。
<Take Home Message>
●破傷風は臨床診断!
●『開口障害』『筋緊張亢進』『痙攣』などはキーワード。
しかし、その通りの主訴で来るとは限らない!疑う目と問診を!
●破傷風の治療と予防について知っておこう。
<参考文献>
Farrar JJ et al. Tetanus. J Neurol Neurosurg Psychiatry 2000; 69: 292-301
UpToDate:Tetanus
1) McQuillan GM et al. Serologic immunity to diphtheria and tetanus in the United States. Ann Intern Med 2002; 136:660.
2) Thwaites CL. Preventing and treating tetanus. BMJ 2003; 326:117.
3) Campbell JI et al. Microbiologic characterization and antimicrobial susceptibility of Clostridium tetani isolated from wounds of patients with clinically diagnosed tetanus. Am J Trop Med Hyg 2009; 80:827.
4) Yen LM, Dao LM, Day NPJ. Management of tetanus: a comparison of penicillin and metronidazole. Symposium of antimicrobial resistance in southern Viet Nam, 1997
5) Ahmadsyah I, Salim A. Treatment of tetanus: an open study to compare the efficacy of procaine penicillin and metronidazole. Br Med J (Clin Res Ed) 1985; 291:648.
6) Saltoglu N, Tasova Y, Midikli D, et al. Prognostic factors affecting deaths from adult tetanus. Clin Microbiol Infect 2004; 10:229.
7) Rhee P. Tetanus and trauma: a review and recommendations. J Trauma. 2005; 58(5):1082-8
8) Thwaites CL et al. Magnesium sulphate for treatment of severe tetanus: a randomised controlled trial. Lancet 2006; 368:1436.
9) 青木眞/レジデントのための感染症診療マニュアル第3版