EMA症例99:7月症例解説
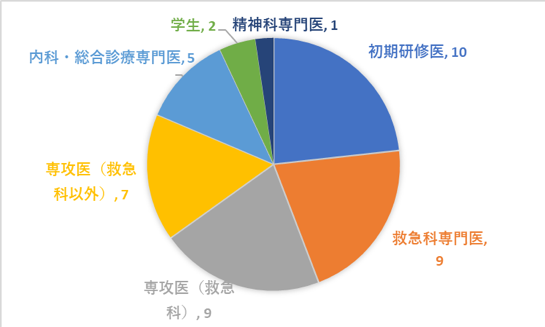
今回は,「様子がおかしい」と家族に連れてこられた,双極性障害の既往がある患者さんでした。「精神疾患の既往がある患者の意識変容」ということで,あらゆる疾患が鑑別に挙がる悩ましい状況ですが,沢山の方(回答いただいた方の属性を以下に示します)にご回答いただきありがとうございました。
図1.回答者の属性(単位:人)
「精神症状の悪化?」と思わせるような症状や,家族や周囲からの「普段と様子が違う」という訴えは,『軽度の意識障害』『せん妄』を念頭において診療を進める必要があります。結果的に精神疾患や心因性の反応であった,というケースもあるかもしれませんが,まずは器質的な異常,可逆的な原因を否定することが不可欠です。
一つの例として,以前EMAスクリーンキャスト「暴れる患者対処法」でも取り上げた「GOT-IVS」というせん妄の原因の覚え方を紹介します。
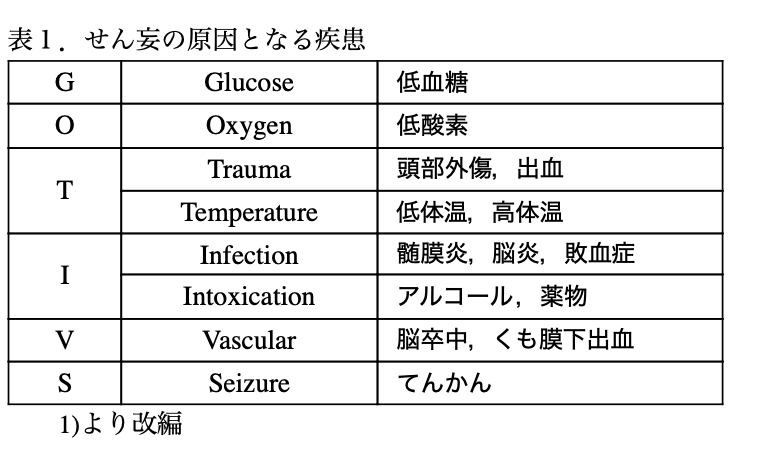
どの疾患をどこまで疑って精査をするかは難しく,病歴や身体所見を手掛かりとして,悩みながら症例毎に判断しているのが実際の臨床かと思います。
そして,表1の中にも“Intoxication”が含まれていますが,特に精神疾患の患者さんの意識変容・せん妄等を診る場合,薬剤は要注意です。例えば悪性症候群やセロトニン症候群は有名ですし,overdoseの可能性もあります。多種類の薬剤を内服している場合も多く,内容を確認するのも一苦労だったりしますが,「何となくおかしい」や気分が悪いなどの非特異的な症状の場合にも,薬剤のチェックをおろそかにしないのは大切です。
今回の症例の内服歴には,バルプロ酸,炭酸リチウム,チラーヂン等があります。薬剤自体が意識障害の原因になり得ますし,内服歴から想定される基礎疾患が悪化することで意識障害を来たすかもしれません。皆さまの問1や問2への回答も薬剤の影響に注目されたものが多かったです。
図2.問2(もっとも疑う疾患・病態は何ですか?)への回答
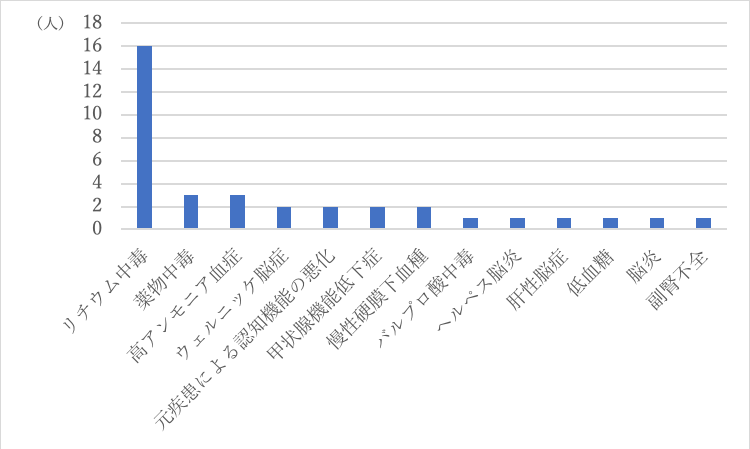
※リチウム中毒は「慢性リチウム中毒」の回答含む
※高アンモニア血症は「バルプロ酸による高アンモニア血症」の回答含む
問1(追加で聞きたい情報,取りたい身体所見を3つまで挙げてください)への回答は,図2の鑑別診断を念頭においた「内服のアドヒアランス・コンプライアンス,服薬管理」が最多(24名)でした。
・薬剤変更歴
・Overdoseの可能性,過去にoverdoseをしたことがあるか
も多くの方が挙げてくださり,
・腎機能障害を来しうる内服(NSAIDs)
という的を絞った回答も複数いただきました。
・低血糖除外のための「血糖チェック」
・慢性硬膜下血種を念頭においた「頭部打撲,転倒のエピソード」
も多く挙げていただき,意識障害で必ず除外すべき疾患やcommonな疾患を見逃さないという姿勢が現れていました。
冒頭で述べた通り,あらゆる疾患が鑑別に挙がりますので,問1への回答は多岐にわたりましたが,
・「羽ばたき振戦」→高アンモニア血症
・「小脳症状」「排尿障害」→バルプロ酸中毒
・「眼球運動障害」→ウェルニッケ脳症
・「全身や下腿の浮腫」「腱反射」→甲状腺機能低下
をチェックする,という回答は特徴的でした。
さてこの症例については,皆さんお気付きの通り炭酸リチウム(以下リチウム)を内服しています。
リチウムは,気分安定剤として双極性障害の治療に汎用される薬剤です。余談ですが7Upという飲み物(元の名前はBib-Label Lithiated Lemon-Lime Soda)には,1929年から1950年代まで成分としてクエン酸リチウムが含まれており,二日酔いの薬として市販されていたそうです(Wikipedia情報かと思いきや,Rosen2)にも記載されていました)。
リチウムは血中濃度が安定しにくく,また治療濃度と中毒濃度が近接しているため,投与量や患者の状態変化によって容易にリチウム中毒が発症することはよく知られているかと思います。添付文書にも,
・過量投与による中毒を起こすことがある
・定期的に血清リチウム濃度を測定するように
(投与初期,または用量を増量したときには1週間に1回,維持量の投与中には2〜3ヵ月に1回を目途に)
と記載されています。
血中濃度の正常範囲(治療域)は,0.6~1.2mEq/Lとされますが,濃度と臨床的な重症度は必ずしも相関しないことにも注意が必要です。治療域であっても重篤な中毒症状を生じる患者がいる一方で,血清リチウム濃度が治療域より高いということだけで,意識障害の原因をリチウム中毒と決めつけることはできません。(一例として,教育班の薬師寺先生は「リチウム中毒を疑われたものの,実はてんかんであった患者」を経験したことがあるそうです。)仮に薬物中毒であれば,複数種類の薬剤を服用しているケースは多く,別の薬剤が関与している可能性も除外できません。
繰り返しですが,鑑別疾患は非常に幅広いことを意識し,血中濃度だけではなく病歴や症状・所見等から総合的に判断する必要があります。つまり,問1で皆さんに回答していただいたような病歴や所見が,鑑別に役立ちます。
<リチウム中毒>
◆機序,薬物動態
リチウムが気分安定剤として働く機序は,実は明らかになっていません。細胞の情報伝達や興奮の伝達を抑制する機序として,イノシトール一リン酸分解酵素を阻害して代謝回路を抑制する,グリコーゲン合成酵素キナーゼ-3(GSK-3)を抑制する,ノルアドレナリンやドパミンの遊離抑制・取り込み促進,等の仮説が示されています3)。
リチウムを服用すると,速放性(immediate-release)であれば消化管から速やかに吸収されます(血中濃度のピークは0.5~3時間と早く,8時間で完全に吸収)が,徐放性(sustained-release)だとピークが6~12時間後まで遅れることがあります。血中へ吸収された後に,脳の細胞内へリチウムが移行するまで24時間程かかることもあるとされており,この動態により急性中毒では神経症状の出現が遅れます。
一方,長期間服用している場合,中毒症状が出たときには大量のリチウムが細胞内に分布していると考えられます。細胞内から細胞外へのリチウムの移動がゆっくりであるため,症状の改善に時間がかかったり,血中濃度が再上昇したりします(血液透析についての項目で述べます)。
◆臨床症状
リチウム中毒は急性中毒と慢性中毒に分かれ,表2のような特徴があります。
表2.リチウム中毒の症状(文献4を参考に作成)
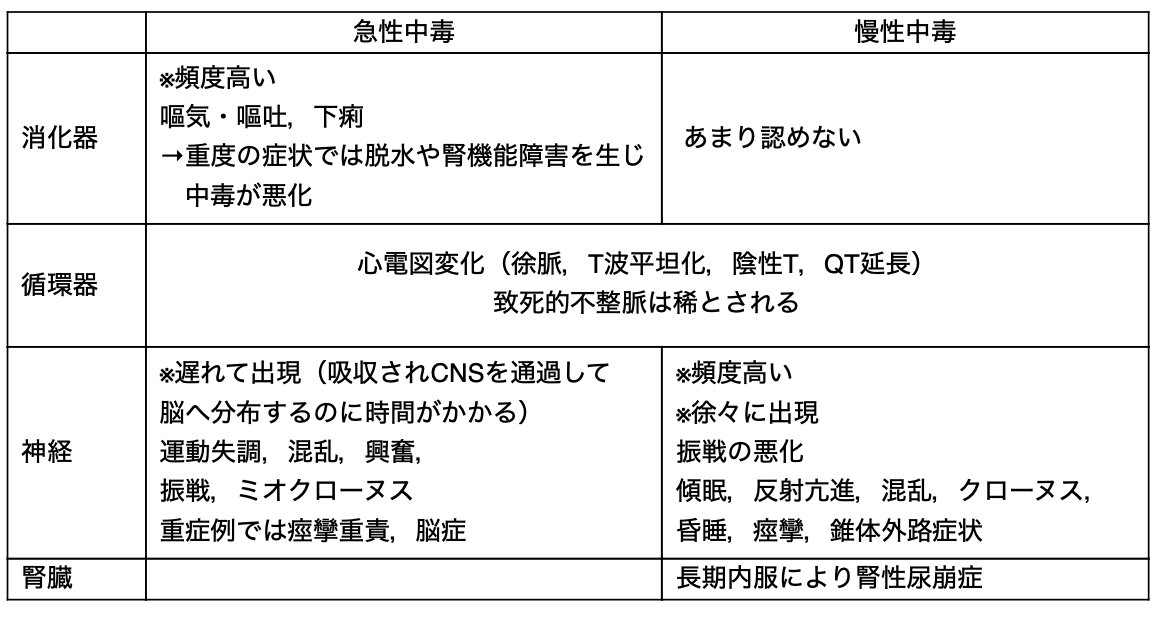 急性中毒は意図的な過量投与によって生じることが多い一方,慢性中毒は定期的に内服している患者において,吸収が増加したり,腎排泄が減少したりして生じますが,いずれも症状は非特異的です。
急性中毒は意図的な過量投与によって生じることが多い一方,慢性中毒は定期的に内服している患者において,吸収が増加したり,腎排泄が減少したりして生じますが,いずれも症状は非特異的です。
なおリチウムを長期的に内服していると,腎臓での濃縮障害が生じ希釈尿が排泄されるようになります。通常であれば,口渇に応じて飲水をすることで自由水欠乏を補うため,多飲多尿となっている患者が多いです。しかし,何らかの体調不良あるいは中毒症状が出現して十分な飲水ができなくなったり,血管内脱水や腎機能障害を引き起こす薬剤を服用したりすると,(慢性)リチウム中毒が進行するとされています。
リチウムの内服は,悪性症候群やセロトニン症候群のリスクにもなり,リチウム中毒と似た症状を呈することを知っておきたいです。
さらにSILENT(syndrome of irreversible lithium effectuated neurotoxicity)と称される,持続的な神経機能不全も報告されています5)。これはリチウム濃度が低下したにも関わらず,数か月ほど(稀に年単位で)持続する中毒です。小脳機能障害,持続する錐体外路症状,脳幹機能障害,認知症が生じます。
◆診断
リチウム中毒の症状は非特異的であり,病歴(内服歴,過量内服のエピソード,中毒のきっかけとなるエピソード),症状から疑うことが第一です。少しでも疑った場合は,積極的に血清リチウム濃度の測定を行いましょう。ただし,特に急性の場合は,濃度と臨床的な重症度は必ずしも一致せず,また血中濃度が治療域であっても中毒を否定することはできません。そして,すぐに血中濃度の結果が分かる施設は多くないと思われますので,リチウム製剤の内服歴と症状で疑い,他の診断を除外することが重要です。
悪化のきっかけとして,利尿剤,ACE阻害剤,ARB,NSAIDsの併用が知られており,これらの内服開始・増量等がなかったかの確認は重要です。
他の検査結果として,Na高値はリチウムによる尿崩症の可能性,Cr上昇は血液浄化療法での除去が必要なことを示唆します。
実は今回の患者さんの場合は病歴を確認すると,少し前に引っ越しをしており,通院先が変わったり,紹介されたり…の中で,リチウムの処方量が増えていました。もちろん濃度は適宜測定されていましたが,転居もあってフォローが十分ではなかった,というストーリーでした。
◆治療
拮抗薬はないため,基本的には対症療法ですが,支持療法の一つとして血液浄化療法が適応となり得ます。
慢性リチウム中毒の場合,ほぼ必発の血管内脱水に対して生理食塩水(細胞外液)投与を開始し,排泄を最大にすることが推奨されます。禁忌がない限り,輸液は積極的に行っていきましょう。
内服後は胃から速やかに吸収され,活性炭にも吸着されないため,胃洗浄や活性炭の効果は乏しいです。ポリスチレンスルホン酸ナトリウムを使用した全腸洗浄の報告はあるものの,症例が少なく,致死的な低カリウム血症の危険があるため推奨されていません。
リチウムは腎排泄の薬剤であり,前述の通り,輸液負荷が治療になります。加えて,分子量が小さく,たんぱく結合率が低い物質のため,血液浄化療法で除去することができます。腎臓でのリチウム排泄は15-20mL/min,血液透析でのクリアランスは100mL/minですので,血液透析により明らかに排泄は増えます。ただ,それにより死亡率の減少やSILENTを予防できるか否かは示されていないため,controversialではあるものの,以下のような適応が示されています4)(いずれもエビデンスレベルは高くありません)。
表3.リチウム中毒における血液透析の適応
・重症のリチウム中毒に推奨
血液透析を推奨
・腎機能障害あり(creatine >2.0 mg/dL) かつ 血清リチウム濃度>4mEq/L
または
・意識レベル低下,痙攣,致死的不整脈があれば血清リチウム濃度に関わらず
血液透析を考慮
・リチウム濃度>5mEq/L
・重症なconfusion(混乱)
・リチウム濃度<1mEq/L未満となるまでに36時間以上かかることが予想される
継続期間について
・臨床症状が改善するか,リチウム濃度<1mEq/Lになるまで継続
・リチウム濃度が測定できない場合は,少なくとも6時間継続
血液浄化の種類としては,間欠的血液透析(HD)が望ましいですが,持続的腎代替療法(CRRT)も代替として許容できるとされています4)。HDはリチウムのような小分子を迅速に除去するのに最も適しており,また広く使用できること,比較的安価であることも利点とされます。CRRTは,循環動態が不安定などの理由でHDが施行できない際に代用されます。
急性中毒の場合,リチウム濃度と臨床症状の相関ははっきりしないため,臨床症状が重視されますが,5mEq/L以上の場合は症状が出現する可能性が高いということで血液透析の適応となります。今回の症例の症例では,リチウムの内服歴は把握しており,「◆診断」の欄に記載した通り,処方量が増えていたという病歴から慢性リチウム中毒を疑いました。診療した施設は,院内でリチウム濃度を測定できたため,すぐに検査を提出したところ,リチウム濃度は3.3mEq/L (<5mEq/L)という結果でしたが,意識障害を生じているため,リチウム中毒としては血液透析が推奨されると判断しました。
また,血液透析によって血清のリチウム濃度が元に戻っても,血清と脳のリチウム濃度が平衡に達するまで時間がかかるため,症状の改善には時間がかかることがあります。さらに,長期間服用をしている慢性中毒の場合,中毒症状が出たときには大量のリチウムが細胞内に分布しています。そして,細胞内から細胞外へのリチウムの移動はゆっくりです。細胞内から細胞外へのリチウムの移動が続き,血液透析後6~12時間で血清の濃度が緩徐に上昇するため,再度血液浄化療法を要する場合があり,12時間以上は濃度をモニタリングすることが推奨されています4)。この場合は,HD,CRRTともに同等の有効性を持つとされています。
今回の症例は,血液透析を施行した後のリチウム濃度は0.8mEq/Lまで低下しましたが,翌日には上昇傾向を認め,意識も清明とはいえなかったため,2回目のHDを行いました。その後臨床症状も軽快していき,精神科での治療を継続する方針となりました。
<Take Home Message>
・精神疾患のある患者さんの非特異的な症状は,「薬剤」に注意。
・リチウムは定期的な血中濃度チェックが必要。
・リチウム中毒の症状は非特異的。「リチウム製剤内服歴」で疑い,他の疾患を除外しよう。
・悪化のきっかけ=血管内脱水や腎機能障害を生じる病歴・薬剤(特に利尿剤,ACE阻害剤,ARB,NSAIDs)に注意。
・血液透析は有効な排泄手段(表3:適応のまとめ)。
<参考文献>
1) Jennifer Rossi, et al: The Violent or Agitated Patient. Emerg Med Clin North Am. 2010; 28: 235-256.
2) Rosen's Emergency Medicine, 9th ed.
3) UpToDate: Bipolar disorder in adults and lithium: Pharmacology, administration, and management of side effects.
4) Brian S. Decker, et al. Extracorporeal Treatment for Lithium Poisoning: Systematic Review and Recommendations from the EXTRIP Workgroup. Clin J Am Soc Nephrol. 2015; 10: 875-87.
5) Adityanjee, et al: The syndrome of irreversible lithium-effectuated neurotoxicity. A Clin Neuropharmacol. 2005; 28: 38.