EMA症例45:11月症例解説
急性アルコール中毒?
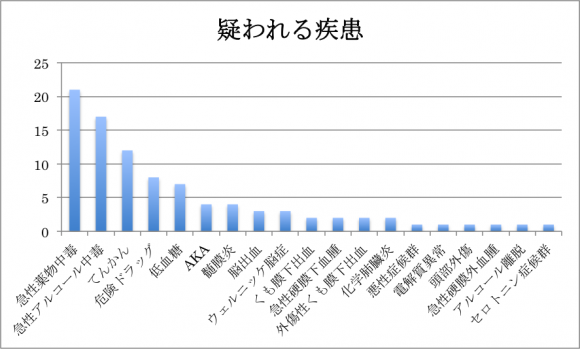
さて、今回の患者さんは一見するとただの酔っぱらいですが、皆さんはどのように考えられたでしょう。今回大勢の方から回答を頂きました。ありがとうございます。結果を提示します。
急性薬物中毒、急性アルコール中毒を筆頭に、低血糖や中枢神経疾患など、救急医としては見逃せない疾患を挙げていただきました。ありがとうございます。
今回作成者としては、単純に急性アルコール中毒で酩酊状態にしては、瞳孔が散瞳しておりおかしいなと言う事に気付いて欲しかったです。アルコールで脳幹抑制まで来す事があればもちろん散瞳するかもしれませんが、この人はある程度元気にされております。散瞳する様な原因が何か無いかということで気になったのが、ANUBISと書かれた小袋。ちょっとネットで検索すると今流行(?)の脱法ハーブの様です。まったく同じ絵柄の画像をネットショップで発見しました。いわゆる「危険ドラッグ中毒」の状態ではないかと疑われます。
危険ドラッグとは
危険ドラッグは、2014年7月に警察庁と厚生労働省が公表した、多幸感や快感を高めたり幻覚作用を得たりすることを目的として販売される薬物を指します。これまでに合法ドラッグ、脱法ドラッグ、脱法ハーブなどとよばれて販売されていたこれら薬物ですが、厚生労働省が2005年に違法ドラッグという名称を使い始めました。違法物質を指定して取り締まりをしていましたが、年々その網をかいくぐるように若干化学的組成を変化させた薬物が登場し、さらにはますます危険性も増してきた事から、危険ドラッグへと名称を変えました1)。形態は、植物片であったり、タバコの様な形をしていたり、液体だったりと様々です。
危険ドラッグの中身
近年の危険ドラッグの成分として代表的なものを3つ挙げておきます2)。
①フェネチルアミン系
フェネチルアミン骨格をもつ薬物の誘導体です。なおフェネチルアミン骨格のβ位に酸素原子が二重結合しているものをカチノン系と呼びます。フェネチルアミン系のドラッグはアンフェタミン(AMP)やMDMAの構造を変えたデザイナードラッグです。間接的アドレナリン受容体刺激薬、セロトニン受容体アゴニストです。覚醒剤として指定されておりますが、トキシドロームとしては交感神経作用で血圧上昇、頻脈、呼吸数上昇、体温上昇が認められ、意識は興奮し、振戦や痙攣を見る事もあります。
②トリプタミン系
幻覚作用をもつ薬物の多くがこの分類に入ります。フェンシクリジン(PCP)の誘導体がこれにあたりますが、セロトニン受容体に作用して多幸感が得られます。PCPはNMDA受容体アンタゴニストで、興奮や痙攣を起こします。また、ドパミン、ノルアドレナリン、セロトニンの再吸収を阻害して交感神経作動の症状も呈します。さらに、シグマ受容体と結合して抗コリン作用も呈します。
③合成カンナビノイド
カンナビノイド(代表➡Δ9-テトラドカンナビノール:THC)は大麻に含まれる化学物質の総称ですが、これらに似た合成物質を指します。大麻は低用量・中用量では交感神経系が優位になり、頻脈、心拍出量増加、血圧増加、散瞳を起こし口腔内は乾燥しますが、高用量では副交感神経優位になり徐脈や低血圧を認め、昏睡に陥ります。最近の合成カンナビノイドは受容体との結合力がTHCの数百倍のものもあり、微量でも過剰摂取となり、急性中毒となります。脱法ハーブは人畜無害なタイムやセージなどのハーブに、合成カンナビノイドを吹き付けた商品です。
今回の症例は
本症例については、バイタルサインは著明に変動しておりませんが、頻脈気味で発汗を認め、散瞳しております。身体所見と所持品からはハーブを吸ったのだろうと予想されます。ハーブであれば治療法は残念ながらありません。もちろんアルコールもそうですが。全身管理をしながら薬剤の効果が無くなるのを待つのみです。中毒が疑われる患者さんでは、嘔吐して窒息したりとか、舌根沈下して窒息したりとかいうことに注意したり、致死的不整脈が出現しないかと言う事に気を遣わなくてはなりません。
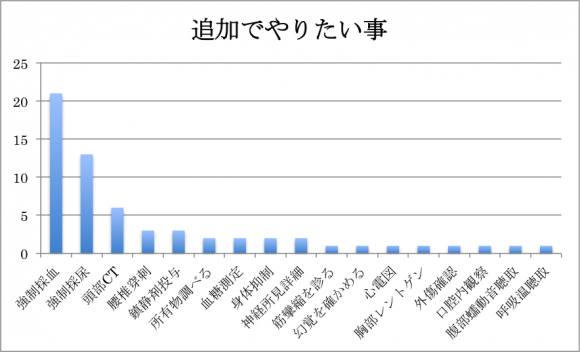
さぁそういうわけなのですが、ここで問題発生です。
問題①
頭部外傷を含め、意識障害の原因が他にない事をどのように確認するか
問題②
結局この患者さんをどうするか
現状をまとめます
・アルコール多飲及び脱法ハーブ吸入により意識障害に陥っていると考えられる20代の患者が搬送されている
・家族はこの場にいない
・本人は診療を拒否している
・意識障害の原因について、器質的変化を検索できていない
・これからどうしよう
おそらくこの問題について正確な答えはありませんが、考えるきっかけとなればと思い問を設定しました。やはり多岐にわたる回答がありました。
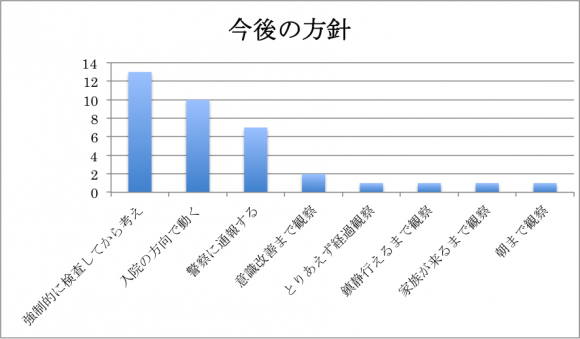
まずは皆様からの回答を提示します。
強制的に検査するという武闘派層が多いのかなという印象です。ではこういう場合に考えなくてはならない事を順に解説していきます。
意識障害の患者さんの自己決定権
意識障害の患者さんについては、リスボン宣言で以下のように述べられています。
a.患者が意識不明かその他の理由で意思を表明できない場合は、法律上の権限を有する代理人から、可能な限りインフォームド・コンセントを得なければならない。
b.法律上の権限を有する代理人がおらず、患者に対する医学的侵襲が緊急に必要とされる場合は、患者の同意があるものと推定する。ただし、その患者の事前の確固たる意思表示あるいは信念に基づいて、その状況における医学的侵襲に対し同意を拒絶することが明白かつ疑いのない場合を除く。
c.しかしながら、医師は自殺企図により意識を失っている患者の生命を救うよう常に努力すべきである。
お話できない程度の意識障害患者であれば上記に基づいて救命処置をとるのでしょうが、この例ではある程度バイタルサインは落ち着いており、暴れつつも明確に医療行為を拒否しています。
待てないと判断するならば、本人の意思に関係なく推定同意の元に検査を遂行してかまわないように思いますが、今回は非常に判断が困難です。同意無く検査をするためには、押さえつけるか鎮静するかという処置が必要になりそうです。このような事をすると、後から「必要のない検査をされたからお金を払わない」と言われたり、「断ったのに無理矢理針を刺すのは傷害だ」と言われたりしかねません。もちろん、同意のない侵襲を伴う処置は医療行為であってもそもそも傷害です。ちなみに、日本において本人の意思に反して強制的に検査を出来るのは、裁判所が発行する「身体検査令状」と「鑑定処分許可状」を持っている場合のみです。
説明義務について
では拒否しているから検査しないかと言うと、このような意識清明ではない患者が検査の必要性を理解しているとは言い難いので、意識が清明な状態になるまで待って検査の必要性を説くか、なんとか家族などを探して同意を得るかと言う事になります。民事では拒否をする患者さんでも、拒否することで被る害を理解するまで「医師には説明する義務がある」とされた判例があります3)。一方、酩酊して交通事故を起こして搬送された患者が、医師らの説明・説得に応じず検査の続行を拒否して帰宅後死亡した事件で、しっかりと説明をした上での拒否なら医師に過失は認められないとした地裁判例もありました4)。
decision-making capacity
では、どの程度理解していれば良いのでしょうか。何をもってしっかり説明したとするのでしょうか。極めて主観的で本当に難しいです。臨床研究の場では、患者がdecision-making capacity(意思決定能力)を有しているかどうかという判断をしっかりとした面接で判断したりもしますが、救急外来で客観的に評価するのは難しいです。これについて、CURVESという頭文字で意思決定能力の有無を判断するやり方があるので紹介しておきます5)。
C:choose 患者が様々な治療方針の中から自由に選択することができる
U:understand 治療がもたらす害、利益や、代替手段、治療行為によってもたらされる変化を理解できる
R:reason 介入の受け入れ、もしくは辞退の理由を適切に説明できる
V:value 患者本人の価値判断基準と決定が矛盾していないか
これが満たされない場合は、意思決定能力を有しているか怪しいところです。もし満たされない場合は、以下の2つの項目を検討して、意思決定能力がしっかりしてから方針決定するか、緊急で介入するか検討します。
E:emergency 真に差し迫った状況か
S:surrogate 代理人か本人の意思表明が記載された法的文書が存在するか
命や身体に差し迫っていて、代理人や本人の明確な意志表示がない場合は、現場の臨床医の判断にゆだねられます。あくまでもdecision-making capacityについてERで想起する方法ですので、decision-making capacityを有しているかどうかという最終的な判断はそれぞれの臨床医の判断になります。大変だ。
1人で抱え込むな
こういう問題に1人で立ち向かうのは荷が重すぎます。誰かと一緒に対応して、極力1人で問題を抱え込まないようにしたほうが良いでしょう。患者さんが暴れる様なことがあればなおさらです。めんどくさそうな患者さんが来たらまずは人を呼ぶ!そしてかならずカルテ記載をしておくべきです。再三説明をしたとか、どのような態度で話を聞いていたとか、どのように説得を拒否したのか。そして、誰と一緒に対応したのかも明記しておくべきだと思います。
暴れている患者さんにどう対応するかという事については、林寛之先生の「Step Beyond Resident①」で扱われているので、ぜひ一読を・・・。身体抑制のやりかたや鎮静薬の選択も奥深いです。
今回の症例はどうすればいいのか
上記を踏まえて無難な路線を考えると
・ハーブ吸入、アルコール中毒であれば意識は改善するはずなので、時折説得しながら待つ
・待っている間に行政の力も借りつつ家族を捜す
・さらなる意識の低下があれば、その時点で救命処置として介入
・家族が見つかれば家族とともに説得を試みて同意を得る
・意識清明となれば検査の必要性を説明して納得後に検査
・検査を受けないことによる被る害や、診断が遅れることの不利益まで理解した上で拒否されるなら帰宅
・意識状態の変動がなければ強制的な検査を考慮
と言ったところでしょうが、いつ目を覚ますかわからないこのような患者さんを延々ERで観察しておくのは本当に大変です。寝ていると思っていたのに、気がついたら舌根沈下して死んでいたなどということになっては最悪です。強制的に検査して緊急度の高い疾患を検索したり、気道確保してしまえばこちらはとても楽なのですが・・・。
そういうことで、今後この患者さんをどうするかということですが、強制的に検査、入院させるというのは人権上の問題が絡みとても難しいし、外来で観察するのはとっても大変です。こういうときは警察の協力を仰ぐというのも大切な選択肢の一つではないかと考えます。
警察の協力も大事
まず、警察官は酩酊した人を保護する義務があります。酩酊ないしは精神錯乱している人の保護について規定された法律を挙げておきます。
「警察官職務執行法」
第三条 警察官は、異常な挙動その他周囲の事情から合理的に判断して次の各号のいずれかに該当することが明らかであり、かつ、応急の救護を要すると信ずるに足りる相当な理由のある者を発見したときは、取りあえず警察署、病院、救護施設等の適当な場所において、これを保護しなければならない。
一 精神錯乱又は泥酔のため、自己又は他人の生命、身体又は財産に危害を及ぼすおそれのある者
(以下略)
「酒に酔つて公衆に迷惑をかける行為の防止等に関する法律」
第三条 警察官は、酩酊者が、道路、公園、駅、興行場、飲食店その他の公共の場所又は汽車、電車、乗合自動車、船舶、航空機その他の公共の乗物(以下「公共の場所又は乗物」という。)において、粗野又は乱暴な言動をしている場合において、当該酩酊者の言動、その酔いの程度及び周囲の状況等に照らして、本人のため、応急の救護を要すると信ずるに足りる相当の理由があると認められるときは、とりあえず救護施設、警察署等の保護するのに適当な場所に、これを保護しなければならない。
これら条文の主語は警察官です。素直に警察官を頼り、一緒に観察するというのがスタッフを余計な暴言・暴力から守るという観点からも良いと考えます。もし警察官が「タダの酔っぱらい相手に動けません」的な態度をとるのであれば、その警察官の名前と所属と上司の名前を聞いて「それはそちらの警察署の方針でしょうか?」と尋ねて、「監察官室」というキーワードを出すと動いてくれるかもしれませんが、脅迫めいていてオススメしかねます。普段から協力体制を敷くように施設として努力するべきでしょう。
※注 監察官室とは:警察職員の職務規定違反を取り締まったり、信用失墜行為に関する申出を受けている部署です
危険ドラッグは通報するの?
今回薬物中毒が疑われますが、これは通報しなくてはならないのでしょうか? これを通報する事は守秘義務違反にならないのでしょうか?
麻薬中毒患者については、保健所を通じて知事に届け出が必要であると麻薬及び向精神病薬取締法に規定がありますが、覚醒剤については届け出義務の規定はありません。もちろん危険ドラッグもそうです。
通報するか悩ましいところですが、不法行為を疑った場合に告発する事については、守秘義務違反にはならないという判例があります6)。あと告発については刑事訴訟法第二百三十九条に、「何人でも犯罪があると思料するときは、告発をすることができる」とあり、さらに同条文の第2項に「官吏又は公吏は、その職務を行うことにより犯罪があると思料するときは、告発をしなければならない」とあります。公立病院に勤めるお医者さんは告発しなくてはならないかもしれないので注意してください。
最後に
本症例の経過ですが、とりあえずなだめて検査を勧めましたが、検査しようとすると強く拒否します。ただ、何もしなければおとなしくしてくれて、「なんもしなくていいからちょっと休ませてよ」と言います。
まずは警察に協力をお願いしました。警察は過去のいきさつからたまたま患者家族の連絡先を知っていましたが、残念ながら連絡はつきませんでした。仕方がないので、薬物使用の疑いがあるということで警察に身体検査令状を取り寄せていただいている間、救急外来で経過観察を行いました。同意なく入院させる事も出来ませんし・・。バイタルサインの変動や意識状態の変動がないか、声をかけながら警察官付き添いのもとに観察し、令状が届いたころには本人の意識状態も改善してきて、警察官に付き添われて独歩で病院を後にしました。ないとは思いつつ、万一の場合に備えて警察官に急変時の対応はお約束しておきました。
これがパーフェクトな対応かわかりませんし、個々の事例によっても対応は変わってくると思いますが、アルコール中毒ないしは薬物中毒患者さんへの対応については、これを機に各施設で確認していただければと思います。
なお臨床救急医学会では、アルコールや薬物依存患者、昏迷状態の患者やトラブルを起こす患者への対応を学ぶPEECコース(Psychiatric Evaluation in Emergency Care)を開いており、ガイドブックを販売しています。ぜひ眼を通して参加を検討いただければと思います。そして、2ヶ月後に迫った第11回EMAmeetingのテーマは「ERにおけるトラブル対応」です。こちらでも、こういったややこしい患者さんの対応について皆さんと勉強できると思います。ぜひご参加下さい!!!
まとめ
①危険ドラッグのトキシドロームは大麻やPCP、AMPに準ずる
②緊急で救命処置が必要な場合を除き、患者が拒否する時の強制的な治療介入や検査は避けて頑張って説得する必要がある
③説得が通じない時、緊急時は強制介入を考慮する
④警察官も味方につけて患者さんの健康を守りましょう
参考資料
1)厚生労働省ホームページ
2)鈴木仁. 東京都における違法ドラッグの分析. Ann. Rep. Tokyo Metr. Inst. Pub. Health,64, 11-30, 2013
3)東京地方裁判所 平成16年(ワ)第4384号 損害賠償請求事件 平成18年10月18日判決
4)札幌地方裁判所 平成10年(ワ)第2720号 損害賠償請求本訴事件 平成13年4月19日判決
5)Chow GV1, Czarny MJ, Hughes MT, Carrese JA. CURVES: a mnemonic for determining medical decision-making capacity and providing emergency treatment in the acute setting. Chest. 2010 Feb;137(2):421-7.
6)最高裁判所 平成17年(あ)第202号覚せい剤取締法違反被告事件 平成17年7月19日判決