EMA症例39:4月症例解説
みなさんのレスポンス(計74名の回答をいただきました)
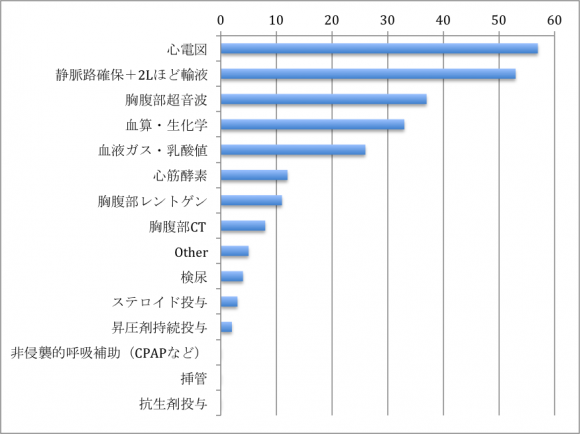
問1)この時点でどのような対応・検査をしますか?(3つまで選んでください)
バイタルで低血圧なのに頻脈じゃないことに気づいたのでしょうか、心電図をまず行うと答えた方が多かったのは納得です。低血圧に対して輸液で反応を見るのは定石ですね。また、超音波は多くの情報を早く得られるため、行う方が多かったのでしょう。
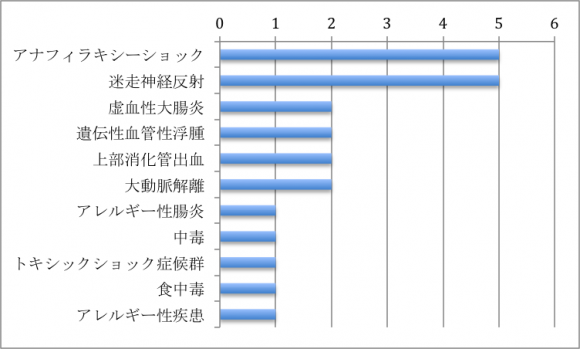
問2)この時点で何を最も疑いますか?
奥さんの発言を真に受けるか否かは人それぞれでしょうけど、私は真に受けてアナフィラキシーとして治療しました。この発言がなかったら、この症例はかなり難しかったでしょう。低血圧・徐脈傾向のバイタルから迷走神経反射とお答えになったことも多かったと推測されます。
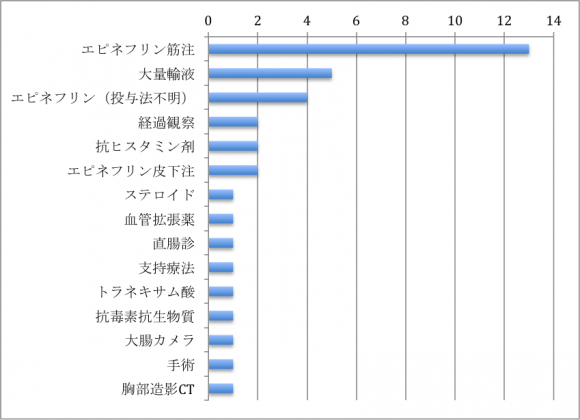
問3)この患者さんをどのように治療しますか?
アナフィラキシーと診断された方の治療はさほど悩むことはないと思いますが、投与法に関しては少々ばらつきがあったようです。これについては解説を参照していただけたらと思います。
解説:アナフィラキシーを見逃していませんか?
目標
◯アナフィラキシーの診断ができる
◯アナフィラキシーの治療ができる
案外知られていないアナフィラキシーの診断基準
アナフィラキシーの診断なんて簡単。蕁麻疹が出ていて、呼吸器症状や血圧低下があれば確定!なんて早合点するのはまだまだ○Xが青い医師のやることですね。アナフィラキシーは頻繁に見逃されている疾患であり、治療も特殊なのでその診断基準は医者として知っていたいものです。ここで診断基準をきちんとおさらいしておきましょう1。
アナフィラキシー診断基準1
アナフィラキシーの診断をまとめますと、
上記の3つのうちどれかを満たせばアナフィラキシーと診断されます。
こうして診断基準を振り返ると2と3は皮膚・粘膜症状がなくてもアナフィラキシーと診断されるのですね。したがって蕁麻疹がないからアナフィラキシーじゃないと決して言えないことが分かります。
また、アナフィラキシー=ショックという考え方は捨てましょう。ショック症状を呈しているアナフィラキシーがアナフィラキシーショックであり、診断基準を見ても分かるようにアナフィラキシーの診断にショック症状が必要という訳ではありません。
今回の症例では、2)の診断基準によりアナフィラキシーと診断しました(可能性が高い原因物質暴露+消化器症状+低血圧)。また、今回の症例は奥さんの助言がなかったらかなりの難易度の高い症例でした。アナフィラキシーの原因物質は何でもあり得る、もしくは特定されない場合もあることは覚えておきたいものです。
とにかくエピネフリン筋注:アナフィラキシーの治療
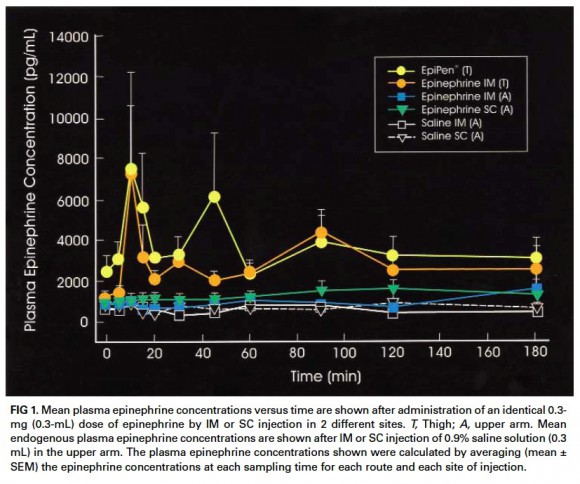
では治療に移りましょう。診断が確定したら治療は簡単です。エピネフリン(0.01mg/kg、最大0.5mg)を大腿外側に筋注します(図参照;大腿部が圧倒的に効きが良い!)2。反応が乏しいときは5−10分後に数回繰り返しましょう。それでも、症状が改善しない場合はエピネフリン持続(1−20μg/分)に移ります。また、βブロッカーを服用している患者さんでエピネフリンが効きにくい場合には、グルカゴンが用いられる場合もあります3。
エピネフリン投与法による血中濃度の違い2
結局、治療で一番問題となるのは
1)アナフィラキシーであることに気づかないこと
2)単なる蕁麻疹と診断、もしくはエピネフリンを恐れて(心疾患持ちでも禁忌じゃない!)エピネフリンを用いないことです。
「エピネフリン=昇圧剤」という考え方を捨て、「エピネフリン=アナフィラキシーの拮抗薬」として考えるべきであり、ショック症状がなくとも用いるべきなのです。
アナフィラキシーの治療に頻繁に用いられる抗ヒスタミン剤やステロイドの効果はいかがなものなのでしょうか?結論から言いますと、アナフィラキシーの急性期治療や誰もが恐れるbiphasic reactionの予防に関して、エビデンスがないとCochrane reviewにて結論づけられています4、5。したがってこれらを用いることは医療者の自由でしょうけど、あまり効果を期待できないかもしれません。正直、ステロイドや抗ヒスタミン剤などに細かくこだわるくらいなら、急性期治療にエピネフリンをしっかりと用いた方が賢明なのでしょうね。
最後にアナフィラキシーで受診した患者さんをどれほど経過観察しないといけないか?これに関してははっきりと結論は出ていません6。biphasic reactionが起こらないかを確認したいのが経過観察の主な理由でしょうけど、biphasic reactionは72時間後まで起こりうるとも言われています。
これはあくまで個人的な方針ですけど、1)低血圧、2)強い呼吸器症状、3)エピネフリン筋注を何回も必要な場合は入院させて経過観察するようにしています。
また、帰宅させる場合は、エピペンの処方を強く考慮し、最寄りの薬局と調整しましょう。フォローは多くの場合、皮膚科になるかと思いますけど、アレルギー科があれば理想ですね。
今回の症例患者さんも1泊経過観察入院となり、持ちきれないほどのエピペンを持って翌日無事退院できました。
Pearls
皮膚症状や低血圧がないという理由でアナフィラキシーを除外しないこと
治療はエピ、エピ、エピ(筋注箇所は大腿外側、心疾患持ちでも使用!)
アナフィラキシーにおいてステロイド・抗ヒスタミン剤の効果は???
症状が強いアナフィラキシー患者さんは経過観察入院を考慮
参考文献)
1. Second symposium on the definition and management of anaphylaxis: summary report – Second National Institute of Allergy and Infectious Disease/Food Allergy and Anaphylaxis Network symposium.J Allergy Clin Immunol 2006, 117:391-7
2. Simons FER, et al. Epinephrine absorption in adults: intramuscular versus subcutaneous injection. J Allergy Clin Immunol 2001; 108(5):871-873
3. Thomas M, Glucagon infusion in refractory anaphylactic shock in patients on beta-blockers. Emerg Med J. Apr 2005; 22(4): 272–273
4. http://summaries.cochrane.org/CD006160/h1-antihistamines-for-the-emergency-treatment-of-anaphylaxis
5. http://summaries.cochrane.org/CD007596/glucocorticoids-for-the-treatment-of-anaphylaxis-_
6. Lieberman P, Biphasic anaphylactic reaction. Ann Allergy Asthma Immunol. 2005 Sep;95(3):217-26