EMA症例38:3月症例解説
たくさんの回答ありがとうございました。
今回の症例の診断名は播種性(侵襲性)髄膜炎菌感染症です。
学習目標は以下となっています。
○発熱+消退しない発疹を診たら播種性髄膜炎菌感染症を鑑別に挙げる
○発熱+発疹の鑑別
○診断後には予防内服と届出が必要
症例では実際には翌日から血液培養にて髄膜炎菌が分離され、写真にあった紫斑が出現し診断となりました。その後紫斑は残るものの計11日間で抗生剤終了とし帰宅、外来フォローとなりました。さて今回の回答結果は以下になります。
問1
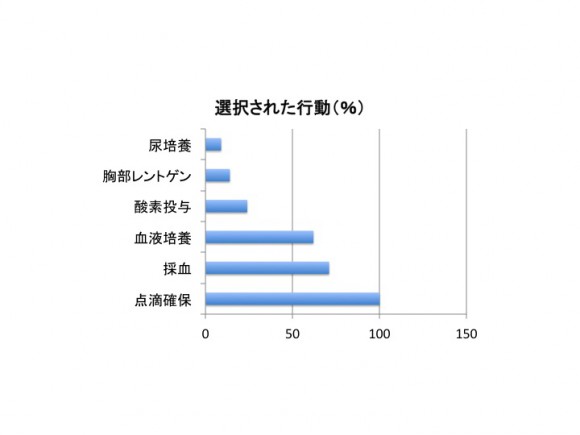
その他心電図、エコー、抗生剤、挿管などが選ばれました。
問2
髄膜炎菌感染症、肺炎球菌敗血症、肺炎球菌肺炎、感染性心内膜炎、壊死性筋膜炎、蜂窩織炎、電撃性紫斑病、TSSなどが挙げられました。
播種性髄膜炎菌感染症について
◯疫学
髄膜炎菌というと髄膜炎しか起こさない印象がありますが髄膜炎の他に忘れてはいけないのが播種性髄膜炎菌感染症です。
播種性髄膜炎菌感染症は急激に進行する重症敗血症の1つ(1で、髄膜炎よりも死亡率が高いとされています(26.7%vs 6.7%)(2。
髄膜炎菌感染症の患者は世界で年間30万人を超え、3万人の死亡が認められています。発生率が高い「髄膜炎ベルト」と称されるアフリカのサハラ砂漠の南端地域のみならず、米国、英国を始めとする先進国の間でも年間1000名以上の発生を認めています。日本国内では2012年度までは髄膜炎菌性髄膜炎のみ全数把握の5類感染症としての届出義務があり年間10例ほど発生しており、播種性髄膜炎菌感染症については報告義務がありませんでした(3。しかし2013年からは「髄膜炎菌性髄膜炎」が「侵襲性髄膜炎菌感染症」として変更され髄膜炎菌が血液培養から分離された場合にも届出することになり2013年4月から11月だけで18例(髄液から2例、血液から13例、双方から3例分離)もの報告がされています(4。
◯症状
髄膜炎菌感染症の症状としては以下が認められます(5。
発熱(92−93%)、頭痛(45−81%)、悪心・嘔吐(53−77%)、発疹(45−78%)、項部硬直(35−71%)、下肢痛(37−65%)、意識障害(27−45%)、光線過敏症(28−30%)、異常な皮膚色(19%)。
症状からもこのように非典型的な症状が多く診断が難しい疾患です。早期診断のための臨床的特徴を調べている小児の髄膜炎菌感染症の文献では下肢痛、四肢冷感、異常皮膚色が典型的な発疹や髄膜症、意識障害に先行して出現することがあるとしていますが感度や特異度ははっきりとしていません(6。
発疹では点状出血はより特異的な所見と言われていますが、45−65%(7,8にしか認められないと言われています。紫斑や斑状出血をみとめることもあります。大事なのは押しても消退しない発疹、発熱患者を診た時に播種性髄膜炎菌感染症を必ず鑑別に挙げることです。時々前駆症状として咳、頭痛、咽頭痛、悪心嘔吐が短期間認められることがあり、日常臨床でも消退しない発疹の有無を常に確認する事が早期発見に繋がるかもしれません。また稀に肺炎球菌敗血症でも同様の皮疹が出現する事がありますが(素晴らしいことに今回の質問2でも同様の回答がありました!)、頻度が多いのは髄膜炎菌感染症です(9。参考として発熱+発疹の7つの重要の疾患としては「SMARTTT(10」の語呂があります。
発熱+発疹 SMARTTT
Sepsis:敗血症
Meningococcemia:髄膜炎菌血症
Acute endocarditis:急性心内膜炎
Rockey Moutain spotted fever:ロッキー山紅斑熱
Toxic erythemas:中毒性紅斑(TSS、SSSS、猩紅熱、猩紅熱様皮疹)
Toxic epidermal necrolysis:中毒性表皮壊死症
Travel-related infections:海外渡航に伴う感染症(特に出血熱)
◯培養検査
髄膜炎菌の各種培養検査の感度(%)は以下のとおりです(6。
血液培養 皮膚培養 髄液培養 髄液スメア 皮膚スメア
敗血症 93 34−47 59 N/A 80
髄膜炎 57 94 89
◯治療
播種性髄膜炎菌感染症はその重症度の高さから疑いがある時点から早期抗生剤投与が推奨されており、発症1時間以内の抗生剤投与が推奨されます(11。しかしとある症例シリーズでは診断の困難さ故か1時間以内に抗生剤が投与された群は15%に留まるともいわれます(12。抗生剤はPCGの効果が高いとされてきましたが耐性菌の問題で最近では第三セフェムを第一選択される事が多いです。
◯予防内服について
播種性髄膜炎菌感染症は飛沫感染を起こすとされます。その致命率の高さ故、発症7日前以内に患者の口腔分泌物に直接暴露した人(患者の家族、保育園児の場合には保育園職員、キス、人工呼吸、気管内挿管、気管内チューブの管理など)は予防投薬が推奨されています(13。抗生剤はリファンピシン、シプロフロキサシンまたはセフトリアキソンが用いられ、患者確認24時間以内の予防投薬が推奨されています。宮崎県でも2011年に高校生の学生寮で認められ確定例4名、疑い例1名と集団発生が起こりました(14。
Take Home Message
○ 髄膜炎菌感染症は致命的な病気だが診断が非常に難しい
○ 発熱+消退しない発疹を診た時は播種性髄膜炎菌感染症を常に鑑別に挙げる
1 McKinnon HD Jr. et al; Evaluating the Febrile Patient with a Rash. Am Fam Physician. 2000 Aug 5;62(4):804-16
2 Tetsuya Horino et al; Meningococcemia without meningitis in Japan. Inter Med 2008;47:1543-1547
3 高橋英之、その他; 2005~2012年までの髄膜炎菌性髄膜炎の起炎菌の血清学的および分子疫学的解析 IASR Decem 2013; 34:363-364
4 侵襲性髄膜炎菌感染症 2005年~2013年10月 IASR Decem 2013; 34:361-362
5 Paul A. Campsall et al; Severe Meningococcal Infection. Crit Care Clin. 7-1 2013;29(3):393-409
6 Thompson M. J. et al; Clinical recognition of meningococcal disease in children and adolescents. Lancet 2006;367:397-403
7 Hecckenberg S.G et al; Clinical features, outcome, and meningococcal genotype in 258 adults with meningococcal meningitis: a prospective cohort study. Medicine 2008;87:185-192
8 Greeff S. C. et al; Pre-admission clinical course of meningococcal disease and opportunities for the earlier start of appropriate intervention: a prospective epidemiological study on 752 patients in the Netherlands 2003-2005. Eur J Clin Microbiol Infect Dis 2008;27:985-992
9 Sanjay Saint et al; Saint-Frances guide to inpatient medicine. 2nd.
10 Betrosian AP et al; Purpura fulminans in sepsis. Am J Med Sci. 2006;332:339-345
11 Kumar A. et al; Duration of hypotension before initiation of effective antimicrobial therapy is the critical determinant of survival in human septic shock. Crit Care Med 2006;34:1589-1596
12 Wood A.L. et al; How long is too long? Determining the early management of meningococcal disease in Birmingham. Public Health 1996;110:237-239
13 Prevention and Control of Meningococcal Disease. CDC MMWR. March-24, 2013;62(RR-2)
14 関谷紀貴、その他; 宮崎県における髄膜炎菌感染症集団発生事例IASR Nov 2011;32:298-299