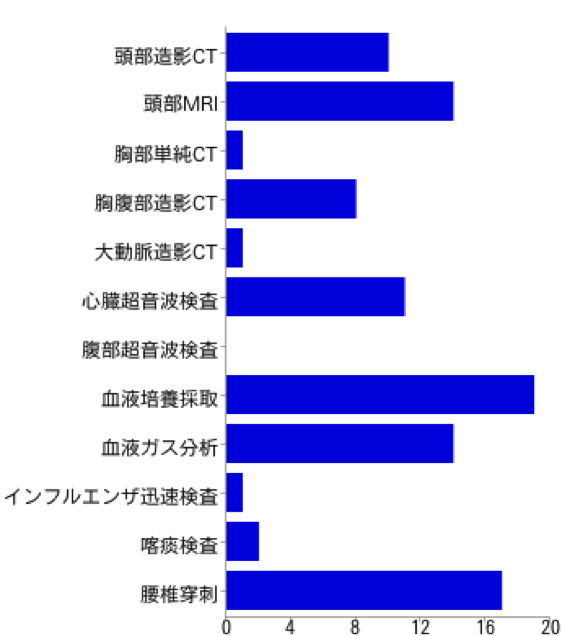
EMA症例37:2月症例解説
Q1の回答集:脳出血、脳挫傷、SAH、脳膿瘍、ロックドイン症候群、一酸化炭素中毒、IE、頭蓋癆、PCP(フェンシクリジン)中毒、薬物中毒、脳幹梗塞
*頭蓋内病変を挙げる方が目立っていました。
Q2.回答:
今回の症例まずは結果からお伝えしましょう。 ERで項部硬直を確認し即座に腰椎穿刺を行いました。その際の髄液外観写真です。
ちょっと分かりにくいですが実際には明らかに淡黄色でした。すぐに血液培養、髄液培養など検査を追加し治療開始としました。
髄液検査
細胞数 12,696 /3/μ
有核細胞数 12,448 /3/μ
赤血球数 248 /3/μ
蛋白定量 372 mg/dL
糖定量 20 mg/dL
髄液迅速検査
Hib (-)
B群溶連菌 (-)
肺炎球菌 (+)
A群髄膜炎菌 (-)
Y/W135髄膜炎菌 (-)
B群髄膜炎菌 (-)
C群髄膜炎菌 (-)
髄液培養:Streptcoccus pneumoniae
血液培養:Streptcoccus pneumoniae ¼本で陽性
最終診断は細菌性髄膜炎で起炎菌はStreptcoccus pneumoniaeと考えられました。 細菌性髄膜炎をまだ直接診たことがない研修医の先生がたも多い(米国では年間2.5/10万人程度)かと思い、今回の出題とさせていただきましたが、本症例はいろいろとピットフォールが含まれており学習ポイントを解説していきたいと思います。 意識障害で病歴聴取も不足しがち、丸一日目撃もないという情報の限られた症例ですが、当初の救急隊からの触れ込みは現場に残された薬剤の空の数からOD(over dose:急性薬物中毒)でした。しかし、中身を確認してみると意識障害を起こしそうな薬剤は含まれておらず、空きの量も中毒量には至りません。ひょっとすると現場には他の薬剤もあったのかもしれませんが、一旦ODからは引いたほうが良さそうです。
チェック・ザ・バイタルサイン
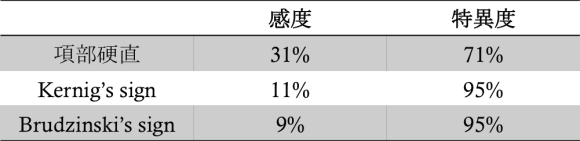
バイタルサインを見てみるとBT 36.4℃ですから見かけ上発熱はありません。BP 191/119mmHgは年齢からしてもかなり高値で、 HR 115/min, RR 20/minからはSIRSの2項目(HR≧100/min, RR≧20/min)を満たしています。少なくともこの人には何かが起こっている!?と予期せねばならないバイタルサインです。内服にNSAIDが含まれていたことを考慮すると熱はマスクされている可能性もあります。髄膜炎の有名なTriasは発熱、項部硬直、意識障害ですが、これらが揃うのは44%と言われており全員にあるわけではありません。発熱だけで見ると77~97%とデータによりかなりバラつきがあります。熱がないから…と思っていると判断に迷うわけです
脳出血と意識障害
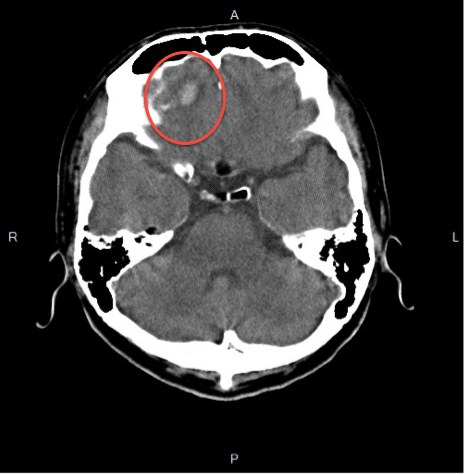
頭部CTを撮影すると右前頭葉に出血を示すHAD(High Density Area)とその周囲にLDA(Low Density Area)が認められます。意識障害の原因はこれだったのか、と思いたいところですが出血の場所は前頭葉です。脳出血の好発部位とは言いがたい場所にあります。こういう場合も「必ずケガをした理由を聞くべし」(by研修医当直御法度)の逆で、好発部位でない脳出血を見たら外傷やその他の原因かもしれないと思って検索します。髄膜炎→痙攣→頭部外傷という可能性も示唆されます。また髄膜炎では合併症に脳膿瘍を形成しそこから出血ということもあります。後日撮ったMRIでは膿瘍形成は判明しませんでした。
CRPで判断してよい?!
さて、そうこうしているうちに採血結果が返ってきました。注目せざるを得ないのはWBC 15,700 /μL, CRP 44.49 mg/dLと炎症反応高値です。ODを疑ったり脳出血を疑ったりしていた頭がようやく1つの線で繋がります。実際にはここで腰椎穿刺を選択することになったのですがCRP高値で端的に髄膜炎の診断へと走ってよいのでしょうか。CRPと髄膜炎の関係については血清CRP 40㎎/dL以上で細菌性髄膜炎のオッズ比9.9とか、507例の小児の研究で、血清CRPが40㎎/dL以上の場合、急性細菌性髄膜炎である特異度100%(95%CI 97-100)、感度93% (90-96)という後付けのようなデータはあります。実際には項部硬直も認め、意識障害と併せて疑うことになります。
肺炎球菌性髄膜炎
40%で副鼻腔や耳感染が先行すると言われており、またIE(感染性心内膜炎)が先行することもあり心臓超音波で疣贅のチェックも欠かせません。また何らかの免疫抑制が関連することがありHIVやDMの検索も必要となります。後日確認したところ先行する副鼻腔炎があり、また未治療のDMが見つかりました。NSAIDを持っていたのも近医にかかり「頭痛がする、風邪ですかね」と処方されていたようです。
細菌性髄膜炎の初期対応
30分以内に抗菌薬投与!は鉄則ですが、初期対応で投与する抗菌薬は何を選べばよいのでしょう。 今回はStreptcoccus.pということが分かりましたが、迅速検査がない場合は…。そう!グラム染色が役に立ちます。細菌性髄膜炎のグラム染色は感度60%特異度100%(J Clin Microbiol. 1984 Feb;19(2):187-90.)と言われておりグラム染色陽性であればおおよその菌が同定できます。肺炎球菌での髄液グラム染色陽性率は60〜93%(The Lancet, Nov10,2012.)で効果を発揮しそうです。…ということでERで髄液を染めてみました。
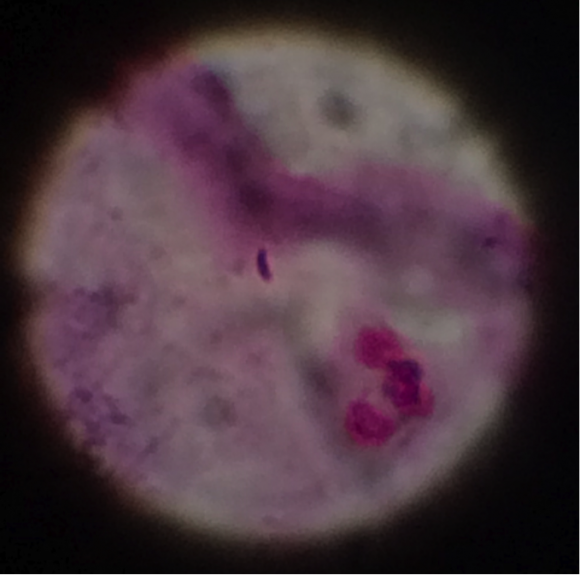
髄液グラム染色像
髄液中に好中球が見えるのはよいとして、なぜかグラム陽性桿菌が見えます。細菌性髄膜炎でグラム陽性桿菌というとListeria monocytogenesです。Listeria monocytogenesといえば1歳以下と50歳以上で考慮する細菌で本症例もその範囲にあります。Listeriaのグラム染色陽性率は30%前後(Clin Microbiol Rev. 1992 Apr;5(2):130-45)と低いのにも関わらず、肺炎球菌が見えずListeriaが見えるという逆転現象が起きてしまいました。双方の可能性があるため、これらの所見を元に抗菌薬はCTRX+VCM+ABPC※を選択しています。抗菌薬の選択については成書をご参照下さい。
※CTRX:セフトリアキソン、VCM:バンコマイシン、ABPC:アンピシリン
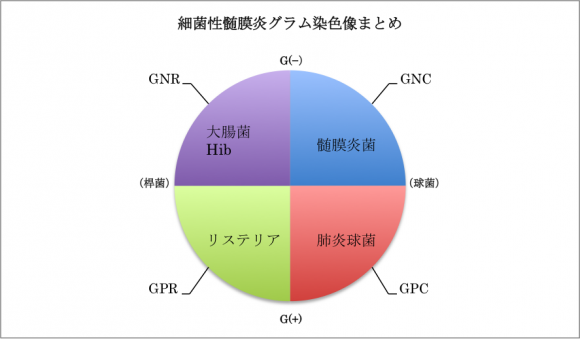
細菌性髄膜炎のグラム染色で想定される主な細菌をまとめました。
※GPC:グラム陽性球菌、GPR:グラム陽性桿菌、GNC:グラム陰性球菌、GNR:グラム陰性桿菌
細菌性髄膜炎の治療のもう1つの焦点は抗菌薬使用前(または同時)のデキサメサゾン投与です。特に肺炎球菌性髄膜炎では死亡率が34%から14%に減少するなど効果を認める報告がありガイドラインでも推奨となっています。成人で10mgを6時間おきに4日間(小児は0.6mg/kg/day静注)投与します。
そういえば本症例は火曜日に来院。男性は火曜日に脳卒中が多いのだそうです。。。(Cerebrovasc Dis. 2007; 24: 328-37.)
ポイントの整理
(1)内服とバイタルサインの関係を念頭に入れよう
(2)好発部位でない脳出血を見たら原因として外傷を忘れなく
(3)細菌性髄膜炎ではグラム染色の特異度が非常に高い
(4)初期治療は早期の抗菌薬とデキサメサゾン投与が予後を改善
参考文献
・Brouwer, M., Thwaites, G., Tunkel, A. & van de Beek, D. Dilemmas in the diagnosis of acute community-acquired bacterial meningitis. Lancet 380, 1684–92 (2012).
・Prof Diederik van de Beek MD,Matthijs C Brouwer MD,Guy E Thwaites MD,Prof Allan R Tunkel MD, Advances in treatment of bacterial meningitis , The Lancet - 10 November 2012 ( Vol. 380, Issue 9854, Pages 1693-1702 )