EMA症例22:11月症例解説
11月症例の解説です。
たくさんの方に回答いただき有難うございました。
質問の回答をまとめます。
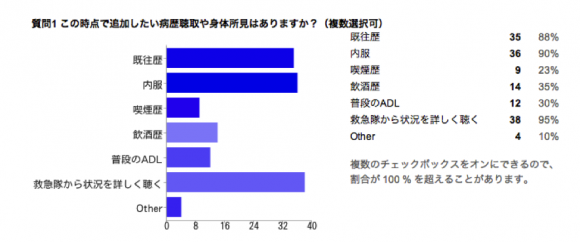
意識障害で搬送された患者へのアプローチです。救急隊からの情報提供を求める人が多かったようです。その他では現場の状況、農薬や薬瓶の有無などを聴く、を挙げた方もありました。
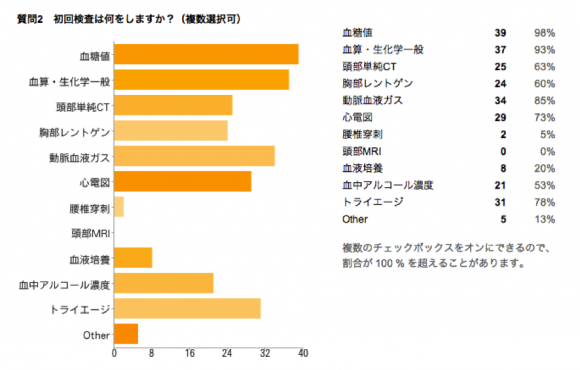
初回検査は鑑別に応じて行います。初回検査でいきなりトライエージまで行う人は少ないかもしれないと思っていましたら78%の人はトライエージを選択しました。保険が通らないのでトライエージは病院の持ち出し(または患者負担)になります。偽陽性偽陰性も多く乱発はできないかなと感じます。その他では肺塞栓症を疑ってか肺動脈造影CTという方もありました。
血液検査では軽度の脱水(BUN/Cre>20)とCK高値を認めるのみでした。CK高値は意識障害を起こし身動きが取れなかった可能性が考えられます。頭部CTやたのみの綱のトライエージも陰性です。酸素化はマスクによる酸素投与でSpO2 100%でしたからこの時点で気管挿管までは行っていません。これまでに得られた情報を整理して問題点を挙げていくと#原因不明の意識障害、#頻脈、#頻呼吸、#低体温、#縮瞳、#唾液著明、#湿性ラ音聴取、#腱反射消失、#自殺企図疑い、#納屋で倒れていたといったところが挙がるでしょうか。現場の詳しい状況を救急隊や現場検証を行った警察にもう一度確認したくなります。その他ではビタミン(チアミン)投与、納屋の探索を家族に依頼、アネキセートの検討があがりました。
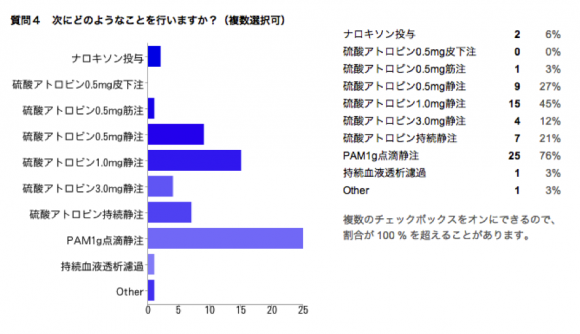
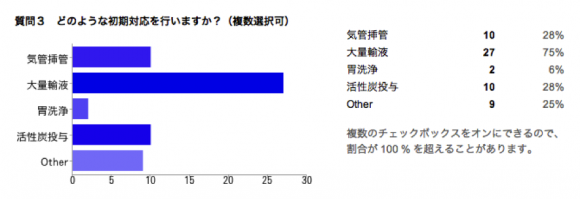
現場では農薬を飲んだ痕跡が発見され、追加検査を行った血清ChE低値により有機リン中毒と診断されました。診断はできても選択肢に困った方も多かったのではないでしょうか。頻脈なのでアトロピン投与を行わないという回答もありました。治療法については後述したいと思います。
この患者は救急外来にて硫酸アトロピン1mg静注を行うと速やかに口腔内唾液貯留が改善し呼吸状態良好となり、瞳孔径の増大と共に意識レベルも上がって来ました。PAMの投与については上級医と相談し比較的軽症と見積もって結局使用されませんでしたが夜間に症状再燃し硫酸アトロピン1mg静注を数回投与。翌日の採血でChEは3 IU/Iまで減少(翌々日には0になりました…)していたため硫酸アトロピン持続静注を行いました。持続静注を行なっている間は状態が落ち着いていたため、ICUから精神科病棟へ転棟し、最終的に硫酸アトロピンを合計600Aほど使用することになりました(病棟Nsからアトロピンのアンプルを毎日大量に折るのに腱鞘炎になるわ!と怒られました)。PAMを使用したほうが良かったのだろうか、重症度の判定法は何かなかったのだろうかと、いろいろと勉強する機会に恵まれた“手痛い(手首も痛い)”症例です。
有機リン中毒
有機リンと一口に言ってもジクロルボス、ダイアジノン、パラチオンメチル、フェニトロチオンなどの化合物があり、農薬に含まれています。日本でスミチオン®は50年以上使用され最も有名な商品名ですが他にも同内容の商品が多数あります。
有機リン中毒患者は救急外来での滞在時間は約3.1時間、60%が女性で最も多い年齢層が15〜24歳とされています。経口摂取による中毒が86.5%を占め、自殺企図による中毒が75.9%と言われています。治療は難しく致死率15%と言われ農村国家のアジアの僻地に行くと致死率は30%にも上ると言われています。
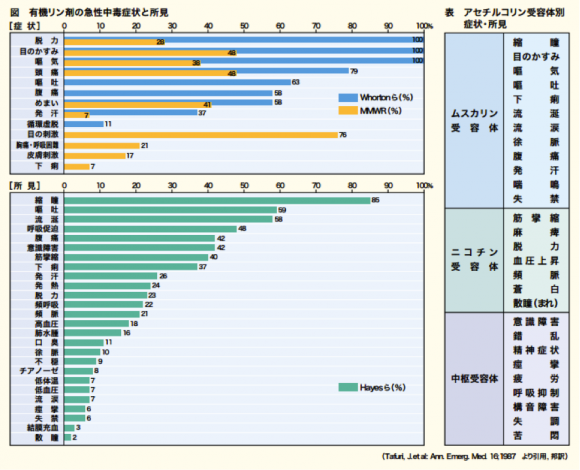
有機リンはアセチルコリンエステラーゼを阻害し血中はアセチルコリンだらけとなってしまい、この過剰なアセチルコリンによって副交感神経のムスカリン・アセチルコリン受容体は過剰刺激となり、いわゆるSLUDGE・BAM症候群となります。
<SLUDGE・BAM症候群>
Salivation – 唾液分泌, Lacrimation – 流涙, Urination – 失禁, Defecation – 失便, GI upset – 胃腸障害, Emesis – 嘔吐, Bronchorrhea – 気管支漏, Bradycardia – 徐脈, Abdominal pain – 腹痛, Miosis – 縮瞳, Musclefasciculation – 筋痙攣
全身から水分がダダ漏れになってしまう状態をイメージできると思います。教科書的にはこのような症状が記載されていますが、実際の症例では徐脈ではなく頻脈であったり、縮瞳ではなく散瞳している症例も報告があります。
これは有機リンの量が多く(=アセチルコリンの量が多く)、ムスカリン・アセチルコリン受容体より高次のニコチン受容体が刺激されることで交感神経症状が出ると説明されています。したがって交感神経症状の混在あるいは表在は、より重症であると考えられます。
また、有機リンは脂肪に蓄積され症状の回復期に突然呼吸不全となったり不整脈で死亡することがあり、その他の四肢の知覚異常、運動麻痺、運動失調、錐体外路症状などとともに中間症候群と言われます。死亡例では突然の心停止が45%、呼吸不全が25%、敗血症性ショックが25%、中枢神経抑制によるものが5%となっています。
診断
診断は現場の状況、臨床症状、AchE低下で行います。ここで注意が必要なのは一般検査であるChEではなくAchEであることです。有機リン中毒ではChEも低下するのですが、実際に低下しているのはアセチルコリンエステラーゼですからAchEを測定せよというわけです。しかしAchEはほとんどの病院では外注検査になり結果が分かるのに時間がかかり実践的ではありません。ただ、AchEが10%以下の場合は大幅な筋力低下となるため、より高容量の硫酸アトロピンが必要な重症度の指標となっています。AchEが測定できない場合に予後を予測する因子としては取り込まれた有機リンの量、意識障害の持続時間、WBCの上昇が挙げられています。
治療
治療は拮抗薬である硫酸アトロピン、輸液、PAMを使用します。胃洗浄・活性炭投与が有効であるというEvidenceはなく、血液濾過透析もハッキリとした効果は確認されていません。硫酸アトロピンは日本の添付文書などを読むと0.5mgを皮下注射や筋注と記述されていますが、海外の教科書や文献では1〜3mgを静注とあります。投与量は瞳孔径やバイタルサインの正常化などを指標にするという記載もありますが、有機リン中毒の急性期の死亡原因はBronchorrheaによる分泌物過多での気道閉塞(溺死)ですので、気道分泌物の量が安定するまでというのが重要です。
PAMは24−36時間以内に2g(教科書には1~2gとありますが)を20分から30分かけて静注したあと0.5~1g/hで点滴します。死亡率減少、肺炎の発症率低下、人工呼吸器装着期間の短縮の効果がRCTで確認されています。しかしヨウ素化合物であるため長期間使用すると甲状腺中毒症の可能性があることが指摘されています。WHOでは硫酸アトロピンの必要な全ての患者にPAM投与を推奨しています。
その他の治療法(マグネシウム、腸洗浄)は現時点ではControversialとなっています。
医療者の二次被害については先天性コリンエステラーゼ欠損症の医療者が中毒症状を呈した報告がありますが、ほとんどはあっても軽症です。二次汚染対策、事後対策については検討が必要と思われます。
中国製の餃子に有機リンが混入していたという事件もありました。どこのホームセンターでも手に入り、自殺目的で使用する人もあるため、田舎だけに存在する疾患ではないということを肝に銘じておきたいと思います。
まとめ
・ 症状で徐脈や縮瞳があれば有機リン中毒の可能性は高まるが、ないことが除外する根拠にはならない
・ 急性期の治療目標は気管分泌物の減少で散瞳や筋力の回復ではない
・ マネジメントには二次汚染対策や事後対策など前方・後方も含まれる
<参考文献>
・ M Edselston, et al; Management of acute organophosphorus pesticide poisoning, Lancet, 597 – 607, 16 February 2008
・ 病態を解く 有機リン中毒,相馬一亥著,エーザイ
・ Acute organophosphate poisoning in university hospital emergency room patients. – Yurumez Y – Intern Med – 01-JAN-2007; 46(13): 965-9
・ Prognostic factors of organophosphate poisoning between the death and survival groups. – Lin TJ – Kaohsiung J Med Sci – 01-APR-2007; 23(4): 176-82
・ Qiu HM; Meta-analysis of the effectiveness of plasma exchange in treatment of severe and acute organophosphate poisoning.01 Oct 2011;29(10):779-81
・ 有機リン中毒治療による医療者二次被害の事例,吉原克則,他 日救急医会誌 2009;20:3-8