EMA症例169:7月解説
2025年7 月症例にご参加いただきました皆様、誠にありがとうございます。8月17 日時点で質問に回答をいただいた方は 169名いらっしゃいました。皆様の回答の集計結果を紹介します。
質問1:事前情報からどんな疾患を疑いますか?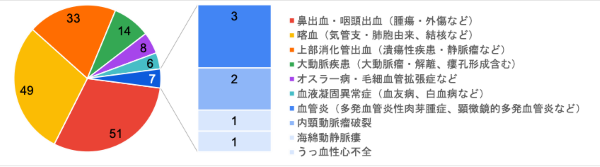
最初の時点では、鼻出血や咽頭出血など声帯上の問題と下気道由来の喀血とが概ね同数であり、上部消化管出血・大動脈疾患の順に続きました 。
質問2:現時点で、最も疑う疾患は何ですか?また最も除外したい疾患は何ですか?
1 最も疑う疾患は何ですか?
| 大分類 | 小分類 | 件数 |
| 下気道由来(n=140) | 肺胞出血 | 36 |
| 肺癌 | 25 | |
| 肺結核 | 18 | |
| 大動脈疾患(大動脈瘤・解離、瘻孔形成含む) | 14 | |
| 肺炎・気管支炎 | 11 | |
| 喀血(特発性、ないし、病因特定なし) | 8 | |
| 血管炎(多発血管炎性肉芽腫症、顕微鏡的多発血管炎など) | 6 | |
| 肺動静脈瘻・奇形 | 6 | |
| 気管支拡張症 | 5 | |
| 肺アスペルギルス症 | 3 | |
| 気管支動脈瘤・損傷 | 2 | |
| 肺NTM症 | 1 | |
| 肺分画症 | 1 | |
| 肺気胸 | 1 | |
| 無気肺 | 1 | |
| 肺塞栓症 | 1 | |
| うっ血性心不全 | 1 | |
| 上気道由来(n=21) | 鼻出血・咽頭出血 | 17 |
| 胸郭外末梢動脈瘤・奇形 | 4 | |
| 消化管出血(n=3) | 上部消化管出血 | 3 |
| 複合要因(n=3) | オスラー病 | 3 |
多くの方が喀血を疑っておりましたが、想定する原疾患は様々でした。
大変興味深い事にオスラー病(遺伝性出血性末梢血管拡張症)と言う回答が3例ありました。毛細血管拡張により反復する鼻出血を生じることが特徴的であり、様々な臓器に動静脈奇形を生じることから様々な症状を呈し得る常染色体優性遺伝の疾患とされています。肺動静脈瘻はオスラー病の患者の15〜30%に生じる頻度の多い疾患であり、喀血や鼻出血の症例を見たら家族歴や特徴的な理学所見が無いかを把握する必要があります。素晴らしい視点だと思います。
2 最も除外したい疾患は何ですか?
| 大分類 | 小分類 | 件数 |
| 下気道由来(n=126) | 肺結核 | 54 |
| 急性大動脈解離 | 23 | |
| 胸部大動脈瘤(切迫)破裂 | 13 | |
| 大動脈(瘤)−気管・気管支瘻 | 13 | |
| 肺癌 | 6 | |
| 胸腔内動脈瘤・動静脈瘻破裂(肺動脈・気管支動脈) | 6 | |
| 肺胞出血 | 4 | |
| 肺血栓塞栓症 | 2 | |
| 肺膿瘍 | 1 | |
| 感染性大動脈瘤 | 1 | |
| うっ血性心不全 | 1 | |
| 多発血管炎性肉芽腫症 | 1 | |
| その他喀血(詳細不明) | 1 | |
| 上気道由来(n=2) | 鼻出血 | 2 |
| 上部消化管出血(n=26) | 上部消化管出血(潰瘍性疾患・非静脈瘤) | 10 |
| 食道静脈瘤破裂 | 9 | |
| 特発性食道破裂 | 4 | |
| 大動脈(瘤)−食道瘻 | 3 | |
| その他(n=12) | 脳動脈瘤破裂・脳出血 | 3 |
| 血小板減少・凝固障害・白血病 | 3 | |
| 胸郭外末梢動脈瘤・奇形 | 1 | |
| 肝硬変 | 1 | |
| 心臓破裂 | 1 | |
| クリミアコンゴ出血熱 | 1 | |
| その他動脈性出血(詳細不明) | 1 | |
| その他動脈瘤破裂(詳細不明) | 1 |
除外するべき疾患としては、重症度の高い疾患のみならず特別な感染対策が必要な疾患が挙げられていました。また、やはり大動脈疾患や血管疾患など迅速に外科的治療を行うべき疾患が挙げられていました。
質問3は理学所見まで取り終えたところで、何をするか?と言う設問でした。
質問3:次のアクションは何をしますか?(複数選択可)
| 質問3 | 件数 |
| 単純+造影CT(胸腹部+副鼻腔) | 139 |
| 確実な気道確保(経口 or 経鼻気管挿管・ラリンゲアルマスク含む) | 112 |
| 観血的動脈圧モニタリング(CAシースを含む) | 50 |
| 気管支ファイバー | 32 |
| 中心静脈路確保(CVシース含む) | 24 |
| 喉頭ファイバー | 15 |
| 単純CT(胸腹部+副鼻腔) | 12 |
| 降圧薬投与 | 1 |
| 静脈路確保追加、抗生剤・ステロイド・PPI投与 | 1 |
| 麻酔科へDAM症例として応援要請 | 1 |
多くの方が造影CTや確実な気道確保を選択されていました。活動性出血の評価や出血源が血管疾患でないか、血管内治療の適応があるかなどを評価する意味で、造影CTは有用であろうと思います。また、出血源がどこであれ、気道や呼吸を脅かし得るような出血であれば確実な気道確保は有効でしょう。
質問4は造影CT撮影後に呼吸不全が増悪し、補助換気をしたところで何をするか?と言う設問でした。
質問4:次のアクションはどうしますか? (複数選択可)
| 大分類 | 小分類 | 件数 |
|
気道管理(n=66) |
自力で確実な気道確保(経口 or 経鼻気管挿管・ラリンゲアルマスク含む) | 39 |
| 自力で分離肺換気(片肺挿管、気管支ブロッカー、ダブルルーメンチューブ) | 21 | |
| 麻酔科コール(ダブルルーメンチューブでの挿管依頼など) | 27 | |
|
止血術(n=44) |
自力でBAE | 1 |
| 放射線科コール(TAE依頼など) | 35 | |
| 呼吸器外科コール(肺切除依頼など) | 8 | |
| ECMO(n=24) | 自力でVA-ECMO/VV-ECMO | 7 |
| 循環器内科コール(VA-ECMO依頼など) | 17 | |
| 気管支鏡(n=14) | 自力で気管支鏡検査 | 2 |
| 呼吸器内科コール(気管支鏡検査依頼など) | 12 | |
|
その他(n=36) |
中心静脈路確保(CVシース含む) | 11 |
| 観血的動脈圧モニタリング(CAシースを含む) | 25 |
気道確保・分離肺換気については自力で対応する方が多かったようです。一方、止血術は各専門科へお願いする傾向が見られました。また呼吸不全を制御できない場合、ECMOを選択するとの意見が見られました。
質問5は経口気管挿管を終えた後に何をするか?と言う設問でした。
質問5:次のアクションはどうしますか?
| 大分類 | 小分類 | 件数 |
| 気道管理(n=248) | 自力で分離肺換気(片肺挿管、気管支ブロッカー、ダブルルーメンチューブ) | 126 |
| 自力で確実な気道確保(経口 or 経鼻気管挿管・ラリンゲアルマスク含む) | 66 | |
| 麻酔科コール(ダブルルーメンチューブでの挿管依頼など) | 56 | |
| 止血術(n=89) | 放射線科コール(TAE依頼など) | 68 |
| 呼吸器外科コール(肺切除依頼など) | 19 | |
| 心臓外科コール | 2 | |
| ECMO(n=50) | 自力でVA-ECMO/VV-ECMO | 32 |
| 循環器内科コール(VA-ECMO依頼など) | 18 | |
| 気管支鏡(n=69) | 自力で気管支鏡検査 | 41 |
| 呼吸器内科コール(気管支鏡検査依頼など) | 28 | |
| 人員確保(n=171) | 院内急変コールで人を集める | 97 |
| さっき呼んでいなかった専門家をコール | 72 | |
| ICUへ連絡 | 1 | |
| 救急科コール | 1 | |
| その他(n=87) | 中心静脈路確保(CVシース含む) | 34 |
| 観血的動脈圧モニタリング(CAシースを含む) | 51 | |
| トラネキサム酸投与 | 1 | |
| ROTEM評価 | 1 |
やっとの思いで挿管したにも関わらず、チューブが閉塞する、もしくは、呼吸状態が改善しないと言うのは大変辛いものですが、項垂れている暇はありません。ここでは、下気道からの出血そのものを対処するか、ECMOによって自己肺に依らない酸素化の改善を測る必要があると判断されたようです。
質問6:あなたの属性は?
| 質問6 | 件数 |
| 専攻医:救急科 | 46 |
| 救急科専門医 | 39 |
| 内科/総合診療科医 | 25 |
| 専攻医:救急科以外 | 23 |
| 初期研修医 | 16 |
| 集中治療医 | 9 |
| 医学生 | 2 |
| その他 | 9 |
1 喀血は致死的な症候である
患者さんが「血を吐いた!」と言って受診した場合、一般的に吐血と考えて、上部消化管出血を疑うことが多いでしょう。しかしながら、実際に問診してみると「吐く」と言う表現の中に「咳をしたら痰に血が混じった」など、こちらが「吐血」と思わない症候も含まれて来ることに気付くでしょう。中には、鼻出血や咽頭出血の吸い込みから生じたもので悩むこともあるでしょう。
2024年11月に本邦初の「喀血診療指針」が発表されたことは、記憶に新しいことでしょう。勿論、我らのバイブル「救急診療指針」にも記載があり、これらをまとめると「喀血とは下気道及び肺実質からの出血であり、喀出された血液量で重症度を分類するのは難しく、むしろ、呼吸・循環の障害などから致死的な経過を辿り得る『生命に危険のある喀血』を見抜くことが重要」と言えるでしょう1)。尚、喀血診療指針では外来で経過観察可能なものを「軽症」とし、絶対に入院・出血制御が必要なものを「重症」として分類しようとする試みが見受けられます2)。
救急外来に立つ全ての者が肝に銘じなければならないことは「喀血は致死的な徴候」と言う認識です。気道そのものの出血であり、喀血量が少なかったとしても窒息する可能性があります。もし酸素需要があれば、その時点で最重症として扱う必要があり、仮に少量酸素投与であっても診療のギアを上げる必要があります。
2 喀血の初期対応、何をどうする?
喀血の急性死亡のほとんどが窒息であると言われ、その意味で、確実な気道確保は必要不可欠な手技と言えます。しかしながら、出血源が下気道にあることから、気管挿管を確実に行ったとしても安定化を得られない可能性が高く、分離肺換気を迅速に行うことが必要です。そして、急激に悪化し、窒息を速やかに解除できない症例では直ちにECMOを導入して中枢神経保護を図ることが必要となることもあります。この場合、即死する可能性が高い症候ですので、VA-ECMOが選択されることが多いものと思われます。可能であれば、これらの治療戦略を含めて、各施設で対応についての取り決めを行っても良いかも知れません。
(1) 迅速な気道確保のために「外科的気道確保」も躊躇わない
率直に言って、大量喀血症例の経口気管挿管は難しいと言えます。この主たる理由は声帯を十分に視認できる視野が得られないことに加え、下気道閉塞や肺胞汚染によって適切に補助換気をしても呼吸不全を十分に是正できないことにあります。声帯の視認性を上げる方法としては嘔吐時に準じたSALAD(Suction-Assisted Laryngoscopy Airway Decontamination )法が挙げられます3)が、経口気管挿管の時間すら確保できない程の重症呼吸不全においては、「外科的気道確保を選択する」「ECMOを確立する」と言った判断も必要でしょう。
(2) 分離肺換気の適応と方法を把握する
最も簡単な分離肺換気の方法は通常の挿管チューブを用いた片肺挿管ですが、左側への挿入は難しいことも少なくありません。この場合には、挿管チューブを誘導したい方に倒しつつ、ガムエラスティックブジー(GEB)の先端を誘導する方に向けて先行させて、追従させるのが良いでしょう。
気管支鏡下に誘導する方法はよく紹介されますが、そもそも大量喀血の中では十分に視野を確保することは難しく、一刻の猶予もない中で試みる方法としては些か不適切に思われます。尚、もしも透視が使用できる環境であれば、気管支鏡自体を透視で確認するBack up planが使えますが、これが可能な環境は些か特殊でしょう。
分離肺換気用のDouble Lumen Tubeを用いる方法もありますが、これは適切な位置を決めることが難しく、移動などでもズレてしまう可能性があり、実際には非麻酔科医が用いることは難しいように思われます。またチューブ内腔が細く、十分なサクションが難しく、大口径の気管支鏡が使いにくいことも、不利に働く可能性があり、使用経験が浅い場合には選択するべきではないと考えます2)。もし外科的止血術に向かうなどの場合に必要があれば、麻酔科と協議の上で適応決定するのが望ましいと考えます。
ところで、挿管チューブのサイズはどのように決めていますか?挿管後、止血処置に気管支鏡を用いる場合などもあり、男性でφ8.5〜9.0mm、女性でφ8.0〜8.5mmを選択することが推奨されています(但し、主に欧米人)2)。ただでさえも難しい状況で、少しでも手技成功率を高めるために細いチューブを選択しがちなところですが、迅速に挿管できる範囲で極力太いチューブを選択していただけると幸いです。
(3) 気管支ブロッカーのすすめ
ところで、複数の分離肺換気の方法を紹介しましたが、何が最善手でしょう?前述の「喀血診療指針」の中では「太めのシングルルーメンチューブ(SLT)の使用が望ましい」と断った上で「一般的には気管支ブロッカーを使用することが多いが、気管支ブロッカーの使用ができない場合、もしくは術者が気管支ブロッカーの使用に習熟していない場合は健側肺に対する片肺挿管を行うことを考慮する」とされています2)。つまり、気管支ブロッカーは「標準的喀血診療」に必要なデバイスであると言えるでしょう。
現在、本邦ではArndt® 4)、ファイコンTCB気管支ブロッカー 5)、クーデック気管支ブロッカー 6)と少なくとも3種類のデバイスを使用できます。小児に適応可能か、選択的ブロックが必要かなどによって選定基準が変わりますが、麻酔科など他に使用する可能性が高い診療科と相談の上で1つ使えるデバイスを設定しておくと良いかも知れません。尚、挿入方法や取り扱いについては各デバイスの添付文書など確認下さい。
尚、メーカーによって多少の差異はありますが、気管支ブロッカーの使用方法としては、概ね下記の手順と考えて構いません(図1)。
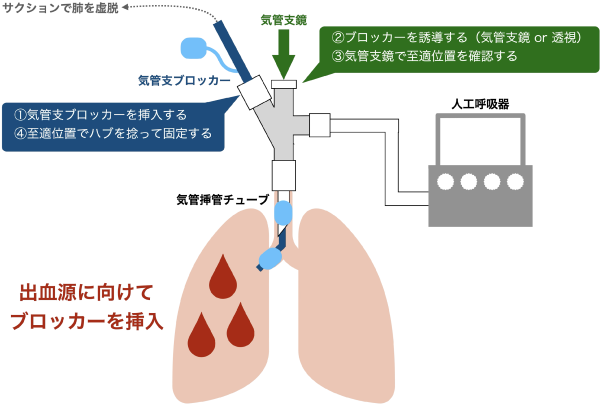
図1:気管支ブロッカー使用方法の概要
・挿管チューブと人工呼吸器の間に3wayコネクターを装着する
・気管支鏡やチューブ先端形状を利用してチューブを適正位置に誘導する
・チューブ挿入部のバルブを閉じてチューブを固定する
・気管支鏡で位置が適正であることを確認する
因みに、American Thoracic Societyが分離肺換気の解説動画を作ってくれており、非常にイメージし易いと思います。併せて参照いただければ幸いです。https://www.youtube.com/watch?v=XpsOwPOlYx4
3 喀血の鑑別診断と造影CTの条件を確認する
ところで、皆さんは喀血の際に造影CTを撮影していますか?また、その造影CTはどのような条件で設定していますか?喀血診療指針の中で「大量喀血に対する初期画像検査としてCTAは有用である」「塞栓術の対象となる血管を同定できる」と記載があります。
CTA(CT Angiography)によって得られる情報として、①そもそも気管支動脈が何本あるか、何処から分岐しているか(通常2本以上、右は肋間動脈と共通幹が多い)、②気管支動脈のサイズが太いか細いか(太いと責任血管である可能性が高まる)などが指針で紹介されています。これらに加えて、感染性肺動脈瘤など肺動脈由来の出血を評価する上でも、CTAは有用とされています。
感染性動脈瘤の代表株が「Rasmussen動脈瘤」です。結核の稀な合併症で、感染によって生じた空洞内や近傍の肺動脈が肉芽腫組織に置き換わり発症するとされております。肺動脈瘤なので静脈からのアプローチが必要ですが、気管支動脈や肋間動脈、内胸動脈など体循環系からの供血も稀ではなく、治療は複雑になり得ることを念頭に置く必要があります7)。塞栓術中の全身管理を受け持つ可能性がある救急医としても、病態については知っておくに越したことはないかと思いますし、これらの治療に直結するからこそ、CTAを適切に撮影して根本的治療に繋げたいものです。
とは言え、造影CTを夜間に撮影するハードルは施設によって異なると思われます。また細かな造影設定が難しい状況もあるかと思いますので、施設の実情を踏まえて、多職種で検査内容を設定してもらえればと思います。
症例の顛末:
造影CT所見からRasmussen動脈瘤らしい病態と判断し、IVR医に院外コールすると、20分程度で到着できるとのことであった。GEBで左気管支を選択、片肺挿管にして場を凌いだ上でトラネキサム酸2gを静注、カルバゾクロムスルホン酸Na 100mgを細胞外液に混注して投与開始した。当初は左肺からの血痰が引けていたが、数回の換気中に改善した。血管造影室入室後、応援で駆け付けた上級医と共に気管支ブロッカーを用いて分離肺換気へと切り替えつつ、IVR医による塞栓術が開始された。
参考文献:
1) 一般社団法人 日本救急医学会(監): 改訂第6版 救急診療指針 上巻, へるす出版, 2024
2) 日本呼吸器内視鏡学会 (編):喀血診療指針. 南江堂, 2025
3) Frantz E, Sarani N, Pirotte A, Jackson BS. Woman in respiratory distress. J Am Coll Emerg Physicians Open. 2021;2(1):e12344.
4) https://www.info.pmda.go.jp/downfiles/md/PDF/250288/250288_301AABZX00064000_A_01_02.pdf
5) https://www.info.pmda.go.jp/ygo/pdf/671281_223ADBZX00078000_A_01_05
6) https://daiken-iki.co.jp/iryo/images/brc2/document_EBT-clamp_004.pdf
7) 安座間 喜明, 蓮尾 金博, 岡藤 孝史ら. 塞栓術を行ったRasmussen動脈瘤の2例, 日本インターベンショナルラジオロジー学会雑誌, 2012; 27 (3): 313-316