EMA症例161:11月解説
2024 年11 月症例にご参加いただきました皆様、誠にありがとうございます。12月8日時点で質問に回答をいただいた方は 127名いらっしゃいました。皆様の回答の集計結果を紹介します。
質問1:下記の中でまずどんな検査をしますか?(複数選択可)
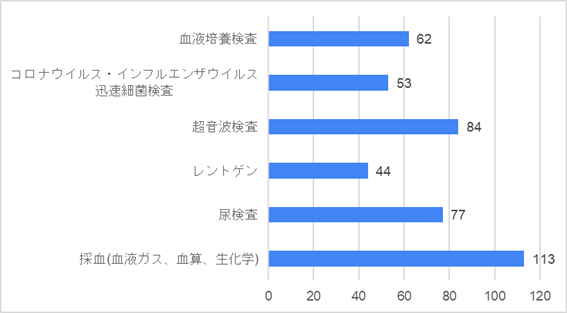
多くの方が血液検査・尿検査・超音波検査を選択されていました。超音波検査では具体的に水腎症や尿閉、腸閉塞、虫垂炎を探しに行くといった回答を頂きました。
質問2: どんな診察を追加で行いますか?(自由記載)
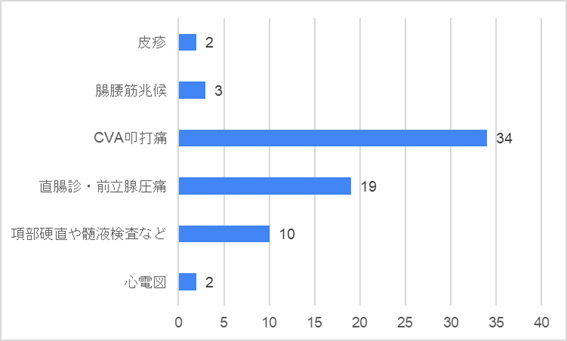
非常に多くの先生が尿路感染に対する診察を中心にされていました。他にもマーフィー徴候や聴性打診による尿閉の診察をされていました。皮疹については感染性心内膜炎や虫の刺し口がないかといった具体的な回答がありました。
質問3:画像検査は何を行いますか?
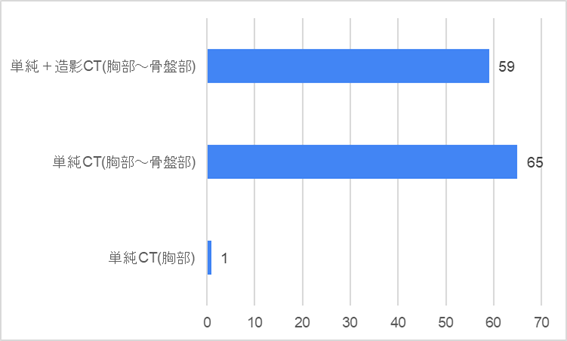
多くの先生方が胸部から骨盤部までのCTを選択され、単純CTのみか造影CTも追加するかはほぼ同数でした。
質問4:あなたの属性は?
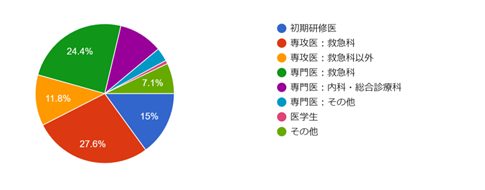
今回も救急医のみならず学生の方や内科の先生など多くの先生方に参加していただき嬉しいです。
その後の症例の経過:
男性の尿路感染症であり、急性細菌性前立腺炎を鑑別に挙げ直腸診を行いました。前立腺の圧痛・熱感に加えて硬い腫瘤もふれました。造影CTを撮影したところ3cm程度の前立腺の膿瘍を認めました。泌尿器科不在のためにドレナージできる泌尿器科常勤している病院へ転院となりました。
解説:
今回は高齢男性の発熱+尿定性検査で白血球反応陽性で結果的には前立腺膿瘍だったという症例でした。皆様高齢男性の尿定性検査で白血球反応陽性をみて「男性の尿路感染症」までで思考停止していませんか?日々よくみかける臨床のプラクティスを見直すきっかけになればと思い今回症例を提示しました。
まず尿路感染症ですが、上部尿路と下部尿路による感染症に分かれています。上部尿路は腎盂・尿管があり、下部尿路は膀胱・尿道・前立腺です。また尿路の外の感染が波及したものも尿路外として含まれています。(1)
また尿路感染は単純性尿路感染症と複雑性尿路感染症に分かれており、尿路に解剖学的にも神経学的にも異常のない尿路感染症を単純性尿路感染症と分類し、それ以外を複雑性尿路感染症と分類します。複雑性の範囲は広く、尿路結石などの異物がある場合や免疫抑制患者、神経因性膀胱などによる尿の貯留、また男性であることも含まれます。(2) 本症例も男性の尿路感染が疑われており、その時点で複雑性尿路感染に分類されるために注意して診察する必要があります。
尿路感染の診断によく尿定性・尿沈渣・尿培養が用いられます。膿尿の定義は白血球数10/μL以上を用います。その他の尿定性・尿沈渣での項目と尿路感染の診断能については表1を参考にしてください。よく使用される検査ではありますが、感度や特異度も70-80%のものもあり解釈には注意が必要です。また、無症候性細菌尿+他の熱源であることもあります。よく尿路感染症は典型的な病歴があるとき以外は除外診断と考えよといわれている通り、他の熱源がないか病歴や身体所見から詳細に探しにいくことが大事です。
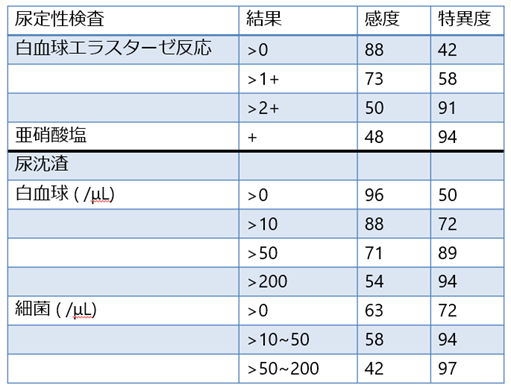
表1 尿定性検査・尿沈渣の検査結果と尿路感染の診断について(3)
男性の場合には前立腺があり、前立腺が感染巣の尿路感染には注意が必要です。急性細菌性前立腺炎で気をつけないといけない問題は、抗菌薬の移行性の問題です。中枢神経や前立腺などでは抗菌薬の移行性を考慮すべき臓器として知られています。(1)前立腺には第3世代セフェムやフルオロキノロン系(レボフロキサシンやシプロフロキサシンなど)、カルバペネム系、ピペラシリン(ピペラシリン/タゾバクタム)などの移行性が良好であるとされています。(4)尿路感染でよく使用されているセフトリアキソン、ST合剤でも十分ですが、過去の耐性菌を考慮して他薬剤にする場合には抗菌薬選択で注意が必要になります。アミノグリコシドは前立腺への移行性評価が文献によって一定せず、治療効果が十分でない可能性があります。(2)(4)
急性細菌性前立腺炎の症状は発熱・全身倦怠感に加え排尿困難や頻尿、尿閉、局在のはっきりしない痛みです。(4)直腸診をして前立腺の熱感・圧痛があるかみることも大事です。過度に前立腺を触診することで菌血症を誘発すると言われており、過剰な触診は禁忌とされています。(5)(私自身苦い思い出があります。)他にもPSA測定する方法がありますが、検査結果がでるのに時間がかかることや検査が保険適応外のために救急外来で提出するか否かは入院後に管理する科(泌尿器科や総合内科など)と相談の上で提出するのがいいかもしれないです。
原因菌はE.coliが50~80%を占めており、その他KlebsiellaやProteus、Pseudomonasなどが挙げられます。(6)ただ、Neisseria gonorrhoeae (淋菌) やChlamydia trachomatisも原因菌として挙げられるため、性活動が活発な場合にはこれらの菌が原因菌となる可能性も考える必要があります。
急性細菌性前立腺炎全例に入院が必要ではないですが、膿瘍形成していたり繰り返し嘔吐していたり、その他の既往歴(免疫不全や糖尿病など)などを考慮して入院も考えます。(5)
急性細菌性前立腺炎のうち2%程度が前立腺膿瘍に発展するとされます。(7)臨床症状としては前立腺炎と同じです。診断には超音波を用いますが、一般的な腹部超音波では見逃しが多く、経直腸超音波が望ましいとされます。(8)ただ、実際には経直腸超音波を行うことができない救急外来が多いので、使用できない場合には造影CTを用います。
治療については抗菌薬に加えてドレナージも選択肢に入ります。1cm程度までは抗菌薬のみで治療できますが、1cmを超えるとドレナージが必要との報告もあります。(9)ただ、十分なコンセンサスが得られている領域ではないため専門家の先生と十分に話し合う必要があります。
Take home message:
1 男性の発熱+膿尿をみたら男性の尿路感染症で思考をとめない!
2 男性のUTIでは急性細菌性前立腺炎などの疾患を念頭に直腸診をしましょう
引用文献:
1) 青木 眞, レジデントのための感染症診療マニュアル 第4版, 医学書院, 2020, p.639-684
2) J.E.Bennett, R.Dolin & M.J.Blaser: Mandell, Douglas, & Bennett's Principles & Practice of Infectious Diseases, 9th ed. ELSEVIER, 2019, p.962-989
3)Leman P. Validity of urinalysis and microscopy for detecting urinary tract infection in the emergency department. Eur J Emerg Med. 2002;9(2):141-147.
4) Lipsky BA, Byren I, Hoey CT. Treatment of bacterial prostatitis. Clin Infect Dis. 2010;50(12):1641-1652.
5) Khan FU, Ihsan AU, Khan HU, et al. Comprehensive overview of prostatitis. Biomed Pharmacother. 2017;94:1064-1076.
6) Kim SH, Ha US, Yoon BI, et al. Microbiological and clinical characteristics in acute bacterial prostatitis according to lower urinary tract manipulation procedure. J Infect Chemother. 2014;20(1):38-42.
7) Millán-Rodríguez F, Palou J, Bujons-Tur A, et al. Acute bacterial prostatitis: two different sub-categories according to a previous manipulation of the lower urinary tract. World J Urol. 2006;24(1):45-50.
8) Ackerman AL, Parameshwar PS, Anger JT. Diagnosis and treatment of patients with prostatic abscess in the post-antibiotic era. Int J Urol. 2018;25(2):103-110.
9) Khudhur H, Brunckhorst O, Muir G, Jalil R, Khan A, Ahmed K. Prostatic abscess: A systematic eview of current diagnostic methods, treatment modalities and outcomes. Turk J Urol. Published online May 27, 2020.