EMA症例156:6月解説
2024 年6 月症例にご参加いただきました皆様,ありがとうございました。
まずお詫びしなくてはいけないのですが,質問2の「最も疑う診断名は?」に回答欄がありませんでした。せっかくご参加いただいたのに回答できなかった皆様,確認不足で申し訳ありませんでした。
それでも,6月27 日時点で120名の方に回答いただきました。ありがとうございます。
皆さんの回答と併せ,解説編を掲載いたします。
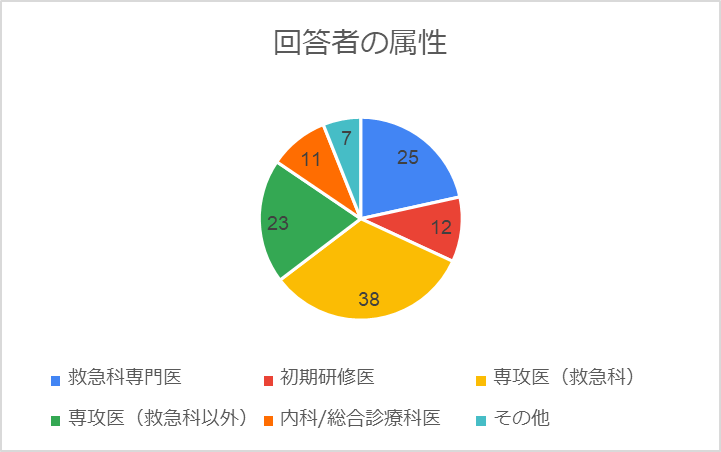
以下が「質問4:あなたの属性は?」への回答です。専攻医の皆様にたくさん回答いただきました。その他として,各診療科専門医の先生方のほか,医学生,看護師も参加いただいていました。
さて今回の症例は,胸部の「詰まったような」違和感を訴える70歳台の患者でした。
救急外来で絶対に見逃してはいけない疾患として,急性冠症候群(ACS)を第一に疑いましたが明らかな異常は見当たりません。ACSやkiller chest painを疑うも,確定診断に至らない場合,どこまで検査をするか悩ましいところです。例えば大動脈造影CTまで実施するか?時間外であっても循環器内科へのコンサルトが必要か?などなど,リスクを鑑みながらマネジメントを決めることになると思います。
同時に,killer chest pain以外にも原因は沢山あります。もう一歩,積極的に診療を進めることで,診断に至り早期治療に繋がるかもしれません。
「質問1:追加で聞きたい病歴はありますか?」への皆さんの回答も,それを反映した内容となっていました。「胸痛のOPQRSTを詳細にする」という意見が多数で,具体的には以下のような回答をいただきました。
・不安定狭心症を想定:最近同様の症状があるか,増悪してきているか,労作時か安静時か,家族歴を含めた心血管リスク
・肺塞栓を想定:長時間の座位や安静があったか,足の浮腫があったか,肺塞栓のリスク
そして,特に回答が多かったのが『Onset』の詳細を聞くことで,食事をしていたときの様子や体勢,具体的に何を食べたか,食事/痛み/嘔吐がどのタイミングで発症したか等が挙がりました。
今回の患者では,発症様式を詳しく聞いたところ,「カツオのたたきの塊を飲み込んだ直後から,胸の詰まった感じを発症した」「物が詰まったと思って,水分を摂取したが飲み込めず吐いてしまった」という特徴的な病歴が得られました。
そこで胸部CTを確認したところ,食道壁の肥厚および食道内腔の腫瘤影(実は食物の塊)を認めます1。
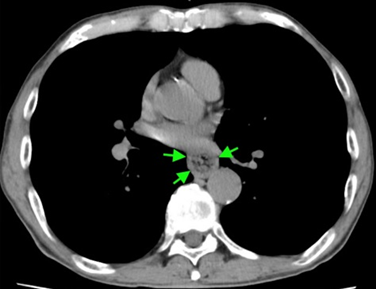
この症例は特徴的な病歴と胸部CTから,『ステーキハウス症候群(steakhouse syndrome)』と診断しました。
ステーキハウス症候群は、食物の塊による食道閉塞であり、食物を飲み込んだ直後に発症するのが特徴です1。食物による消化管閉塞の呼称としては,food bolus impactionがより一般的ですが,印象的な名前の症候群であり今回取り上げてみました。高齢者(通常60歳以上)に生じることが多く,充分咀嚼されていない肉の塊を飲み込んだ後に発症することが多いことから,「ステーキハウス」症候群と呼ばれますが2,肉以外の食物も原因になり得ます。今回は「カツオのたたき」症候群ですね!
胸部絞扼感,胸骨の裏のあたりの不快感など,ACSを示唆するような症状を訴える一方,「唾液や食べ物が飲み込めない」という訴えは,ACSでは見られないものです。患者自ら「食道に物が詰まった」と訴える場合,この訴えはたいてい正しいので無視してはいけない,とされています2。
腫瘤のようなCT所見から,食道癌などと誤認される可能性がありますが,ステーキハウス症候群の場合は,突然発症ですので,腫瘤による嚥下障害とは異なった病歴になるはずです。
このように,特徴的な病歴はステーキハウス症候群の診断において,最も重要な手がかりの一つです。
胸痛をはじめとした「危ない主訴」の場合,特に救急外来では,詳細な問診は後回しにして,緊急疾患を否定するためのclosed questionや検査を優先して診療を進めることも多いです。時間を無駄にできない緊急疾患をいち早く診断するために必要なことですが,致死的疾患がある程度否定でき,状態が落ち着けば,病歴聴取に立ち返ることで診断に近づけることもしばしばありますね。
また主訴が胸痛というだけで,盲目的に心筋逸脱酵素やD-dimerを提出するのではなく,ちゃんと病歴を聞きましょう,というのも今回の症例のポイントです。「食べたものが詰まった感じ+その後の飲水困難」が聞き出せたら,血液検査は最小限にできるかもしれません。
ステーキハウス症候群の治療についてです。
症状が強く,唾液などの嚥下ができない場合や,飲水ができない・食物が通過しない場合は,緊急の上部消化管内視鏡検査が必要となります。特に食道の上部2/3に詰まった肉塊は自然に通過する可能性が低く,できるだけ早く除去する必要がある一方,下部1/3に詰まったものは,自然に通過することがあるとされます2。
食塊による食道閉塞では,嚥下障害が問題となる他に,食道に対する局所的な圧迫による虚血が生じる可能性があるため,早期の除去が推奨されます。ステーキハウス症候群によって大きな食道潰瘍と狭窄を生じた症例報告や,食塊の除去が遅れることで穿孔のリスクが高まるという記載もあります3。
症状が強い場合,理想的には来院後12時間以内に解除すべきとされていますが,嚥下が保たれていて症状が強くない場合には,内視鏡検査を遅らせることもできます。
消化管内視鏡検査で固形の食物が確認された場合は,内視鏡的切除術(ポリペクトミー)に用いるスネアや把持鉗子を用いて摘出したり,食塊を分解して胃内へ押し込んだりして,閉塞を解除します。
内視鏡での処置以外に,薬物治療についても少し触れます。明らかな推奨はなく,教育班の中でも「使った経験はない」というメンバーがほとんどでしたが,文献的には色々な薬物治療の記載があります。
グルカゴンは,下部食道括約筋の圧を低下させる効果を狙い,よく用いられるようです4。
消化管運動を亢進する作用のあるメトクロプラミドも使われるようです。
患者を座らせて炭酸飲料を飲ませ,発生する二酸化炭素で食道を膨張させ,肉塊を胃内に押し出すことができるかもしれない,という考察もあります。コーラを飲ませる,というRCTもありましたが,残念ながら効果はありませんでした5。実際の診療では,「飲み込めない」と言っている患者さんにコーラは飲ませにくいなあ…という気はしますが,色んな試みがありますね。
痛みに対して鎮痛剤を使用することもありますが,大きな骨などの鋭利なものを飲み込んだときや,強い痛みを訴えるときは,食道穿孔の可能性を検討します。
質問3「治療方針を教えてください」への皆さんの回答は,「緊急上部消化管内視鏡」が最多の58名,「緊急性はなく明日の外来へ」:22名,「保存的に入院」:21名でした。グルカゴン・消化管蠕動薬を試すという方が2名,「コーラ」も1名挙げておられました。
さらに,無事食塊の除去が成功し,食道閉塞が解除された場合にも,背景疾患の検索が必要です。ステーキハウス症候群の背景には,しばしば構造的異常があるとされており,Schatzki輪,食道狭窄(逆流性食道炎に続発するものも多い),アカラシア,悪性/良性腫瘍などが挙げられます。これらの詳細な評価のため,後日消化器内科でのフォローアップをお願いしましょう。
Take Home Message
①胸部違和感(食道に物が詰まった感じ)の鑑別の一つとして「ステーキハウス症候群」を知ろう。
②まずは急性冠症候群やkiller chest painの除外!
違いそうなら病歴聴取に立ち返ろう。ステーキハウス症候群を診断する手がかりになるかも。
③ステーキハウス症候群の画像所見と治療方針を知ろう。
緊急で消化管内視鏡が必要なことも。
<参考文献>
1. Shikino K, Ikusaka M. Steakhouse syndrome. Clin Case Rep. 2021;9(6):e04329. Published 2021 Jun 9. doi:10.1002/ccr3.4329
2. Philip M. Buttaravoli, Stephen Leffler, R.Ramsey Herrington:
Esophageal Food Bolis Obstruction (Steakhouse Syndrome). Minor Emergencies 4th ed.
Elsevier, 2022, chapter 71.
3. Enomoto S, Nakazawa K, Ueda K, et al. Steakhouse syndrome causing large esophageal ulcer and stenosis. World J Gastrointest Endosc. 2011;3(5):101-104. doi:10.4253/wjge.v3.i5.101
4. Ko HH, Enns R. Review of food bolus management. Can J Gastroenterol. 2008;22(10):805–808. doi: 10.1155/2008/682082.
5. Tiebie EG, Baerends EP, Boeije T, et al. Efficacy of cola ingestion for oesophageal food bolus impaction: open label, multicentre, randomised controlled trial. BMJ. 2023;383:e077294. Published 2023 Dec 11. doi:10.1136/bmj-2023-077294