EMA症例148:10月解説
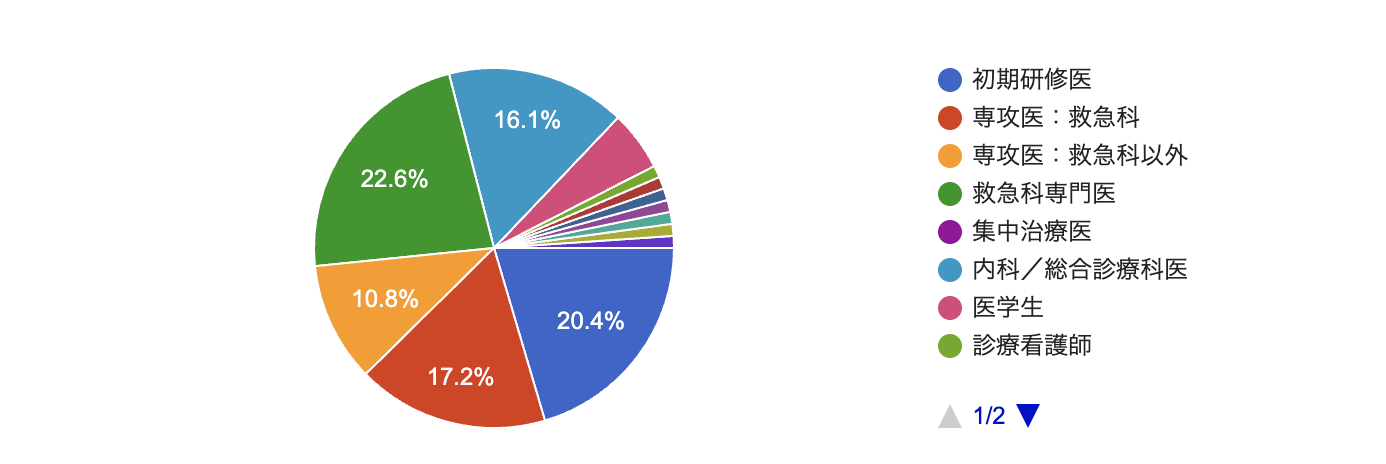
今回もたくさんの方にご参加いただきました。ご協力下さったみなさま本当にありがとうございました。集計時点で92名にご回答をいただきました。参加者の構成は以下の図の通りです。救急科専門医、初期研修医、救急科専攻医、内科/総合診療科の先生のご参加が多かったです。
最初に本症例のTake home messageをお示しします。本稿を通じて、これらの3点を一緒に身につけていきましょう!
- 帯状疱疹は皮疹以外にも、多彩な症状を呈する。
- 帯状疱疹の症状のうち緊急度の高いものは、汎発化と眼病変である。
- 帯状疱疹の診察では、眼、耳、口腔の診察を行おう。
今回のケースは、以下のような顔面の皮疹を呈する30歳男性でした。
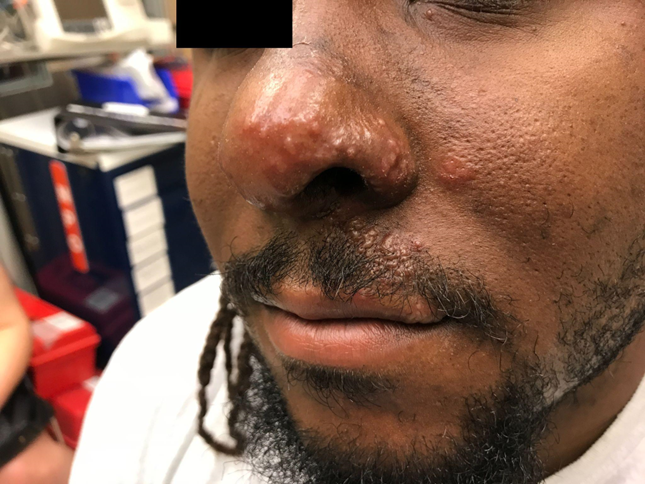
※患者写真はLau L, et al. JETem 2018. 3(1):V3-4. https://doi.org/10.21980/J8N040 よりクリエイティブ・コモンズライセンス(CC BY 4.0)のもとで転載しています。
まずは3つの設問に関する、みなさんの回答を見ていきましょう。
設問1:現時点で考えられる診断名を1つ挙げてください
本設問に関して多かった回答は以下の通りです(回答は類似のもの、表記ゆれ等を統合しています)
| 病名 | 人数 |
| 帯状疱疹(眼部帯状疱疹、Ramsay Hunt症候群など含む) | 74名 |
| 単純疱疹 | 8名 |
| カポジ水痘様発疹症、カポジ肉腫 | 3名 |
| 梅毒 | 2名 |
今回の症例は、顔面の片側に発生した疼痛を伴う小水疱であり、診断は帯状疱疹です。見事、多くの方が正解できておりました!その他の回答も、おさえておくべき大切な鑑別疾患でした。
設問2:追加で行いたい問診事項は?
本設問に関して多かった回答は以下の通りです(回答は類似のもの、表記ゆれ等を統合しています)
| 病名 | 回答数(のべ) |
| 眼症状(眼痛、視力障害、視野障害、眼球運動障害など)の有無 | 15 |
| 性交渉歴 | 9 |
| 耳症状(耳痛、難聴など)の有無 | 7 |
| 免疫抑制(薬剤、ヒト免疫不全ウイルス、糖尿病)の有無 | 7 |
| 周囲で流行している疾患(接触歴を含む) | 7 |
| ストレス要因の有無 | 6 |
| 旅行歴(海外渡航歴を含む) | 5 |
| 顔面神経障害(味覚障害を含む)の有無 | 4 |
| 既往症 | 3 |
| 中枢神経症状(頭痛など)の有無 | 3 |
| その他の疼痛部位 | 2 |
| その他の皮疹(体幹など) | 2 |
最も多かった回答は眼症状です。本症例は、三叉神経領域の帯状疱疹であり眼症状を問うとよいシチュエーションでした。三叉神経領域の帯状疱疹を見抜くポイントは鼻の皮疹です。これはHutchinson 徴候と呼ばれ、三叉神経第一枝領域の病変を示唆します。今回の回答者の中でも多くのかたが、この徴候を考慮し、眼症状についての問診を追加しています。そのほかにも免疫抑制や既往症などの帯状疱疹が起きやすい背景に関する問診を追加するという回答がありました。性交渉歴という回答も多く見られました。これはヒト免疫不全ウイルス(HIV)による免疫抑制を想定したものと思われます。また皮疹の鑑別として梅毒を考慮した場合に有効な問診ですね。
他にも、耳症状、顔面神経症状、中枢神経症状についての回答が多くありました。あとは顔面以外の痛みや皮疹ですね。みなさんが回答くださった通り、帯状疱疹は合併症のチェックが大切なんです。そしてさらに首から上の帯状疱疹は特に気をつけなければなりません。
設問3:追加で行いたい診察は?
本設問に関して多かった回答は以下の通りです(回答は類似のもの、表記ゆれ等を統合しています)。
| 病名 | 回答数(のべ) |
| 眼領域の診察(視力検査、眼底検査、細隙灯顕微鏡など) | 50 |
| 耳領域の診察(視診、聴力検査、耳鏡検査など) | 17 |
| 髄膜刺激徴候(項部硬直など) | 13 |
| 顔面運動障害の評価 | 11 |
| 神経診察一般(意識レベルの評価を含む) | 11 |
| 口腔内の診察(咽頭含む) | 10 |
| 陰部の視診 | 8 |
| 皮疹の範囲の同定 | 6 |
| 顔面感覚異常(アロディニア含む)の評価 | 3 |
| 直腸疹 | 2 |
やはり半数以上の方が眼部帯状疱疹を意識した診察をするようです。また耳、口腔、顔面神経の病変や髄膜炎といった合併病変の検出は大切ですね。帯状疱疹は「どこに病変があるか?」に注目するとよいでしょう。さらに陰部の診察に関しては、鑑別疾患としての梅毒などの性感染症を想定する場合に有効な診察です。
帯状疱疹とは
帯状疱疹は、水痘・帯状疱疹ウイルス(VZV)が原因で起こる疾患です。VZV感染は2つの顔を持ちます。まずは最初のVZV感染は水痘を発症します。水痘は小児期に多く顔面・体幹を主体とした皮疹を生じます。そして初感染により生じた、神経節における潜在性VZVの再活性化により帯状疱疹が発症します。帯状疱疹とは一般に、片側の小水疱性発疹が特徴で痛みを伴います。通常は1〜2つの連続したデルマトームに発生することが特徴です。
背景因子の聴取
帯状疱疹を発症しやすい主な因子は加齢と併存症、薬剤の3つを意識するとよいでしょう。
まず加齢ですが、帯状疱疹の罹患率は50〜60歳で急激に増加し、60歳を超えると増加の一途をたどります[1]。そして、帯状疱疹の発症リスクとして代表的な併存症は悪性腫瘍(リスク比 2.17)とHIV感染(リスク比 3.22)です。悪性腫瘍やHIVほどではないですが、糖尿病、関節リウマチ、心血管疾患、腎疾患、全身性エリテマトーデス、炎症性腸疾患も帯状疱疹のリスクを若干高めます[2]。
そして帯状疱疹リスクを上昇をさせる可能性がある薬剤にはグルココルチコイド、抗リウマチ薬(DMARDs、生物学的製剤)、ヤヌスキナーゼ(JAK)阻害薬などがあります。グルココルチコイドでは帯状疱疹のリスクを1.5から2.5倍高めるとされ、低用量でもリスクが増加すると言われています[3]。
加齢、併存症、薬剤以外で抑えておきたい意外なリスクとして家族歴(リスク比 2.48)、外傷(リスク比 2.01)があります。設問2の回答でも散見された心理的ストレスも、若干、帯状疱疹リスクを高めると言われています(リスク比 1.47)[2]。
デルマトームを意識した評価が大切
帯状疱疹は普通、片側の一つのデルマトームに限局して発症しますが、免疫抑制患者ではときおりこれを超えて拡大し、汎発性帯状疱疹(播種性帯状疱疹)と呼ばれる状態になります。3つ以上のデルマトームに広がった場合、あるいは最初のデルマトームの外に21個以上の水疱が生じた場合などに汎発性帯状疱疹と呼ばれます[4]。汎発性帯状疱疹の治療には静注薬が選択され、比較的、緊急度の高い状態です。また汎発性帯状疱疹患者は、院内では空気感染対策が講じられることが多いです。
顔面・頭部の帯状疱疹に要注意
本症例のように顔面に帯状疱疹を生じた場合は要注意です。なぜならVZVは神経節に潜伏しており、顔面・頭部のように多様な脳神経に支配され、中枢神経にも近接する領域だからです。
まず有名なのは眼部帯状疱疹です。三叉神経第一枝の病変は眼病変を引き起こします。角膜炎が最も一般的な症候ですが、ぶどう膜、虹彩、結膜、強膜と広範な領域を侵します。特に免疫不全患者では網膜でVZVの再活性化が起こり急性網膜壊死が生じ、この場合、永続的な視力障害が起き得ます[5]。症例写真で提示した鼻部の皮疹はHutchinson徴候といわれます。鼻先には三叉神経第一枝の枝である鼻毛様体神経が分布しており、この病変と眼病変はよく関連していると言われています[6]ので、要チェックです。治療としては、通常の抗ウイルス薬投与に加えて、眼部局所炎症への介入として経口ステロイドが追加されることがあり[5]、眼科医師との協議を要します。一般に眼部帯状疱疹は緊急度が高く、眼科医の診察を急ぐ病態と言われております。なお三叉神経第二枝に障害をきたした場合には、片側性の口蓋に症状を来しますので口腔内診察は忘れないようにしましょう。帯状疱疹による口蓋の皮疹はコチラから写真を見ることができます[7]。
帯状疱疹の耳の合併症は主にRamsay Hunt症候群をおさえておくとよいです。これは顔面神経膝神経節に潜伏していたVZVの再活性化によるものです。典型的な症候は、一側の顔面神経麻痺、耳痛、および外耳道や耳介の水疱です。周囲の神経に進展して耳鳴、難聴、めまい、眼振、味覚変化、舌病変、流涙(交感神経への進展)などの多様な神経症状を呈することがあります[8]。頭部・顔面の帯状疱疹を疑う場合は、耳の視診、耳鏡検査、口腔内診察を忘れずにおこないましょう。
また意外なことに帯状疱疹罹患後には脳卒中リスクが増大すると言われています。特に眼部帯状疱疹の患者においてそのリスクが高いと言われています[9,10]。このリスクは帯状疱疹罹患後の1年が経過しても多少ながら遷延し、その上、非高齢者にとってもリスクとなると言われております[10]。帯状疱疹罹患後の脳卒中予防としての抗ウイルス薬の投与は、今のところ確度の高いエビデンスがないのが現状です。筆者も帯状疱疹罹患後の脳梗塞の症例を経験したことがあります。
全身の多彩な合併症を理解しよう
帯状疱疹の合併症として最もポピュラーなものは帯状疱疹後疼痛です。みなさんも帯状疱疹後疼痛を有するケースを1度は診察したことがあるのではないでしょうか?さらにこれまで頭部・顔面の帯状疱疹について勉強してきました。しかし帯状疱疹による症状はこれだけではありません。髄膜炎、脳炎[11]、運動神経麻痺(上肢麻痺が多い)[12]、尿閉(Meningitis-retention syndrome、Elsberg症候群)[13]、脊髄炎[14]など、病変となる神経の機能に応じて多彩な症状を呈します。また皮疹をエントリーとした皮膚軟部組織の細菌感染症を来たすこともあります。
筆者は、側腹部に帯状疱疹を発症した患者の腹壁が弛緩している例を診察したことがあります。これは腹壁を構成する筋の運動麻痺の症状としての、偽性腹壁ヘルニアです[15]。ひとつひとつ覚えていてはキリがないので、まずは皮疹+神経障害の患者を見た場合に帯状疱疹を想起するというのがよいと考えます。さらに多彩な症状を呈しながら、皮疹を伴わない場合(zoster sine herpete)は非常に診断の難易度が高まります。
治療は72時間以内に開始
帯状疱疹の治療は抗ウイルス薬です。症状軽減や疼痛の後遺症の減少を期待して投与されます。皮疹の出現から72時間以内に抗ウイルス薬を投与することが理想と言われています。バラシクロビル、ファムシクロビル、アシクロビルなどの7日間投与が一般的です。これらの薬剤は腎機能に応じた用量調節が必要ですので、処方前には採血検査をおこないます。最近、腎機能に応じた用量調節の不要な薬剤としてアメナメビル(アメナリーフ®︎)が処方されましたが、中枢神経移行性に乏しいこと、使用経験の蓄積がまだ少ないこと、比較的高額なことが問題です。
汎発性帯状疱疹の患者や、汎発化リスクのある免疫不全患者には静注薬が投与される[5]ため入院適応となります。文献上は経口薬での治療も可能ですが[5]、眼部帯状疱疹をはじめとする顔面帯状疱疹は入院の上、静注薬が投与されることが多いです。さらに高齢者で帯状疱疹になった場合、疼痛のため経口摂取不良、体動困難となり入院となる例も経験されます。静注薬としてはアシクロビルを選択しますが、アシクロビルの副作用に脳症や腎機能障害があります。そして、疼痛管理に非ステロイド性抗炎症薬を用いると、さらに腎機能障害を増悪させる可能性があり注意が必要です。
帯状疱疹の診察で気を付けるポイント
これまで学んだことを踏まえて、帯状疱疹の患者を診察する際に注意したい項目をリスト化しました(下表)。
| □免疫抑制となる患者背景(併存症や薬剤)の有無 |
| □ 皮疹の発症時間(72時間以内に治療開始) |
| □ 汎発化の有無(デルマトームを意識) |
| □ 皮疹の範囲を同定(脱衣すること) |
| □ 眼、耳、口腔の診察 |
| □ 皮疹、疼痛以外の合併症の有無 |
| □ 腎障害の有無(抗ウイルス薬の処方に必要) |
ぜひ、次に外来で帯状疱疹に出会ったときは、このチェックリストを役立ててみてください!
Take home message
- 帯状疱疹は皮疹以外にも、多彩な症状を呈する。
- 帯状疱疹の症状のうち緊急度の高いものは、汎発化と眼病変である。
- 帯状疱疹の診察では、眼、耳、口腔の診察を行おう。
いかがでしたでしょうか。帯状疱疹の多彩な症状に驚かれた方もいるのではないでしょうか。本稿が、みなさんの明日からの診療に少しでも役立つことを祈ります。
引用文献
[1] Schmader K. Herpes zoster in older adults. Clin Infect Dis. 2001 May 15;32(10):1481-6.
[2] Marra F, Parhar K, Huang B, Vadlamudi N. Risk Factors for Herpes Zoster Infection: A Meta-Analysis. Open Forum Infect Dis. 2020 Jan 9;7(1):ofaa005.
[3] Tran CT, Ducancelle A, Masson C, Lunel-Fabiani F. Herpes zoster: Risk and prevention during immunomodulating therapy. Joint Bone Spine. 2017 Jan;84(1):21-27.
[4] Bollea-Garlatti ML, Bollea-Garlatti LA, Vacas AS, Torre AC, Kowalczuk AM, Galimberti RL, Ferreyro BL. Clinical Characteristics and Outcomes in a Population With Disseminated Herpes Zoster: A Retrospective Cohort Study. Actas Dermosifiliogr. 2017 Mar;108(2):145-152.
[5] Vrcek I, Choudhury E, Durairaj V. Herpes Zoster Ophthalmicus: A Review for the Internist. Am J Med. 2017 Jan;130(1):21-26. doi: 10.1016/j.amjmed.2016.08.039. Epub 2016 Sep 17. PMID: 27644149.
[6] Zaal MJ, Völker-Dieben HJ, D'Amaro J. Prognostic value of Hutchinson's sign in acute herpes zoster ophthalmicus. Graefes Arch Clin Exp Ophthalmol. 2003 Mar;241(3):187-91.
[7] Hagiya H, Nakagami F, Isomura E. Oral shingles. BMJ Case Rep. 2018 Dec 4;11(1):e228383.
[8] Jeon Y, Lee H. Ramsay Hunt syndrome. J Dent Anesth Pain Med. 2018 Dec;18(6):333-337.
[9] Lin HC, Chien CW, Ho JD. Herpes zoster ophthalmicus and the risk of stroke: a population-based follow-up study. Neurology. 2010 Mar 9;74(10):792-7.
[10] Sreenivasan N, Basit S, Wohlfahrt J, Pasternak B, Munch TN, Nielsen LP, Melbye M. The short- and long-term risk of stroke after herpes zoster - a nationwide population-based cohort study. PLoS One. 2013 Jul 17;8(7):e69156.
[11] Nagel MA, Niemeyer CS, Bubak AN. Central nervous system infections produced by varicella zoster virus. Curr Opin Infect Dis. 2020 Jun;33(3):273-278.