EMA症例137:9月症例 解説
9月症例の解説編です!
みなさまたくさんの回答をありがとうございました。220名の方にご回答頂きました。
【回答4:あなたの属性(職種)を教えてください】
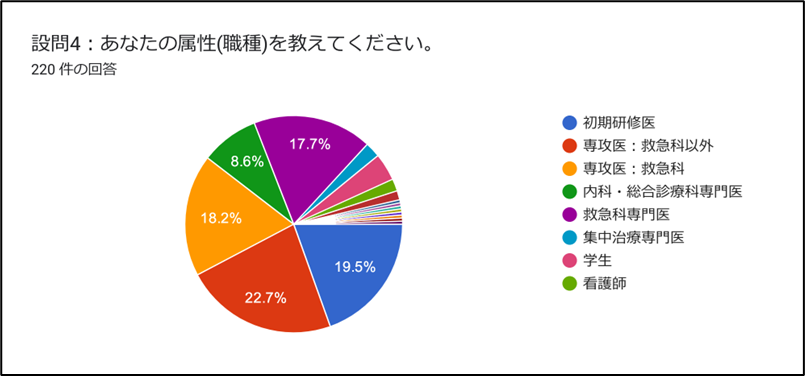
(※上記凡例に加えて、 2名:薬剤師、1名:精神科医・内科医・家庭医・麻酔科専門医・リハビリテーション科専門医・小児科専門医・救急外来看護師・獣医師)
とても幅広い層の方にご回答頂きました。本当にありがとうございました!
<時間軸で考えるdisposition>
今回の症例では救急外来のその先の対応を判断する設問を用意しました。このような「disposition」と呼ばれる転帰決定は救急外来診療で重要な位置を占めます。空床状況とにらめっこし、何とかセーフティネットを用意しつつ、苦しい判断を迫られる…そんな状況も「救急医あるある」ではないでしょうか。
入院後の経過観察において「観察→判断→対応」のサイクルは病床の種類によって差異があります。ICUや救命センターでは頻回の観察が可能で、つまりサイクルが速く回るため急変に気付きやすい環境です。一方、一般病棟では機器によるモニタリングは可能でも頻回の観察は難しい体制と言え、上手なアラーム設定やドクターコール条件を考える必要があります。
【回答1:入院病棟はどこを提案しますか?】
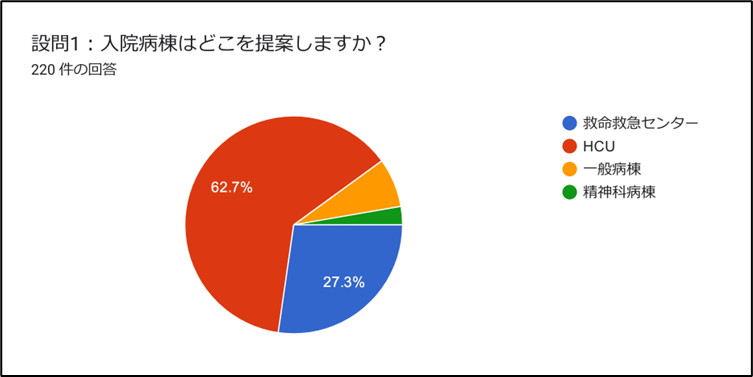
入院病棟のほか、適切なタイミングでの検査は急変に気付くセーフティネットになります。重症もしくは入院後も悪化し得る病態が想定されるならば、その病態の時間軸に合わせたタイミングで次回検査を計画しましょう。
【回答3:次回の検査実施計画はどのように提案しますか?】
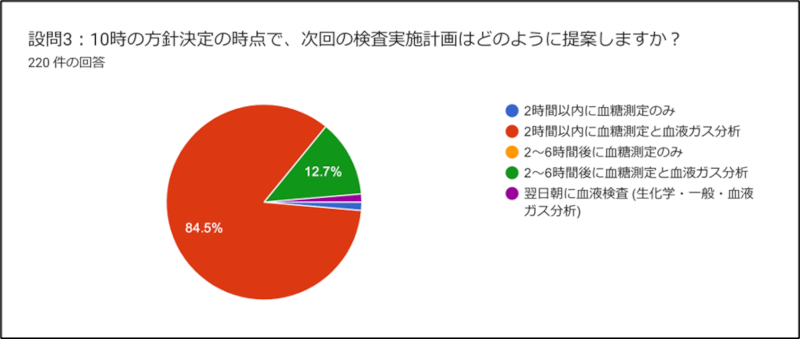
回答1と回答3の結果から、多くの方が数時間以内の急変に対応できる計画を提案されたものとお見受けします。それではどのような病態が想定されるのか確認していきましょう。
<時間軸で考える処置の順序>
今回の症例はメトホルミン塩酸塩の過量服薬で、内服から約3~4時間の時点での状況が示されていました。バイタルサインのABCに目立った異常は無く、血糖降下薬の過量服薬ですが低血糖はみられず、血液検査でも明らかな異常は指摘できませんでした。
しかし、診察時点で生理学的異常が無くても早期に検査や治療介入が必要となる病態が存在します。そして急性中毒の大半はこの病態に含まれます。つまり中毒では初療時のバイタルサインや検査結果による重症度判定は困難です。必ずMATTERS(表1)に沿った情報収集を行い1)、その情報をもとに病態の時間軸を想定します。もし情報が不確実な場合には最悪のケースも挙げておきましょう。つまり「嘔吐による総摂取量の減量が無い場合」や「最大摂取量の場合」を想定して、十分なセーフティネットを用意します。
表1 MATTERSに則った診察法 (参考文献1より引用、一部改変)
|
Medication Amount |
どのような薬をどのくらい摂取したのか |
|
Time Taken |
いつ摂取したのか |
|
Emesis |
嘔吐はあったか |
|
Reason |
なぜ摂取したのか |
|
Signs, Symptoms |
徴候と症状 (身体診察) |
メトホルミン塩酸塩はビグアナイド系経口血糖降下剤であり、特異的拮抗薬はありません2)。胃洗浄や活性炭投与などの消化管除染は内服1時間以内であれば有効とされますが、本症例では内服から時間が経過しているため適応は難しいところです。内服後1時間以降の活性炭投与は、害が少ないのでやっておいてもよいかもしれませんが、推奨するガイドラインも有効性を示すエビデンスも無いのが現状です。
今回の設問2は、内服から約4時間の時点で優先的に行いたい処置に関するものでした。その時点での生理学的異常への介入ではなく、その後の容態変化を見据えた処置を選択して頂きました。みなさんの回答結果は以下の通りです。
【回答2:優先的に何の処置を行いますか?(2つまで)】
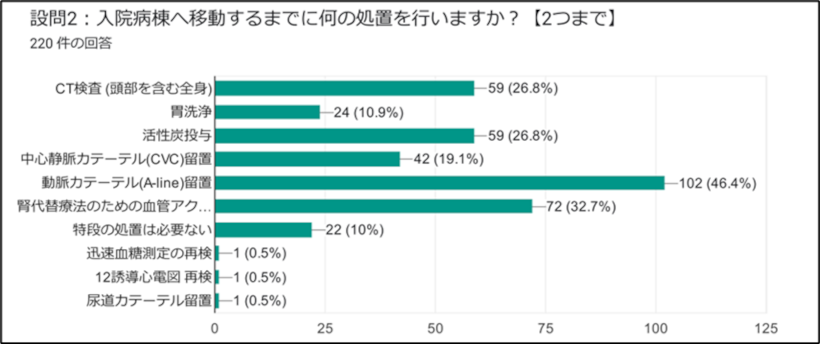
時間軸で考えて、より早い時点で起こり得る変化に対応するための処置を優先的に行うべきと言えます。絶対的な正解はありませんが、これまでの解説をふまえ以下のような方針を私たちは提案します。
・「活性炭投与」は考慮
・循環動態不安定に備えるとともに、乳酸アシドーシスを念頭に頻繁に血液ガスをチェックするため「A-line」
・血液浄化療法は有用と考えられる(後述)が、侵襲の大きさも考えると「VA留置」の優先順位は低い
・「CT検査」はこの時点での診断や病態把握に有用とは言い難いが、今後の状態悪化時に比較するためのコントロールとしては考慮
<その後の経過>
内服から6時間が経過した昼12時頃から強い嘔吐を繰り返すようになり、腹痛の訴えもみられてきた。制吐剤などで様子をみていたが改善乏しく、頻呼吸も出現したため血液ガス分析を確認することとした。
内服7時間後(13時)のバイタルサイン:
呼吸:呼吸回数30/min, SpO2 99%(O2 5L/min mask), 努力呼吸
循環:心拍数114 bpm, 血圧 88/52 mmHg, 末梢冷感著明
意識:GCS 10(E2V3M5)
同時刻(13時)の動脈血液ガス分析(O2 5L/min mask):
pH 7.01, PCO2 17.6 Torr, PO2 146 Torr, HCO3 4.2 mmol/L, Lactate 25 mmol/L, Hb 15.1 g/dL, Glucose 155 mg/dL, Na 145 mmol/L, K 3.7 mmol /L, Cl 112 mmol /L, Ca++ 1.27 mmol/L
8.4%重炭酸ナトリウムの投与、ノルアドレナリン持続静注を開始し、鎮静下に気管挿管を行い人工呼吸管理とした。腎代替療法(CHD)を開始するも高乳酸血症は持続し、乳酸値測定不能となった。低血圧も顕著で、大量輸液と高用量ノルアドレナリンに加え、バゾプレシン持続静注も要した。また、明確な基準はないものの支持療法として重炭酸ナトリウムを繰り返し用いた。なお、経過中に低血糖はみられなかった。
内服から36時間の時点でLactate 2.8 mmol/Lまで低下を確認し、その頃からカテコラミン漸減が可能となり、救命に至った。
(※ 本症例の経過や所見はフィクションを含んでいます)
<MALAについて>
メトホルミン中毒では、メトホルミン関連乳酸アシドーシス(Metformin-associated lactic acidosis: MALA)に注意が必要です。メトホルミンは腎排泄であるため、自殺企図による過量服薬以外でも、服用患者に腎障害が合併した場合に発症することもあります。初発症状は嘔気と腹痛が一般的で、乳酸アシドーシスの進行により頻脈、血圧低値、頻呼吸がみられます3)。低血糖は他の血糖降下薬との同時内服による中毒の場合にしばしばみられます4)が、単剤ではあまり血糖値は下がらないようです。
肝臓では乳酸・ピルビン酸などから糖新生を行っていますが、メトホルミンはこの経路を抑制します。その結果として生じる乳酸アシドーシスはメトホルミン急性中毒の予後に確実に影響するとされ、22例のケースシリーズにおける死亡例5例はpH <6.9および Lactate ≧25 mmol/Lを満たしていたとする報告5)もあります。
治療は支持療法が中心となります。つまりABCDEに代表される生理学的異常に対するアプローチとして、適切な酸素化や循環動態の維持などを図ります。代謝性アシドーシスに対する重炭酸ナトリウム投与は支持療法に相当しますが、明確な投与基準や推奨はありません3)。血液浄化療法は、乳酸除去と酸塩基平衡是正に有用であるとともに、メトホルミンは蛋白とほとんど結合しないため血中薬物除去にも有用と考えられます。血液浄化療法導入の目安として、Lactate >20 mmol/L、pH ≦7.0、ショック、支持療法の失敗、が挙げられています6)。
メトホルミン急性中毒の乳酸アシドーシスは内服から数時間遅れて発症します。ケースシリーズの検討において40例の内12例(30%)は内服6時間以降の発症であったとの報告7)もあります。最小中毒量は示されていませんが、病歴からメトホルミン中毒を疑う場合には6時間の経過観察では不十分と考えて、しっかりとセーフティネットを用意する必要があります。
診察時点で生理学的異常のない中毒症例では、秒単位の判断を求められることはほとんどありません。つまり、被疑薬の中毒に関する情報を調べながら方針を検討することができます。中毒に関しては日本中毒情報センター8)が情報提供を行っており、非会員であっても閲覧は可能となっています。なんでもかんでも調べていては少し格好悪いかもしれませんが、典型的な時間経過を知らずに急変してしまっては元も子もありません。時間軸を考えるためにも、情報検索を上手に活用してください。
<Take Home Message>
・中毒では初療時のバイタルサインや検査結果による重症度判定は困難と知る
・メトホルミン中毒では乳酸アシドーシスに注意する
・各疾患の典型的な時間経過を知り、時間軸で急変予測を考える
<参考文献>
1)薬師寺泰匡, やっくん先生のそこが知りたかった中毒診療 ~だから中毒診療はおもしろいんよ~. 金芳堂, 2020
2)相馬一亥(監修), 上條吉人(執筆), 臨床中毒学 初版. 医学書院, 2009
3)Teale KF, Devine A, Stewart H, Harper NJ. The management of metformin overdose. Anaesthesia. 1998;53(7):698-701.
4)Harrigan RA, Nathan MS, Beattie P. Oral agents for the treatment of type 2 diabetes mellitus: pharmacology, toxicity, and treatment. Ann Emerg Med. 2001;38(1):68-78.
5)Dell'Aglio DM, Perino LJ, Kazzi Z, Abramson J, Schwartz MD, Morgan BW. Acute metformin overdose: examining serum pH, lactate level, and metformin concentrations in survivors versus nonsurvivors: a systematic review of the literature. Ann Emerg Med. 2009;54(6):818-823.
6)Calello DP, Liu KD, Wiegand TJ, et al. Extracorporeal Treatment for Metformin Poisoning: Systematic Review and Recommendations From the Extracorporeal Treatments in Poisoning Workgroup. Crit Care Med. 2015;43(8):1716-1730.
7)Theobald J, Schneider J, Cheema N, DesLauriers C. Time to development of metformin-associated lactic acidosis. Clin Toxicol (Phila). 2020;58(7):758-762.
8)医師向け中毒情報データベース(公益財団法人 日本中毒情報センター)
https://www.j-poison-ic.jp/medical-2/db/ (最終閲覧:2022/9/26)
以下、アンケートにも是非ご協力ください。よろしくお願いします。