EMA症例135:7月症例 解説
大変長らくおまたせしました。2022年7月症例にご参加いただきました皆様、誠にありがとうございます。
回答いただいた方は 161 名いらっしゃいました。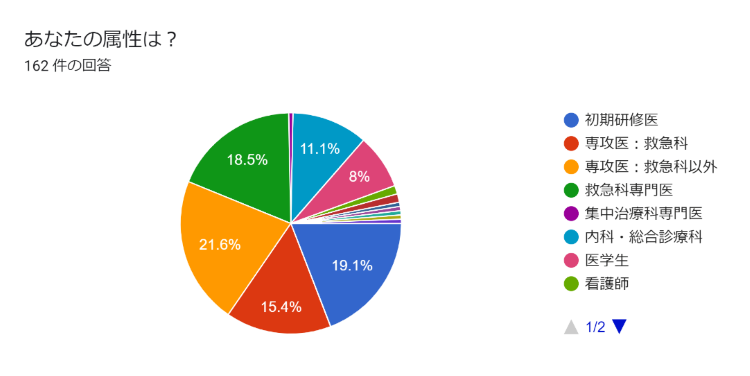
初期研修医や専攻医、専門医に加えて救命士や看護師、医学生など幅広い層から回答いただきました。以下の3点について解説をします。
学習ポイント
1 Killer sore throatを鑑別にあげ、診断できる
2 気道緊急を伴っているか判断できる
3 扁桃周囲膿瘍の治療(膿瘍穿刺)ができる
質問1:危険な咽頭痛の原因として何があげられますか?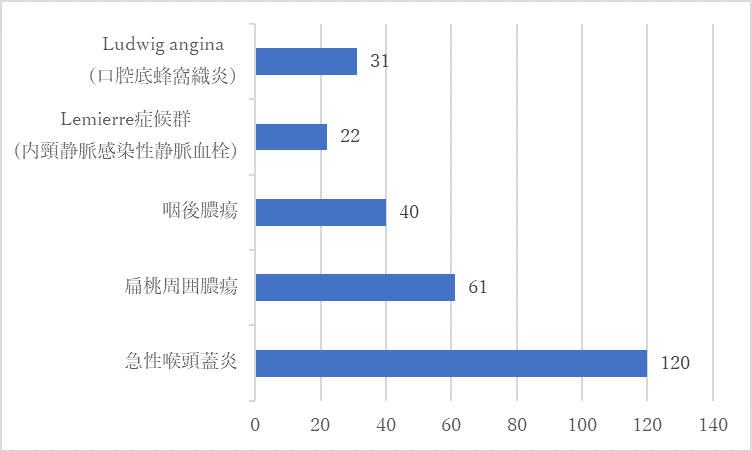
危険な咽頭痛の原因として、ずばり「Killer sore throat」を挙げていただきました!
他にも耳鼻科疾患では、伝染性単核球症を始めとしたウイルス感染や、溶連菌感染、ジフテリアなどの細菌性咽頭炎、頸部の悪性腫瘍や魚骨による穿孔があげられていました。稀ですが後咽頭間隙血腫や降下性壊死性縦隔炎という重篤な病気も挙げてくれた先生もいました。また急性冠症候群、大動脈解離、くも膜下出血、アナフィラキシーなど、commonですが、耳鼻科領域だけにとらわれているとpit fallになりがちな危険な疾患も鑑別に挙げていただきました。
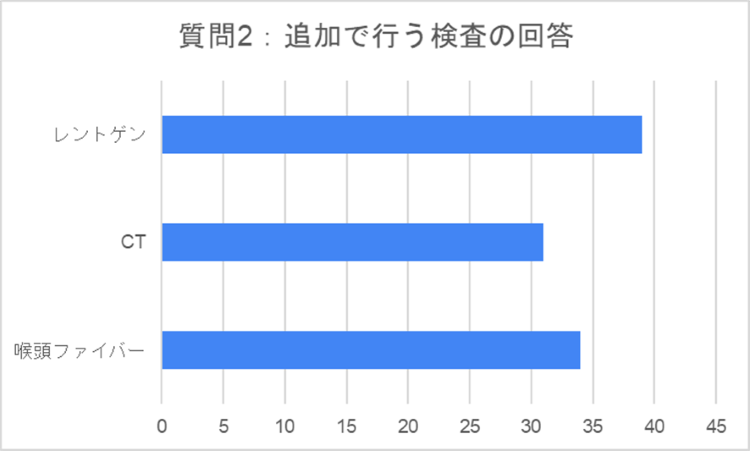
質問2:気道緊急を示唆する所見としてどのような所見を注意深く見ますか。また、その他にどのような身体診察や検査を行いますか。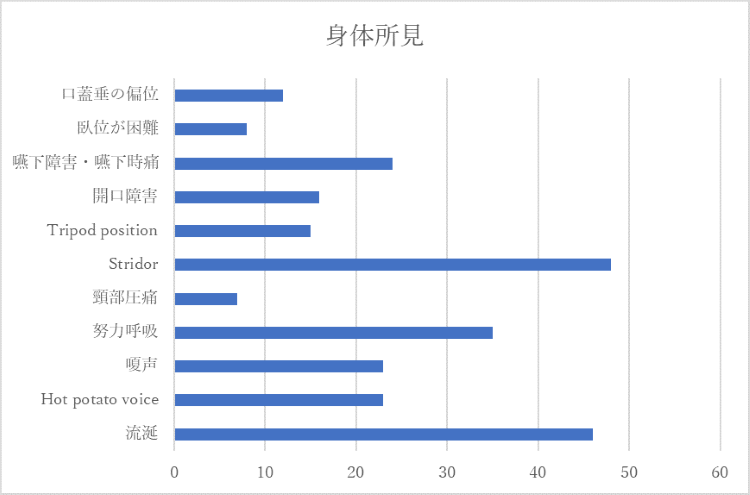
先程あげていただいたKiller sore throatは実に気道閉塞を来す恐れのある疾患ばかりです。そのため、早急な挿管を要するような気道緊急を示唆する所見がないか、時間軸を意識する必要があります。特に急性喉頭蓋炎では、喉頭蓋などの浮腫により気道緊急になりかねません。「Stridor」や「Tripod position」「臥位が維持できない」といった上気道閉塞を疑う所見を注意深く評価する必要があります。上気道閉塞を疑う場合、経口気管挿管できなかった場合に備えて速やかに輪状甲状靭帯切開への移行準備を進める必要があります。(1)
ひとまず気道緊急ではなさそうと判断できれば、「Killer sore throat」がないかそれぞれ鑑別します。
急性喉頭蓋炎はH.influenzae等の感染により喉頭蓋の炎症を生じ浮腫を来す疾患になります。症状としては咽頭痛の他、Stridorや含み声、嚥下困難、流涎が出現します。診断には喉頭ファイバーを使います。しかし、喉頭ファイバーの自信がない場合には無理をせず耳鼻科医師にお願いするのが無難です。不適切なファイバー刺激は、病変部の浮腫を増悪させ気道閉塞を来す恐れがあります。耳鼻科医が不在で喉頭ファイバーも使えない場合にはレントゲンの側面像を撮影します。図1)側面像で確認するポイントは①喉頭蓋谷の消失、②thumb sign(喉頭蓋自体の腫脹を示唆する所見)になります。(2)
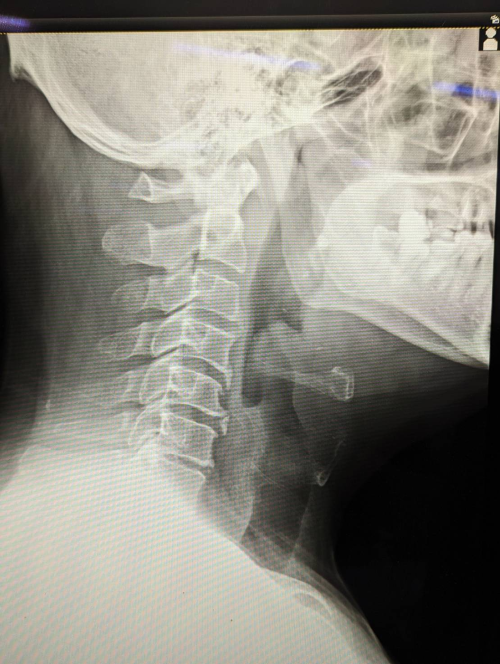
図1 急性喉頭蓋炎の頸部側面像 喉頭蓋の腫大を示すthumb signを認める
一方でレントゲンでは感度が不十分なためCTが有用です。(図2)しかし、臥位保持が困難な患者さんへの無理なCT撮影は、気道閉塞のリスクを上昇させますので避けることが望ましいでしょう。
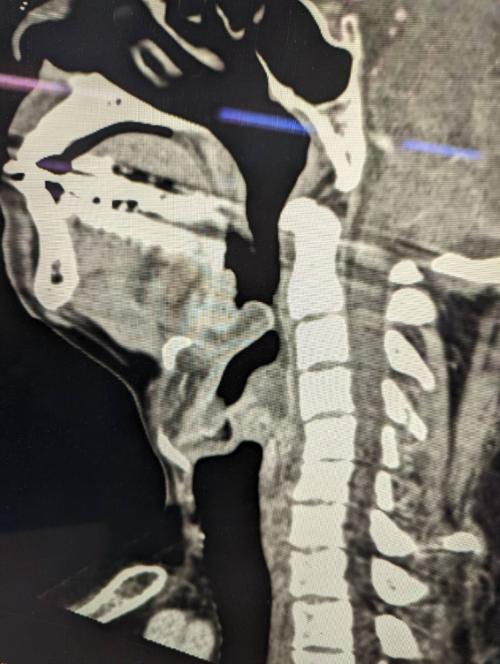
図2 急性喉頭蓋炎の頸部造影CT
扁桃周囲膿瘍は、扁桃周囲隙の感染により膿瘍を形成する疾患です。症状は嚥下障害や流涎、開口障害や「Hot potato voice」といわれる含み声が出現します。身体所見では、口蓋垂が偏位して見えることが特徴です。診断は一般的に造影CTで行われますが、超音波でも診断が可能だったという報告もあります。(3)
咽後膿瘍は、咽頭外側間隙や咽頭後間隙などに膿瘍形成を来す疾患です。発熱や咽頭痛に加えて、頚部痛や頸部可動域制限、斜頸、嚥下障害・嚥下時痛、含み声といった症状がでてきます。また膿瘍を形成する部位により開口障害も出現します。
Ludwig anginaは口腔底蜂窩織炎とも言われ、両側の顎下間隙の感染により起こす疾患です。症状は嚥下障害を生じ、身体所見では顎下の腫脹・圧痛を認めます。また喉頭蓋まで炎症が波及し、Stridorなども出現することがあります。
Lemierre症候群は、内頸静脈に感染性の血栓性静脈炎を来す疾患です。先行する咽頭炎の1~3週間後に発症します。代表的な身体所見では下顎から胸鎖乳突筋に沿った痛みや腫脹です。診断には血栓の存在を見るために超音波や造影CTを行います。
確定診断のためには、急性喉頭蓋炎を疑った場合には喉頭ファイバーを使用します。その他扁桃周囲膿瘍や咽後膿瘍、Lemierre症候群、Ludwig anginaを疑った場合には造影CTを撮影します。
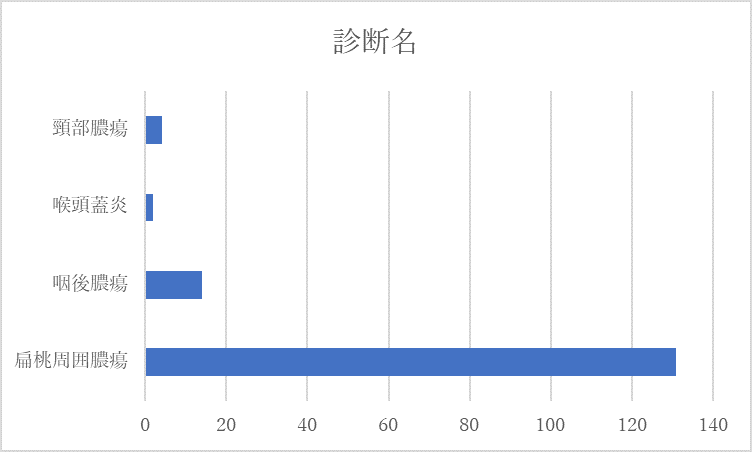
質問3:診断名は?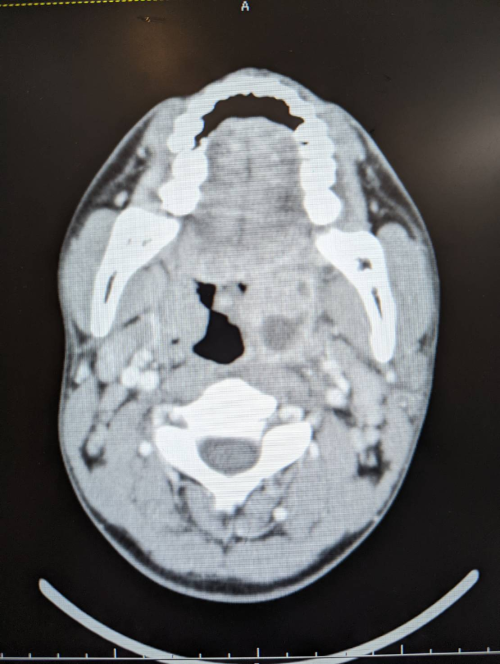
図3 頸部造影CT
造影CTで左の扁桃周囲に膿瘍を認め、扁桃周囲膿瘍と診断しました。続いて治療はどうしましょうか。
質問4:治療方針はどのようにしますか。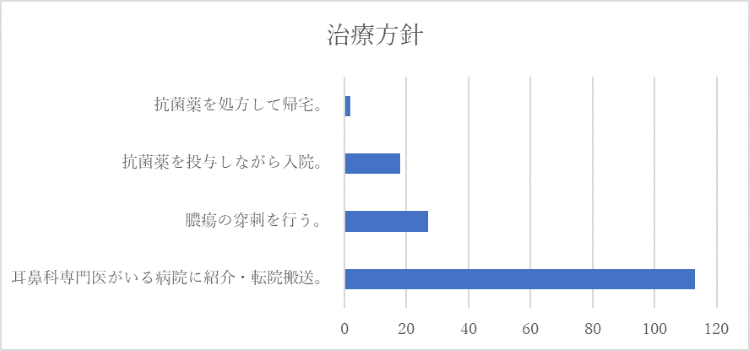
多くの皆様が「耳鼻科専門医に紹介」という選択をされました。扁桃周囲膿瘍の切開については耳鼻科専門の先生が施行される場合が多いです。一方で膿瘍の穿刺については十分な指導の下であれば非専門医でも施行可能です。どのような症例で専門医をコールするか、救急外来でどこまでの処置を行うかについては、各施設でコンセンサスを作ることが重要かと思います。具体的な方法は下記の通りです。(4)(5)
①患者さんを座位にする。頭部の固定のためヘッドレストがあるような椅子に、もしくは壁に頭をつけるように座ってもらいましょう。また患者さんの服が唾液・血液などで汚れるのを防ぐため、ディスポーザブルのエプロンやガーグルベースンを準備しておくのが望ましいです。
②キシロカインスプレーで咽頭の麻酔を行う。
③直接喉頭鏡を用いて舌をよけます。直接喉頭鏡は、視野を十分に確保できる上に穿刺部を光で照らせるというメリットがあります。
(参照:https://www.aliem.com/trick-of-trade-peritonsillar-abscess-2/)
④局所麻酔を1-2mL用いて穿刺部位の局所麻酔を行います。
⑤18G針にシリンジをつけて穿刺・吸引を行います。穿刺部位はできるだけ内側からの穿刺が望ましいです。外側へ穿刺すると、血管の誤穿刺リスクがあるためです。予めCTで血管解剖や膿瘍の位置を確認しておくといいでしょう。また穿刺の際の工夫ですが、下図のようにキャップの先端を切り取ったものを18G針に付けることで、穿刺が深くなり過ぎるのを防ぐことができます。切り取る長さは造影CTで膿瘍腔まで十分に達する深さが必要で、多くは1㎝程度は必要になります。(図4)数mL程度、膿瘍を吸引できます。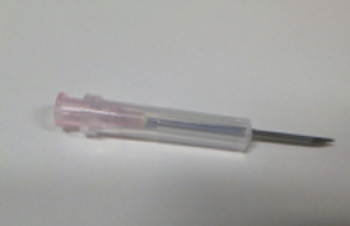
図4 穿刺針のキャップを1cm程切り取った写真
(こちらのサイトも参考に https://clinicalgate.com/otolaryngologic-procedures/)
穿刺吸引と切開のどちらが良いかについては穿刺の方が再発率が高いという報告はあるもののエビデンスの質が低いこともあり結論はでていません。(6)簡便性や侵襲度を踏まえると穿刺の手技を習得できるといいですね。耳鼻科医、穿刺になれた救急医に教えてもらいながらチャレンジしてみましょう。最近ではYoutubeに穿刺手技の動画がアップされていますので参考にしてみてください。
穿刺後は抗菌薬で治療します。嫌気性菌をカバーした抗菌薬(点滴ならアンピシリン・スルバクタム、内服であればアモキシシリン・クラブラン酸)が望ましいです。
疼痛が強く飲食ができない場合や、他の膿瘍を合併している場合、ショックや敗血症を合併している場合等では入院加療が必要ですが、症状も改善し飲食ができる場合には外来での加療も検討されます。穿刺吸引のみで94%が治療成功します。(7)ただ5%程度は再びドレナージが必要になるためできれば耳鼻科専門医のバックアップがある病院での治療が望ましいです。
その後の症例の経過:
救急外来で膿瘍を穿刺・吸引しました。咽頭痛は改善したため抗菌薬内服の上、翌日に耳鼻科医が常駐している総合病院に紹介となりました。
Take home message:
1 Killer sore throatを鑑別にあげ、診断できる
2 気道緊急を伴っているか判断できる
3 扁桃周囲膿瘍の治療(膿瘍穿刺)をできる
引用文献:
(1) Cirilli AR. Emergency evaluation and management of the sore throat. Emerg Med Clin North Am. 2013;31(2):501-515.
(2) Lee SH, Yun SJ, Kim DH, Jo HH, Ryu S. Do we need a change in ED diagnostic strategy for adult acute epiglottitis? Am J Emerg Med. 2017;35(10):1519-1524.
(3) Froehlich MH, Huang Z, Reilly BK. Utilization of ultrasound for diagnostic evaluation and management of peritonsillar abscesses. Curr Opin Otolaryngol Head Neck Surg. 2017;25(2):163-168.
(4) 救急・ERエッセンシャル手技、MEDSI出版、北原 浩
(5) Pfenninger and Fowler's Procedures for Primary Care, Fourth Edition, Elsevier
(6) Chang BA, Thamboo A, Burton MJ, Diamond C, Nunez DA. Needle aspiration versus incision and drainage for the treatment of peritonsillar abscess. Cochrane Database Syst Rev. 2016;12(12):Cd006287.
(7) Herzon FS. Harris P. Mosher Award thesis. Peritonsillar abscess: incidence, current management practices, and a proposal for treatment guidelines. Laryngoscope. 1995;105(8 Pt 3 Suppl 74):1-17.