EMA症例109:5月症例解説
5月症例の解説編です!
今回は131名の方から回答をいただきました。ありがとうございます。
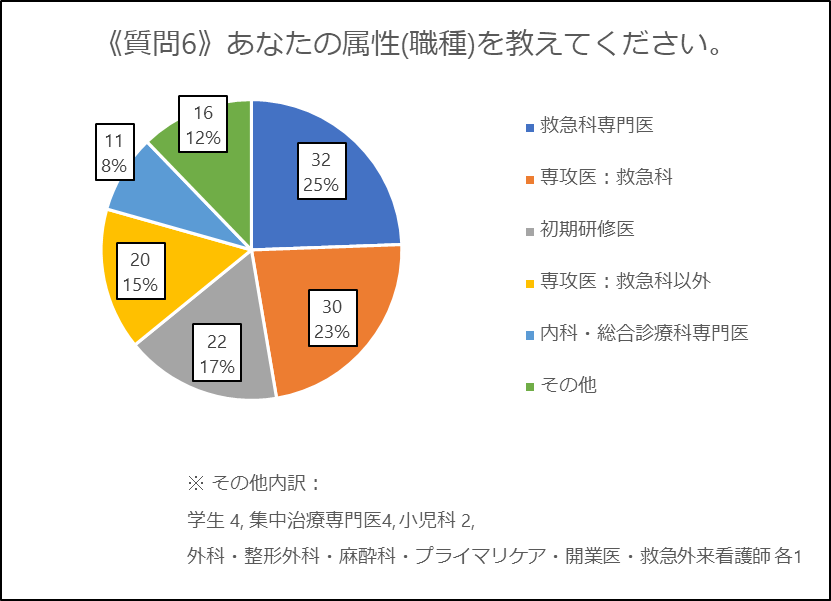
いつもより初期研修医や学生のみなさんからの回答比率が高く、テーマへの関心の高さを反映したものと思われます。
それでは解説に入っていきましょう。
● 症例についてCOVID-19のリスク見積もり
COVID-19の疑いがあるかどうかについて、明確な線引きは非常に難しいと言わざるを得ません。
一般的には、症状(発熱や呼吸器症状など)、接触歴(特にCOVID-19患者との濃厚接触有無)、流行地域への渡航歴、地域における流行状況、などを総合的に判断するとされています。しかし、例えば発熱の有無など、どれか一つの項目だけで線引きをしてはいけないのは確かでしょう。
本症例の設定では、明確な渡航歴や接触歴がないという状況でした。一方で、特定警戒都道府県に該当する地域であり市中感染は発生しうると考えられます。さらに、4日以上続く発熱と咳嗽などの呼吸器症状があることから、COVID-19疑い症例として取り扱う妥当性はあるように考えられます。
もちろん、同様の病歴でもその他の状況によっては「疑わない」と判断することもあると思います。ただしその場合でも「COVID-19を疑わない患者であっても適切な感染防護を行う」、「医療従事者自身がCOVID-19である可能性を考えて対応する」という姿勢は重要です。
● 診察や処置時のPPE
診察や処置時のPPE(:Personal Protective Equipment, 個人防護具)に関する質問について、回答集計結果を紹介します。
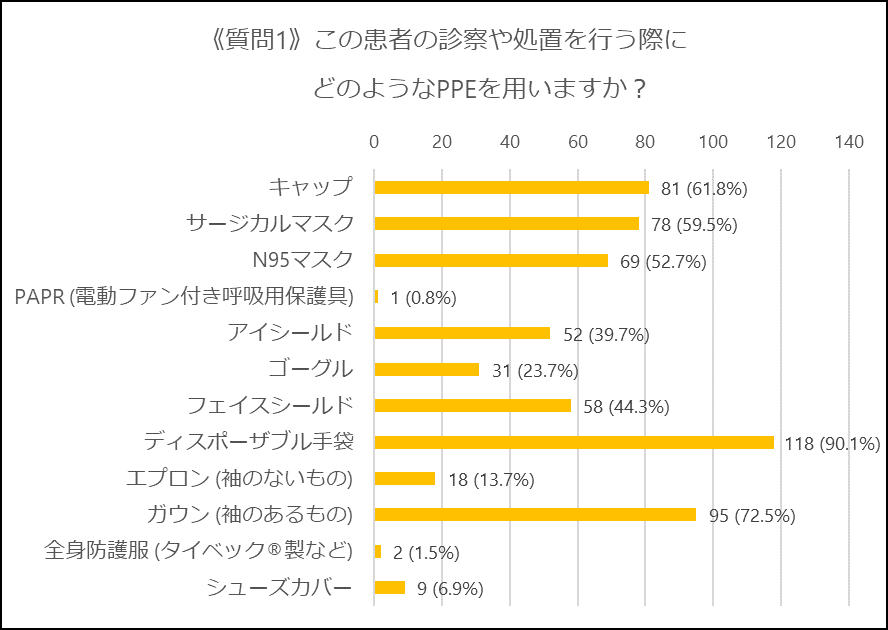
通常の診察の場面では、眼や顔面の防護を達成するための防護具であるアイシールド、ゴーグル、フェイスシールドのいずれかをほとんどの方(127/131名)に挙げて頂きました。一方で、N95マスクやキャップの使用に関しては意見が割れる結果となりました。N95マスクとキャップについては後程解説をしていこうと思います。
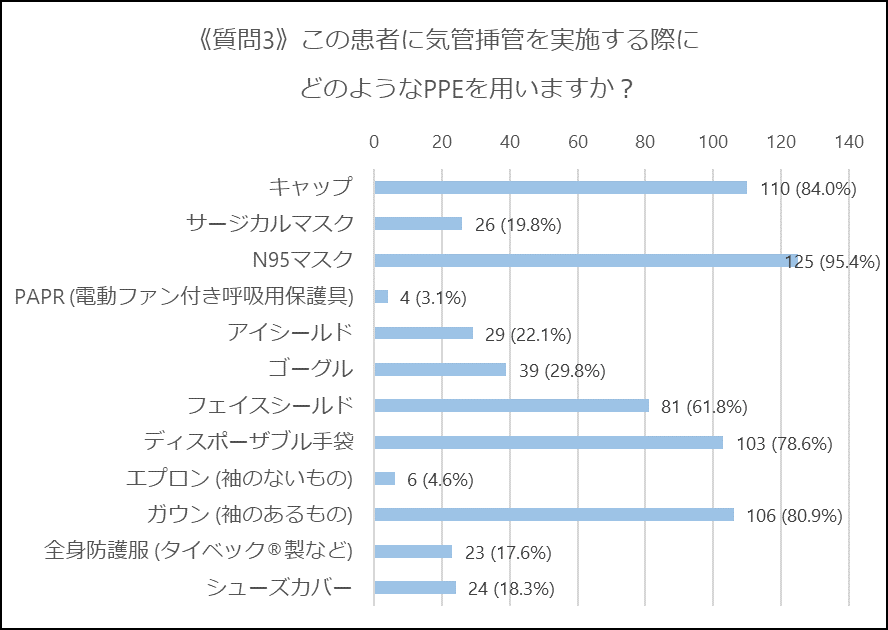
気管挿管の場面では、N95マスクをほとんどの方に挙げて頂きました。N95マスクの代わりにPAPRを選択されている方もいらっしゃいました。サージカルマスク+N95マスクと回答された方が23名 (17.5%)いらっしゃいましたが、重ね付けによってN95マスクを再利用するという方針が背景にあると推察されます。
● 標準予防策と感染経路予防策
感染防護の具体的な方法には標準予防策と感染経路別予防策があります。標準予防策は、COVID-19はもちろん、感染症有無や病態にかかわらず、全ての患者に普遍的に適用されます。標準予防策の具体的内容についてはCDCガイドライン1)が一般的によく参照され、ここではPPEの使用だけでなく、手指衛生や咳エチケット、周辺環境整備など様々な項目が含まれています。
標準予防策におけるPPE使用では、医療従事者自身が患者のケアに臨む際にこれから起こる状況を予測して、どのPPEを装着するかを選択します。つまり、標準予防策は「標準」と名付けられていますが、実施する際には高度な判断が要求されるものです。
標準予防策のみでは対応できない感染症に対しては、標準予防策に追加する形で感染経路予防策がとられます。厚生労働省などが示した指針や、権威が示したガイドラインなどを参考にして施設ごとに感染経路別予防策はまとめられ、医療従事者は自施設の方針に沿ってPPEを装着します。ここでは、個々人の判断は必要ではありません。
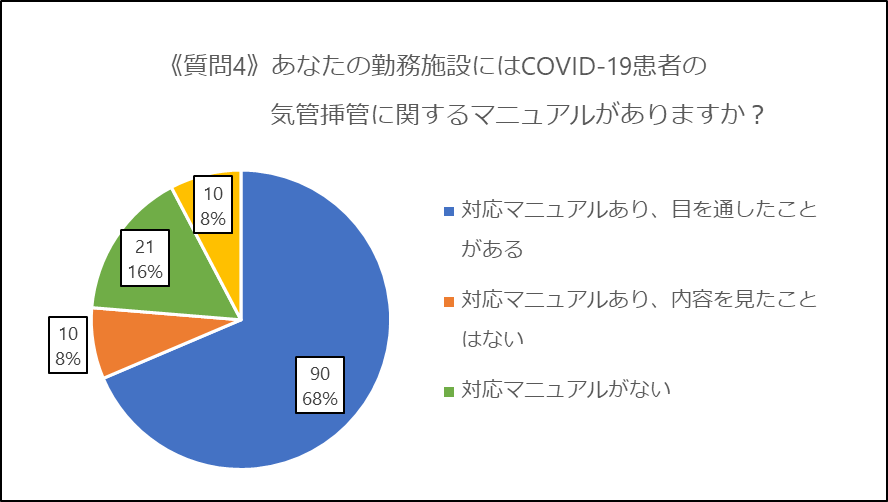
したがって、今回の質問1(診察時のPPE)や質問3(気管挿管時のPPE)にもし正解があるとすれば「みなさんの施設の感染対策マニュアルに従うこと」となります。もちろん、その上で個々人が必要と考える装備を追加で使用する、という判断もいくらか許容されるとは思われますが、限られた資器材を効率的に運用するためにも「過不足なく」が原則です。自施設でどんなPPEを使用するようになっているか、是非もう一度マニュアルを参照していただければと思います。
● COVID-19の感染対策を示した国内ガイドライン
2020年5月下旬において、COVID-19の院内感染対策として厚生労働省通知で示されているガイドラインは以下の2つです。それ以外にも候補はあるかもしれませんが、これらどちらか、あるいは両方を参考にして、多くの施設で感染対策マニュアルが作成されていると予想されます。
・国立感染症研究所(NIID) 「新型コロナウイルス感染症に対する感染管理」2)
・日本環境感染学会(JSPIC) 「新型コロナウイルス感染症への対応ガイド」3)
これらの資料からPPE使用についてまとめると以下の4点です。
・COVID-19疑い患者への感染経路別対策としては飛沫感染と接触感染の予防
・エアロゾル発生手技ではN95マスクを使用
・日常業務における標準予防策の徹底、特に手指衛生に注意
・ユニバーサルマスキング (病院職員は常時マスクを装着する)
● 通常の診察やケアにおけるPPE
COVID-19の疑い患者および診断確定患者との接触に際しては、標準予防策および感染経路別予防策を実施します。ポイントは「眼・鼻・口の防護」と「手指衛生」です。NIIDおよびJSPICともに、通常の診察や鼻咽頭拭い液採取であれば、N95マスクを用いない下記の装備で十分と示しています。
> 眼・鼻・口の防護
→ 「サージカルマスク+アイシールド or ゴーグル or フェイスガード」
(ユニバーサルマスキングの視点から、フェイスガード単独は推奨されない)
> 手指衛生および手指を介した接触感染予防
→ 「手袋」「長袖ガウン」「キャップ」
(ガウン不足時にはエプロンでも可、ただし露出部位の手洗いは十分に行う)
みなさんの回答でも意見が割れたキャップやシューズカバーについては、NIIDでは記載がありませんが、JSPICでの記載は確認できました。ただし、JSPICでもキャップは必須でないとした上で “特に髪を触りやすい方はキャップをかぶることを推奨します” とされています。一方シューズカバーについては脱ぐ際の手指汚染の危険性から推奨されないと示されていました。
● エアロゾル発生手技におけるPPE
ここまではCOVID-19疑い患者への通常の診察やケアにおけるPPE使用を紹介してきましたが、一段階レベルを上げて対応すべき状況もあります。それは、気管挿管・抜管、気道吸引、下気道検体採取、NPPV装着、心肺蘇生および用手換気、などエアロゾルが大量に発生しやすい処置を行う状況です。このようなエアロゾル発生手技では、上述の通常時のPPEに加えて、微小な粒子に対応できる防護を行う必要があります。
> エアロゾル発生手技 (気管挿管や用手換気 など)
→ N95マスク or PAPR(電動ファン付呼吸用保護具) を追加
なお、JSPICにおいては “タイベック®防護服などの全身を覆う着衣の使用は必須ではありません” と示されています。資器材節約の観点からは「過不足なく」が原則ですので、「ガウンは不足しているが防護服ならある」などの特殊な状況以外では一般に不要と思われます。
ところでNIIDにもJSPICにも示されてはいませんが、エアロゾル発生手技に際して、患者の頭部にアクリルボックスなどの物理的な障壁を置いて手技者を防護するという方法が、いくつかの施設で導入され注目されています。質問3(気管挿管時のPPE)においてプラスチックシールド(胸部から頭部を覆う衝立)を挙げてくださった方もいらっしゃいましたが、それも同様の効果を狙ったものです。アクリルボックスについては4月下旬にEMA文献班から紹介のあった論文4)で紹介されていますので、気になる方は是非ともご覧ください。
以上より、COVID-19流行期におけるPPE使用についてまとめると以下のようになります。
表1:COVID-19流行期におけるPPE使用
|
マスク
|
アイシールド(※1)
|
手袋
|
ガウン
|
N95マスク
|
|
|
すべての患者
|
〇
|
(〇)
|
(〇)
|
―
|
―
|
|
COVID-19疑い患者
通常の場面 |
〇
|
〇
|
〇
|
〇
|
―
|
|
COVID-19疑い患者
エアロゾル発生状況 (※2) |
〇
|
〇
|
〇
|
〇
|
〇
|
※1 ゴーグルやフェイスシールドを含む
※2 気管挿管、気道吸引、下気道検体採取、NPPV装着、心肺蘇生および用手換気 など
さて、装着すべきPPEの選択について解説を行ってきましたが、どんなに適切なPPEを装着したとしても、脱ぐ時にミスがあれば手指を介した接触感染のリスクが生じてしまいます。JSPICのガイドには脱ぐ手順の写真付き解説がありますし、着脱詳細はみなさんの施設の感染対策マニュアルをご参照頂くとして、特に注意すべきTIPS(コツ)を共有したいと思います。
・ひとつ外すごとに手指衛生
・指先まで集中して顔に触らないように
「遠足は家に帰るまでが遠足」とは誰が言い始めたか知りませんが、感染対策も同様に「PPEによる感染防護は脱ぐところまでが感染防護」であることを忘れてはいけません。
● まだまだ模索中のCOVID-19感染対策
その他の質問に対するみなさんからの回答集計結果を紹介します。
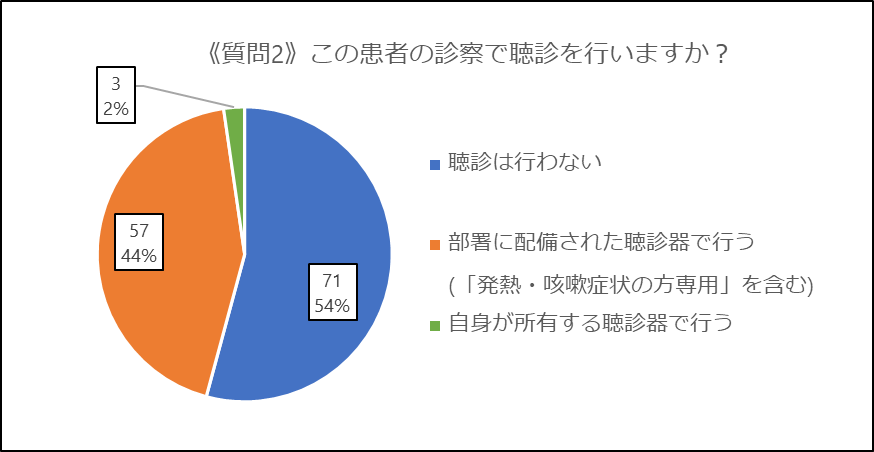
「聴診しない」という回答が過半数でした。呼吸不全患者の診察において聴診所見は鑑別に有用と考えられますが、聴診器を介した接触感染リスクとの天秤にかけた結果なのだと推察されます。また、日本におけるCTへのアクセスの良さも修飾していると考えられます。
ここで忘れてはならないのは、COVID-19以外の患者の診察であっても聴診器による接触感染には注意が必要です。特に集中治療室などでは患者間の交叉感染から耐性菌が広まる原因になることも考慮され、聴診器使用後の消毒を十分意識しましょう。
ところで、ワイヤレス電子聴診器をみなさんご存じでしょうか?複数の企業で開発が進められているデバイスで、ビニール袋に入れるなど感染対策が比較的容易であることから広まっていく可能性があり、今後の動向に注目したいところです。
続いて、質問5「COVID-19患者対応時のPPE使用について、最も悩んでいる/困っていることは何ですか?」の回答結果を紹介します。非常にたくさんの意見を頂きまして、本当にありがとうございます。一つずつ詳細に見ていきたい気持ちはありますが紙幅の都合上、抜粋・整理しましたことをご容赦ください。
<適応症例の線引きについて>
・可能性が低い患者に対する防護具着用、疑い患者の線引き
・急変時のPPE
・検体採取時は屋外で正面視しなければ飛沫感染対策のみで良いのでは?
・気管挿管時は誰までがmaximum precautionの対象か (施行者+介助者のみ?)
・(背景として)PPEの在庫不足
<PPE着用について>
・ルールの周知徹底がなかなか進まない (知識不足のスタッフが過剰な防御をしたがる)
・首元の防護
・脱衣の手順 (手袋は2重にすべき?)
・N95マスクの再使用は不安
・暑い
・ステップダウンは可能なのか
これらの回答は、COVID-19という新しい状況に対してまさに答えを探している過程であることを反映していると考えます。おそらく地域や施設によって感染状況、資器材不足の状況、体制の違い、など様々な差異があり、画一的な正解は無いのかもしれません。それでもこういった「困った」「悩んだ」を仲間と共有して、必要であれば一般化して、あるいは自分に当てはめて最適化して、答えを探していくことが重要になってきます。
質問5で回答して頂いた内容のいくつかについては、みなさんへさらなるアンケートをとって情報共有するという企画を現在準備中です。「ソーシャルディスタンス」や「3密回避」など直接的な繋がりを弱めるような外力がある状況は続きますが、救急外来における知識や経験を繋いでいくための場と機会をEMAはこれからもみなさんに提供していきたいと思いますので、引き続きどうぞよろしくお願いします。
● Take Home Message
・COVID-19の感染防御は、「通常の場面」「エアロゾル発生状況」の2段階で考える
・COVID-19疑い患者への通常の診察時は、眼・鼻・口の防御と手指衛生がポイント
・気管挿管などのエアロゾル発生状況ではN95マスクを追加
・「PPEを脱ぐところまでが感染防護」、指先まで意識して、手順を守る
参考資料
1)米国Centers for Disease Control and Prevention (CDC), Guideline for Isolation Precautions : Preventing Transmission of Infectious Agents in Healthcare Settings (2007).
https://www.cdc.gov/infectioncontrol/guidelines/isolation/recommendations.html
(最終閲覧日: 2020/05/31)
2)国立感染症研究所(NIID), 新型コロナウイルス感染症に対する感染管理(2020年5月20日改訂版).
https://www.niid.go.jp/niid/images/epi/corona/2019nCoV-01-200520.pdf
(最終閲覧日: 2020/05/31)
3)日本環境感染学会(JSIPC), 医療機関における新型コロナウイルス感染症への対応ガイド(第3版).
http://www.kankyokansen.org/uploads/uploads/files/jsipc/COVID-19_taioguide3.pdf
(最終閲覧日: 2020/05/31))
4)Canelli R et al. Barrier Enclosure during Endotracheal Intubation. N Engl J Med. 2020 Apr 3. [Epub ahead of print