EMA症例102:10月症例解説
<教育目標>
・死亡診断書と死体検案書の違いがわかる
・死後の警察による検視介入依頼のポイントがわかる
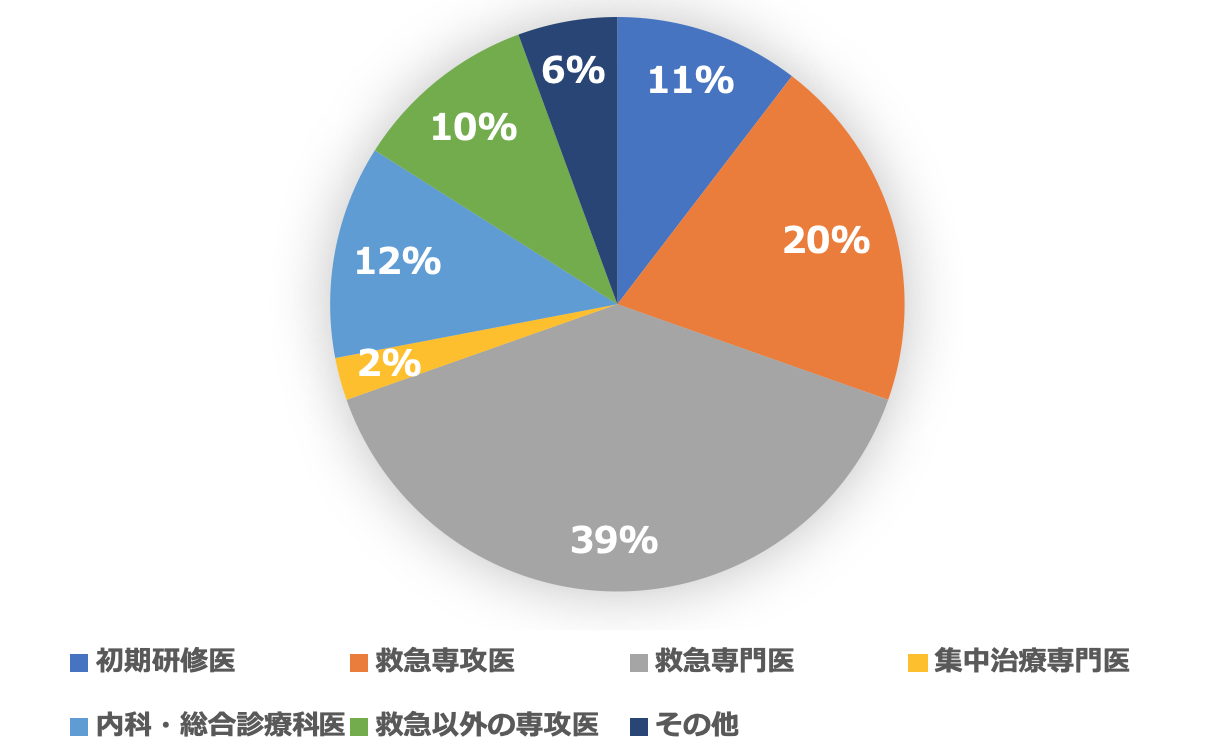
今月の症例は、心停止でした。モニター波形はshockableではなく来院時Asystoleということで、心肺蘇生の中止時期や、死亡診断についてなど、考えなくてはならないことが多々ありました。心停止で救急搬送された場合、目撃ありで市民の応急手当てがある場合の1カ月後生存率は16.6%、目撃なしで応急手当てもなしの場合の1カ月生存率は5.8%です1)。80歳以上となると3.3%、来院までにROSCがなければ心原性であっても1ヶ月後生存率は1.2%となります2)。残りのケースは死亡しますので、かなり高頻度にこうしたケースに遭遇します。しかし、蘇生の中止時期や死後の対応について、実は確固たるコンセンサスはなく議論の多いところです。今回は皆さんの施設の実状を確認しつつ、現状をまとめてみたいと思います。今月は120名を超える方からの回答が集まりました。回答者の内訳は以下の通りです。
いつ蘇生を中止するか
本症例は院外心停止、目撃なし、バイスタンダーCPRなし、初期波形Asystoleです。こうした例で蘇生をいつ中止するかについて、前述の通り確固たるコンセンサスはありません。院外心停止ではCPRを20分続けるとか30分続けるとか諸説ありましたが、シチュエーションにより蘇生の可能性は変わります。心停止の瞬間が目撃されていた院外心停止例の場合、神経学的予後が良好だった例の割合が1%を下回る最小蘇生継続時間は40分程度だそうです3,4)。こうした例では最低でも40分は蘇生を続けるべきなのかもしれません。ただ、低体温や薬物中毒が絡んでいれば蘇生可能性は変わるでしょうし、時間だけで線引きをするというのも難しいのです。蘇生を行いつつ、不可逆性がどの程度確かであるか考え、決断しなくてはなりません。皆様からの回答は以下のようになっておりました。
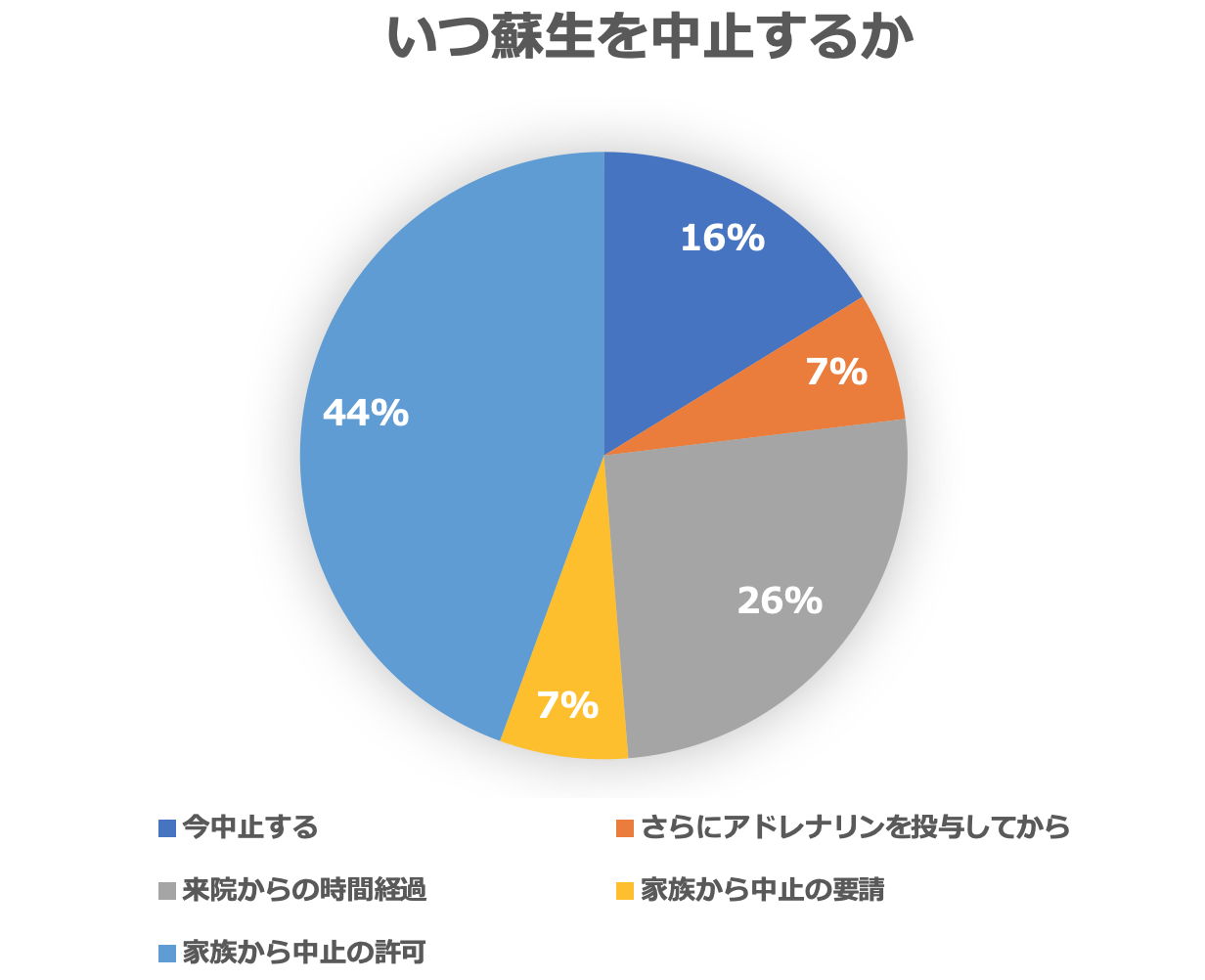
家族の意向を反映させるという意見が過半数です。アドレナリンは最大10Aまでという意見もあり、時間経過については接触から20分や、心停止1時間経過までなど、幅広い意見が寄せられました。
死亡時刻は?
死亡時刻について考えてみましょう。死というのは連続的な変化ですが、いつ不可逆に生を失ったかという線引きを行わなければなりません。実は法的に死亡は明確に定義されておりません。医師の裁量に任されており、医師にはその責任があります。1981年の米国大統領委員会報告書と米国統一死亡判定法で「心肺機能の不可逆的停止か、脳幹を含む脳機能全体の不可逆的停止の状態になった個人は死んでいる」とされました。この定義は、日本も含め、多くの国でコンセンサスが得られております。ただ、いつ不可逆になったのかというのは明確には決めがたいので、脳死を除く多くの場合は死の三徴(心停止、呼吸停止、瞳孔散大)を確認できた時点をもって、死亡と診断していると思われます。
もし患者家族が蘇生現場にいたら、蘇生中止の時刻をもって死の三徴を確認して死亡とするのだと思いますが、家族がいない場合にどうするかについても意見が分かれるところだと思います。家族が来るまで蘇生を続けるという場合もあるかもしれません。蘇生は中止するけれど、死亡確認、死亡診断は家族が来てからという場合もあるかもしれません。死亡診断をしてしまって、その旨を後から来た家族に伝えるという場合もあるでしょう。地域、病院によって様々だと思います。ただ、恣意的に死亡時刻を変えられるというのは科学者としてちょっと違和感があるので、家族の有無に関わらず客観的に死亡診断をしたほうが良いようにも思われます。できれば、施設で基準を作るのが望ましいです。
死後の対応
院外心停止で死亡を確認すると、我々は2つのことで悩みます。死亡診断書を書くべきか、死体検案書を書くべきか。そして警察を呼ぶか呼ばないか。前者はどちらでも大きな違いにはならないのですが、後者は対応が変わってきます。まずはみなさまの回答を提示します。
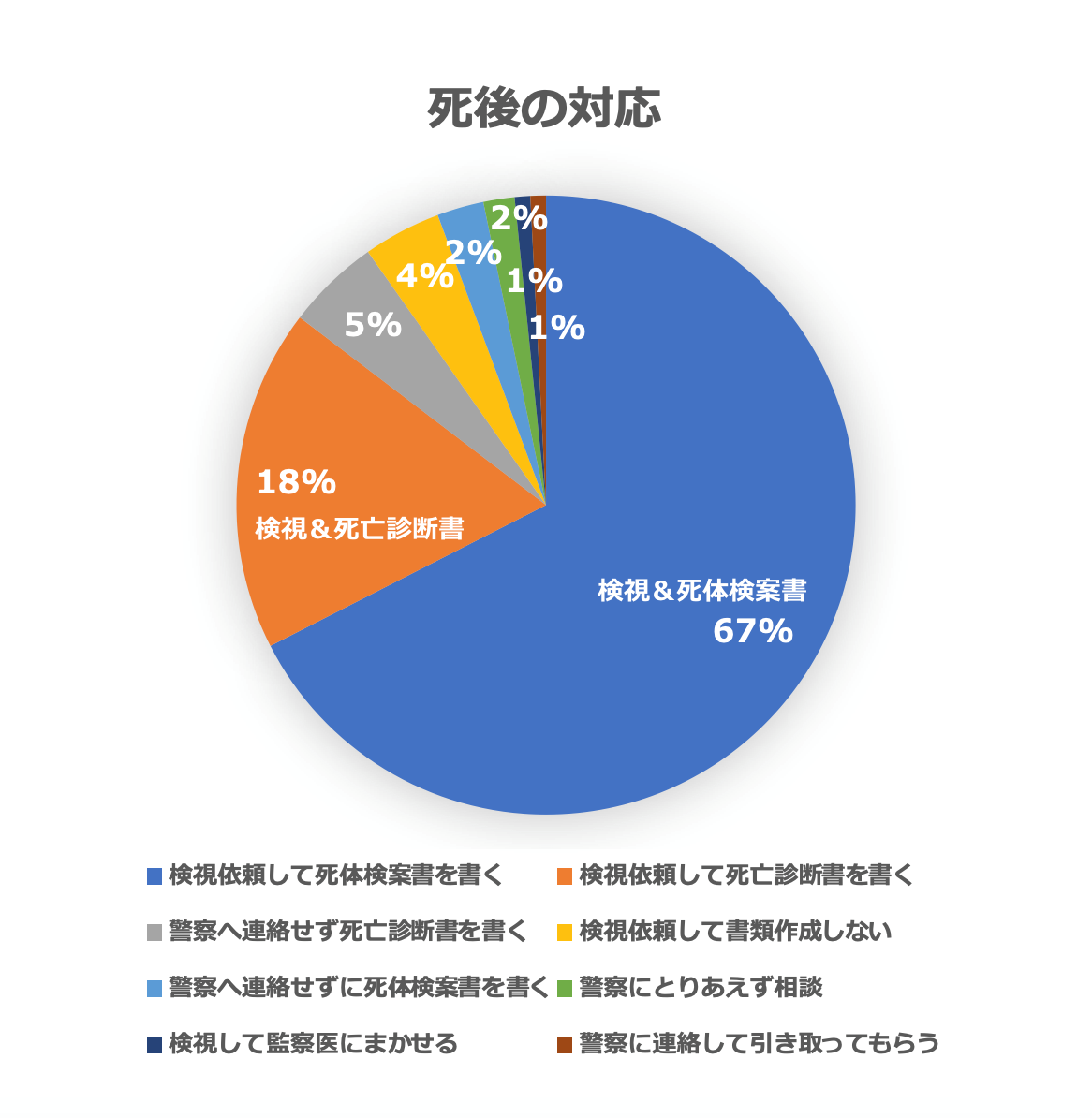
警察への連絡をするという方が大多数でした。死体検案書を作成するか死亡診断書を作成するかは意見が割れる部分かもしれません。あと、検視依頼をすると警察がご遺体を連れて行く場合や、嘱託医に検案書を書いてもらったり、監察医が担当してくれたりする場合もあるようです。どうしたら良いかということが法律上わかりにくくなっており、地域差があり、慣習に従っている部分が多いと思われます。
死亡診断書か死体検案書か
これらは厚生労働省が死亡診断書(死体検案書)記入マニュアルというものを作成しておりますので、ぜひ目を通しておきましょう5)。こちらを参考にすると、
となっております。心肺停止は一応保険病名ですので、心肺停止の診療を行っていると考えると、死亡診断書を記入することになります。心臓が止まっているのに生きているのか?という疑問もあるかもしれませんが、心停止しているものの蘇生できると考えている、可逆的と考えているから治療をしているわけです。心肺蘇生に関わり、改善可能な原因検索を行って、診療に携わっていたなら死亡診断書の発行で良いです。医師国家試験でも同様のシチュエーションで死亡診断書発行ができるとされています6)。では死体検案書ではダメなのかというと、ここもはっきりしないところです。来院時点で死亡しており診療もしていないということであれば死体検案書の発行でも良いかもしれませんが、救急隊が死体を搬送したことになりますし、死体は保険適応できませんので、整合性が取れなくなります。(Autopsy Imagingの費用を保険申請してよいかどうかなど、死亡前後の保険適応には議論を詰めなければならないところが多々あります。)
警察を呼ぶか呼ばないか
こちらについても死亡診断書(死体検案書)記入マニュアルを参考にします。
実は異状というのも定義がなく曖昧なところなのです。この言葉が登場する医師法21条は「医師は,死体又は妊娠4月以上の死産児を検案して異状があると認めたときは,24時間以内に所轄警察署に届け出なければならない。」としています。この法律の原点である旧医師法が作られた20世紀初頭の頃は、公衆衛生や犯罪捜査を念頭に置かれていたようです。
一方、1997年度版から2014年度版までの死亡診断書(死体検案書)記入マニュアルには、「『異状』の意味について日本法医学会の『異状死ガイドライン』を参考にする。」という記載がありました。法医学会によると、「確実に診断された内因性疾患で死亡したことが明らかである死体以外の全ての死体」は異状死体であると定義しています。心停止で搬送されて救命できなかった場合、心停止の原因を確実に特定できることは少ないので、多くの場合で異状を認めるとして警察への届出がなされていました。また、自然死以外は死体検案書を作成するように指示されていたため、心停止時には死体検案書を作成するのが慣例となっていたように思われます。
現在では死亡診断書(死体検案書)記入マニュアルから法医学会を参照する旨の記述はなくなりました。そもそもの法律が想定していた、犯罪に関わるところを思わせる変化があれば届出をするという考えに則れば、届出をする機会は減るかもしれませんし、確実に病死であると診断できないので異状であるという考えに則れば届出をする機会は増えるかもしれません。
結局どうしたら良いのでしょうかというところですが、平成31 (2019) 年2月8日付けで厚生労働省医制局医事課長から通知がだされ、こちらには「死体外表に異常所見を認めない場合であっても、死体が発見されるに至ったいきさつ、死体発見場所、状況と諸般の事情を考慮し、異常を認める場合」には所轄警察署へ届け出るよう指示がなされていました7)。これでも、どこまでが異常でどこまでが正常かという点は明確でなく、医師の裁量によって対応は変わる可能性を含んでいます。
犯罪を疑うような状況というのは、正直判断が難しいです。明らかな外表面の異常がなくても、巧妙な殺人法が隠されているということもあるかもしれません。判断しようがないので全例警察に通報する、病死と数名の医師で断定できない場合には警察に通報する、犯罪性を積極的に疑う場合のみ警察に通報する。すべて間違いとは言えませんし、あり得る選択です。ただ、医師の責任において犯罪性の有無を判断するということは、その判断に責任を持たねばならないということになります。責任は分散させたほうが良いと思いますし、施設できちんとコンセンサスは作っておくべきです。できれば近隣警察署など行政機関との申し合わせをしておきたいです。
死因には何と記載するか
お風呂文化の発達した日本では、入浴中に死亡する例が多く、近年入浴関連死とまとめられる病態となっています。急性心筋梗塞や不整脈、脳血管疾患などによる内因性疾患や、転倒や熱中症のような病態から溺水につながったような外因性要因まで幅広い死因が考えられますが、自宅での入浴中は完全個室であり、心停止目撃されることも少なく判断を困難なものとしています8)。内因死とするには根拠が乏しく、外因死とするにも根拠が乏しいところとなります。高齢者入浴中突然死症候群(SEDB)という名称も提唱されておりますが、浸透は浅い印象です9)。皆様からの回答は、不詳・不明・不詳の内因死というように確定的な病名を書かないという回答から、心臓突然死・心不全・急性心筋梗塞・不整脈というように心臓関連の病名、窒息・溺水、入浴中突然死症候群、低体温、老衰など多岐にわたっておりました。
海外に目を向けてみると、欧米諸国では心停止で搬送され死亡した方は、基本的に全例検死官や監察医に委ねられるようです。現場の救急医は彼らと情報共有し、彼らが解剖の要否を判断し、死亡診断書(death certificate)を発行します。死因について曖昧になる部分が少なくなり、また現場の救急医が悩む部分が少なくなります。そのようにしていただければ大変ありがたいですが、監察医制度がある都市を除き、日本では医師に多くの裁量が委ねられておりますので、都度限界を感じながらも死因を決定していく他ありません。警察に検視依頼をしても、基本的には外表面を検視するだけですので、死因特定に寄与する部分は少ないです。前述の通り、警察への通報は事件性を調査するきっかけとして機能する制度となっています。
本症例では、入浴中突然死症候群や虚血性心疾患と記載して病死および自然死としても、溺水や窒息としても、咎められることはおそらくありません。ただ、後々生命保険のことでもめる可能性もありますし、曖昧な判断基準で良しとする姿勢は望ましくはないことでしょうから、安易な診断は避けたほうが良いです。内因子か外因死か判断がつかない場合には、不詳の死として記載しておく態度も大事です。もし死亡の原因のⅠ欄に不詳や不詳の内因死などと記載するのであれば、死因の種類は「12 不詳の死」を選ぶように死亡診断書(死体検案書)記入マニュアルには書かれています。最終的に、死因の種類に何を選択するかという質問の回答は、病死および自然死と不詳の死が40%程度で拮抗しており、その他の意見も数名ずついらっしゃいました。
死後の対応を1人で行うには難しい場面もあります。解剖や、より詳細な検査など、様々な手段をフルに講じて思わぬ死亡原因が判明することもあります。裁量に任せてしまうのではなく、多くの人を巻き込めるような制度設計が望まれます。
Take Home Message
・蘇生中止の決断は重いが、不可逆性を毎回考えていきましょう
・死亡診断書を書くべき場合と、死体検案書を書くべき場合を知っておきましょう
・死後、警察を呼ぶべき状況を整理し、施設ごとにコンセンサスを作っておきましょう
・現場で悩む機会が減るような社会に少しずつ変えていきましょう
参考資料
1) 総務省消防庁『平成30年版救急・救助の現状』
2) Nagata T, et al. Factors associated with the outcome of out-of-hospital cardiopulmonary arrest among people over 80 years old in Japan. Resuscitation. 2017 Apr;113:63-69.
3) Nagao K, et al. Duration of Prehospital Resuscitation Efforts After Out-of-Hospital Cardiac Arrest. Circulation. 2016 Apr 5;133(14):1386-96.
4) Goto Y, et al. Relationship Between the Duration of Cardiopulmonary Resuscitation and Favorable Neurological Outcomes After Out-of-Hospital Cardiac Arrest: A Prospective, Nationwide, Population-Based Cohort Study. J Am Heart Assoc. 2016 Mar 18;5(3):e002819.
5) 厚生労働省 死亡診断書(死体検案書)記入マニュアル https://www.mhlw.go.jp/toukei/manual/
6) 第113回 医師国家試験 113B-45
7) 厚生労働省医制局医事課長.医師による異状死体の届け出の徹底について(通知)(医政医発0208第4号): 2019.2.8
8) 堀進悟(代表): 入浴関連事故の実態把握及び予防対策に関する研究. 平成25年度総括・分担研究報告書. 2014.
9) 安原正博: 寒冷期における中高年者の入浴中の事故, 法医学の面から. 医事新報. 2000; 3996: 21–5.